原发性宫颈非霍奇金淋巴瘤超声表现2例
2020-05-03严霞瑜
严霞瑜,罗 红
(四川大学华西第二医院超声科 妇儿疾病与出生缺陷教育部重点实验室,四川 成都 610041)
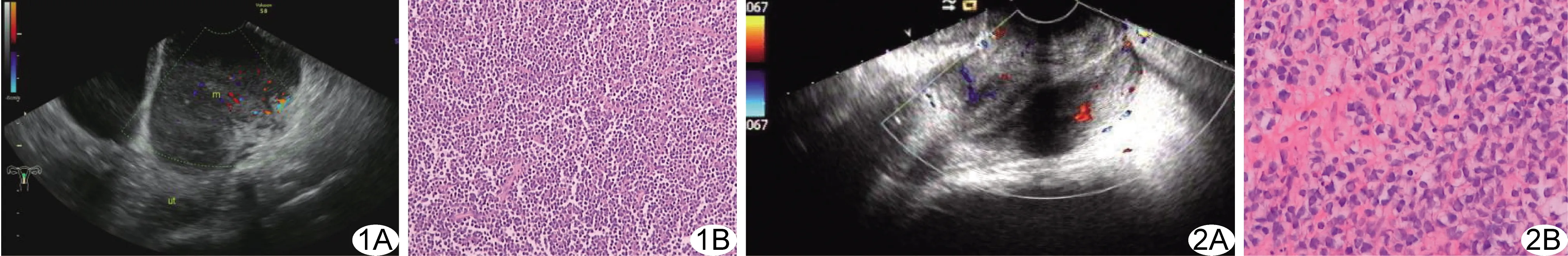
图1 PCNHL病例1 A.CDFI; B.病理图(HE,×100) 图2 PCNHL病例2 A.CDFI; B.病理图(HE,×200)
病例1 62岁女性,孕2产2,绝经10年余,“排便困难1月余”,无阴道出血史。妇科查体:宫颈光滑,失去正常形态,扪及直径约8 cm实性包块,未见血迹,无触诊出血。实验室检查:肿瘤标记物AFP、CA199、CA125、CEA、HCG正常,HPV阴性。超声:宫颈处见7.8 cm×8.0 cm×6.8 cm不均质弱回声团块,内见密集点状及点条状稍强回声,探及较丰富血流信号(图1A),阻力指数(resistance index, RI)=0.71,紧贴膀胱后壁,与阴道及宫颈分界欠清;诊断:宫颈恶性肿瘤。行阴道镜下宫颈活检术。术后病理诊断:宫颈恶性肿瘤(图1B),倾向于淋巴造血系统来源;基因重排检测支持非霍奇金淋巴瘤,符合B淋巴母细胞性白血病/淋巴瘤浸润。
病例2 71岁女性,孕5产4,绝经20年余, “腰痛伴双脚疼痛15天、外院发现宫颈包块”,无阴道出血史。妇科查体:宫颈形态失常,扪及直径约5 cm包块,质硬,未见血迹,无触诊出血。实验室检查:肿瘤标记物AFP、CA199、CA125、CEA、HCG均正常,HPV阴性。超声:宫颈前后径约5.8 cm,回声不均匀,内见多个点状及点条状稍强回声,并探及星点状血流信号(图2A),RI=0.64;提示宫颈恶性肿瘤可能。行阴道镜下宫颈活检术。术后病理诊断:B细胞来源淋巴瘤(图2B);基因重排检测支持非霍奇金淋巴瘤,符合B淋巴母细胞性白血病/淋巴瘤浸润。
讨论 原发性宫颈非霍奇金淋巴瘤(primary cervical non-Hodgkin lymphoma, PCNHL)发病率低于1%,约占结外型淋巴瘤的0.5%、宫颈肿瘤的0.008%。宫颈淋巴瘤多为系统性淋巴瘤累及,原发者较少。本病临床表现无特异性,可表现为阴道出血或无症状,妇科查体及影像学检查发现宫颈占位;治疗以单纯化学治疗为主,也可手术联合放射及化学治疗,预后较好,5年生存率可达93%。本组2例PCNHL声像图均表现出恶性肿瘤特点,即不均质实性低回声,血供较丰富,呈中等阻力。PCNHL需与宫颈癌相鉴别:①PCNHL回声更低,可能因单一成分肿瘤细胞克隆性增生、浸润,瘤细胞间质较少,幼稚细胞较多;②PCNHL病灶内点状、点条状、网状及絮状稍高回声为纤维组织带,是淋巴瘤间质硬化表现;③宫颈癌血流分布更为杂乱。
