探讨头颅CTA联合CTP在急性脑梗死后出血性转化预测中的应用
2020-04-29左孟哲王建良
左孟哲,张 臻,王 俊,李 筠,王建良
(昆山市第一人民医院,江苏 昆山 215300)
由于诸多因素的影响,脑组织血液供应突然减少或中断,局部脑组织得不到充足的氧气和血液供应。进而引发肢体障碍、语言障碍、昏迷等系列综合症状,被称之为急性脑梗死[1]。是脑血管疾病中发病率较高的一种疾病,急性脑梗死有较高的发病率和死亡率。由于人口结构的变化,急性脑梗死发病人数逐年上升。当急性梗死患者出现出血性转归情况,病人的死亡率和致残率会有所上升。因此必须通过有效的方式早期筛查急性脑梗死出血性转化。这对于提高预后效果、提升患者生存质量具有重要意义。头颅CT血管造影(CT angiography,CTA),可有效判断供血动脉血管的异常变化,CT灌注成像(CT perfusion imag-ing,CTP)的应用,可提高对脑组织血流灌注情况检测的敏感性和特异度[2]。本次就头颅CTA联合CTP急性脑梗死后出血性转化预测中的应用价值进行分析。具体阐述见下文。
1 资料与方法
1.1 患者基本资料
2018年10月~2019年10月,期间在我院接受治疗的急性脑梗死后出血性转化患者中,抽取80例入组研究,将其作为研究组,年龄46-77岁,平均(62.01±5.98)岁,男性48例,女性32例。41例患者合并糖尿病、70例患者合并高血压、50例患者合并高血脂。发病时间3-6h,平均(4.01±0.23)h。抽取另外80例未出现出血性转化急性脑梗死患者作为对照组,年龄46-78岁,平均(62.32±5.45)岁,男性50例,女性30例。40例患者合并糖尿病、68例患者合并高血压、51例患者合并高血脂。发病时间3-6h,平均(4.21±0.19)h。纳入标准:①以《中国脑血管病防治指南》为依据,符合对相关疾病的诊断标准;②所有患者均接受CTA、CTP检查;③对本次研究知情同意;④发病时间低于12h;⑤临床病例资料比较完整。排除标准:①合并其他组织和器官恶性病变者;②伴有重要脏器功能衰竭;③合并精神认知障碍疾病,无法配合检查者。两组患者基本资料符合本次研究标准,基本资料比较差异无统计学意义(P>0.05)。家属、院方伦理委员会同意本次研究开展。
1.2 影像学检查方法
检查仪器:德国西门子64层螺旋CT机。仪器型号:SIEMENS SOMATON Sensation。扫描部位:主动脉弓到颅底区域。机器参数设置:0.923的螺距、120kV的管电压、300mA的管电流、1.0mm的层厚、512×512的矩阵。注射器:双筒高压注射器。对比剂:欧乃派克对比剂。应用静脉留置针开通右肘静脉通道。以5.0mL/s的速度注射对比剂,注射总剂量为80ml,以4.5~5.0mL/s的速度注射生理盐水,注射总剂量为40ml。
CTP检查仪器:德国西门子64层螺旋CT机。进行检查之前,告知家属将患者身上所有金属配饰摘下,指导协助患者平卧,先平扫头颅部位,如果扫描结果未见异常,CTP扫描中心的层面选择基底节平面。如果结果发现梗死病灶,CTP扫描中心的层面选择梗死病灶最大层面。机器参数设置:150mA的管电流、80kV管电压、0.75s/圈的扫描速度、64×0.6mm的准直器宽度、1.4的螺距、5.0mm的层厚、512×512的矩阵。注射器:双筒高压注射器。对比剂:欧乃派克对比剂。应用静脉留置针开通右肘静脉通道。以5.0mL/s的速度注射对比剂,注射总剂量为50ml,以4.5~5.0mL/s的速度注射生理盐水,注射总剂量为40ml。
1.3 图像处理
CTA图像处理:将检查数据传入处理系统,应用软件图像重建技术对系列数据进行重建。
CTP图像处理:获得时间-密度曲线,将其传入图像工作站,对图像进行相应的处理。以所检查到的脑部供血动脉分布情况作为依据,获得伪彩图定量参数,将中轴线作为中线,对梗死区域和对侧脑区相应区域的平均通过时间(MTT))、脑血流量(CBF)和脑容量(CBV)等进行测量。
影像学分析:对研究组患者的CTA和CTP图像进行处理,CTA可以显示脑组织缺血、缺氧性坏死病灶。CTP在显示梗死病灶的同时,还可有效显示缺血半暗带。
1.4 数据统计分析
应用SPSS 22统计分析数据,计量资料以均数±标准差()表示,采用t检验,计数资料以(n,%)表示,采用x2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 CT平扫结果
80例研究组患者中,有50人(62.50%)CT平扫结果未见异常,12例(15.00%)患者发现左颞叶缺血病灶,7例(8.75%)有右颞叶病灶,6例(7.50%)左基底病灶,12例(15.00%)右侧基底病灶,12例(17.50%)右侧额叶病灶,1例(2.00%)波及整个额叶与颞叶。
2.2 CTA检查结果
研究组80例患者经CTA检查,17例(21.25%)为中心型,37例(46.25%)为边缘型,26例(32.50%)为混合型。
2.3 CTP检查结果
患者CTP检查结果均出现异常,较CTA相比,CTP检出病灶范围较大,病灶处均显示缺血半暗带区。梗死区域,其TTP、MTT都较长,CBV、PE都较短。
2.3 影像学检查相关参数
研究组rCBF、rCBV低于对照组,MTT高于对照组(P<0.05)。见表1。
表1 两组影像学检查相关参数的比较分析()

表1 两组影像学检查相关参数的比较分析()
组别 例数 rCBF(100g/min) rCBV(mL/100g) MTT(s)研究组 80 5.33±3.25 1.47±0.32 9.25±1.03对照组 80 30.41±4.74 3.03±0.34 7.65±0.58 t 10.332 11.001 9.987 P<0.05 <0.05 <0.05
2.4 各参数单独与联合检测的ROC曲线参数
与单独预测结果相比,CTP与CTA联合检测,其特异度、敏感度等指标较高(P<0.05),见表2。
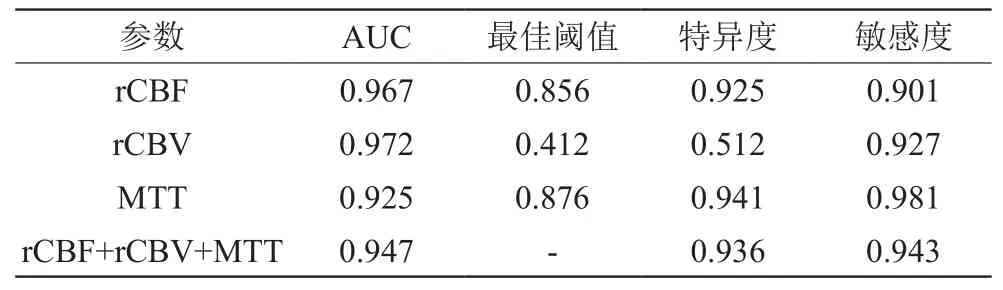
表2 各参数单独与联合检测的ROC曲线参数分析
3 讨 论
中老年是急性脑梗死发病的主要人群,对其生命健康具有严重威胁性。快速、方便是CT验血检查的具体优势[3]。可对脑组织梗死区域的具体情况进行明确,对病灶的病变程度、位置、大小等都可进行明确。但CT影像学的应用,对梗死发生24小时后才有较高的诊断结果。为了提高急性脑梗死患者预后效果,需要在发病6小时内进行溶栓治疗。因此早期明确梗死部位的供血动脉情况,病灶范围等是非常有必要的[4]。急性脑梗死后,缺血区域再次出现出血情况,被称之为脑梗死出血性转化。相关研究显示,缺血病灶血管再通后血流灌注恢复与急性脑梗死出血性转化有密不可分的关系。或者是应用抗凝药物或溶栓治疗后出现出血性转归,这是脑梗死自然转归的一种状态。因此临床中必须与患者实际病情为依据,进而制定针对性的治疗方案,以达到最大化的治疗效果[5]。
综上所述,CTA联合CTP应用,可提高急性脑梗死后出血性转化预测率,为治疗方案制定提供有价值的依据。
