胰十二指肠切除术后并发胃排空延迟的危险因素分析
2020-04-29王欢金钢郑楷炼邵卓郭世伟周莉莉刘海艳黄建业
王欢 金钢 郑楷炼 邵卓 郭世伟 周莉莉 刘海艳 黄建业
海军军医大学附属长海医院胰腺外科,上海 200433
PD是治疗胰头部肿瘤和壶腹部肿瘤的标准术式[1]。胃排空延迟(delayed gastric emptying,DGE)是PD的常见并发症,也是影响PD患者术后恢复的重要因素。DGE可延缓患者术后正常进食,延长其住院时间,还可能造成患者再次入院[2-3],且DGE引起的急性大量呕吐可导致患者误吸而危及生命。国际胰腺外科研究小组(International Study Group of Pancreatic Surgery,ISGPS)在2007年对DGE进行了定义和分级[4],按照其严重程度,由低到高分为A、B、C 3级。A级为术后胃管留置4~7 d,或术后第7天仍不能进食固体食物;B级为术后胃管留置8~14 d,或术后14 d仍不能进食固体食物;C级为术后胃管留置>14 d,对患者术后恢复影响显著,或>21 d仍不能进食固体食物。其中B、C级DGE对患者术后恢复影响显著,归为临床相关胃排空延迟(clinically relevant delayed gastric emptying,CR-DGE),A级DGE不需要特殊治疗,且对患者术后恢复影响较小,归为非CR-DGE。本研究分析385例PD患者术后发生DGE的情况,探讨与CR-DGE发生相关的因素。
资料与方法
一、一般资料
回顾性收集2017年1月至2017年11月间海军军医大学附属长海医院行剖腹PD的385例患者的临床资料(来源于长海医院胰腺外科前瞻性数据库)。其中男性235例(61.0%),女性150例(39.0%),年龄23~82岁,中位年龄63岁。
二、手术方法
自胰颈部离断胰腺,根据胰管直径选择合适型号的脑室引流管或头皮针作为内引流支架,胰管直径>4 mm时不放置胰管支架。胰腺残端与近端空肠行导管对黏膜吻合,胆肠吻合采用单层连续缝合,肝总管直径<6 mm时置入T管。根据患者的手术指征及术者经验选择传统PD或保留幽门的PD,在结肠前进行胃肠吻合,采用吻合器吻合或手工缝合。根据肿瘤侵犯程度及术者经验,行血管切除重建或联合脏器(胃、结肠等)切除。手术结束后常规放置胃管。
三、并发症诊断标准
依据ISGPS的标准及中华医学会外科学分会胰腺外科学组制定的共识意见判断术后DGE[4-5]、术后临床相关胰瘘(clinically relevant post-operative pancreatic fistula, CR-POPF)[6]、出血及乳糜漏[7]等并发症。腹腔感染定义为术后出现影像学上的腹腔积液或出现临床感染征象。心脏并发症定义为术后出现心梗或严重心律失常。胆瘘定义为腹腔引流液呈胆汁样。肺部感染定义为有明显临床感染征象且出现影像学改变,或痰培养阳性。并发症的严重程度根据CD分级系统(Clavien-Dindo grading system)确定[8]。再入院定义为术后30 d内由于手术相关并发症造成的再次入院治疗。
四、观察指标
患者的一般资料,包括年龄、性别、体重指数(body mass index,BMI)、术前糖尿病史、冠心病史、吸烟史、饮酒史、外分泌功能不全史、住院时间等。
手术情况,包括手术时间、术中失血量、术中补液量、是否保留幽门、胰腺质地、主胰管直径、是否联合血管切除。其中胰腺质地分为“软、硬”,由主刀医师在术中判断;胰管直径在术中测得。
疾病相关指标,包括术前血清白蛋白、前白蛋白、总胆红素水平、美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级、术后第1天血清和引流液淀粉酶、术后病理类型等。同一天存在多根引流管的多个引流液淀粉酶值时,选取较高的值辅助并发症判断。
五、统计学处理
采用SPSS 25.0软件进行统计学分析。分类变量以例数(%)表示,组间比较采用χ2检验或Fisher确切概率法;连续变量以M(P25,P75)表示,组间比较采用Wilcoxon秩和检验。经单因素分析后,P<0.05的变量被纳入多因素分析,采用logistic回归得出与CR-DGE相关的独立危险因素。P<0.05为差异有统计学意义。
结 果
一、PD患者并发DGE及术后情况
385例患者中78例(20.3%)术后发生DGE,其中A级43例(11.2%),B级21例(5.5%),C级14例(3.6%)。本研究将B、C级DGE患者归为CR-DGE组,A级DGE患者归为非CR-DGE组,因此,CR-DGE组患者35例,非CR-DGE组患者350例。CR-DGE组患者CD分级≥3级的并发症发生率明显高于非CR-DGE组(45.7%比5.1%,χ2=60.109),住院时间也明显延长(19 d比11 d,Z=-5.824),差异均有统计学意义(P值均<0.001)。CR-DGE组再手术率(5.7%比1.1%,χ2=1.867,P=0.172)、再入院率(11.4%比6.9%,χ2=0.425,P=0.515)与非CR-DGE组差异无统计学意义。35例CR-DGE患者术后均顺利康复出院,无死亡病例。
二、PD患者并发CR-DGE的相关因素
单因素分析结果显示,BMI、术前血清白蛋白、手术时间、术中失血量、胰腺质软、主胰管直径≤3 mm、术后第1天血清淀粉酶、术后第1天引流液淀粉酶与CR-DGE的发生相关。而患者年龄、性别、ASA分级、是否保留幽门、术中补液量及病理类型等因素与CR-DGE的发生无关(表1)。

表1 胰十二指肠切除术后发生临床相关胃排空延迟的单因素分析
注:CR-DGE为临床相关胃排空延迟;ASA为美国麻醉医师协会
CR-DGE组的CR-POPF、中重度出血及肺部感染发生率均明显高于非CR-DGE组,差异有统计学意义,而两组患者腹腔感染、心脏相关并发症、乳糜漏及胆瘘发生率的差异均无统计学意义(表2)。
考虑到肺部感染与CR-DGE的相关性多是由于较长的住院时间及长期放置胃管所致,故不纳入多因素分析。CR-POPF作为PD主要的术后并发症,是患者不良结局的主要原因,故将其与单因素分析中有统计学意义(P<0.05)的变量一同纳入多因素分析。结果显示,BMI、术前血清白蛋白、主胰管直径≤3 mm、胰腺质软、CR-POPF是PD后CR-DGE发生的独立危险因素(表3)。
讨 论
本研究结果显示,CR-DGE组患者的再手术率、再入院率及病死率与非CR-DGE组差别无统计学意义,但中位住院时间明显长于非CR-DGE组(19 d比11 d,P<0.001)。尤其是C级DGE,中位住院时间长达30.5 d,加重了患者的经济负担,也耗费了大量医疗资源,在一定程度上也影响了恶性肿瘤患者术后辅助化疗的进行。因此有必要对PD后并发CR-DGE的临床相关因素进行探讨。
既往对手术因素影响DGE的发生已有较多文献报道,而为了减少DGE的发生,是否应该切除幽门则一直存在争议。一项来自日本的包含130例PD患者的随机对照试验结果显示,保留幽门的患者DGE发生率明显高于不保留幽门者(17.2%比4.5%,P=0.02)[9]。而另一项包含100例患者的随机对照试验结果显示,保留幽门组DGE发生率为20%,不保留幽门组为12%,但两组间差异无统计学意义(P=0.414)[10]。近期一项来自德国的随机对照试验研究报道,保留幽门组95例患者中有24例发生DGE(25.3%),而不保留幽门组的93例患者中有29例发生DGE(31.2%),两组差异无统计学意义(P=0.208)[11]。本研究结果也未显示是否保留幽门与DGE发生有相关性。虽然上述研究对术后发生DGE的结论各不相同,但保留幽门与不留保幽门在手术安全性及术后并发症发生率等方面的差异并无统计学意义[9,11-12]。因此,在现有证据下可以认为是否保留幽门对PD后DGE的发生无明显影响,术者可以根据肿瘤侵犯程度及各医疗中心经验,选择是否保留幽门,二者都是安全可行的。
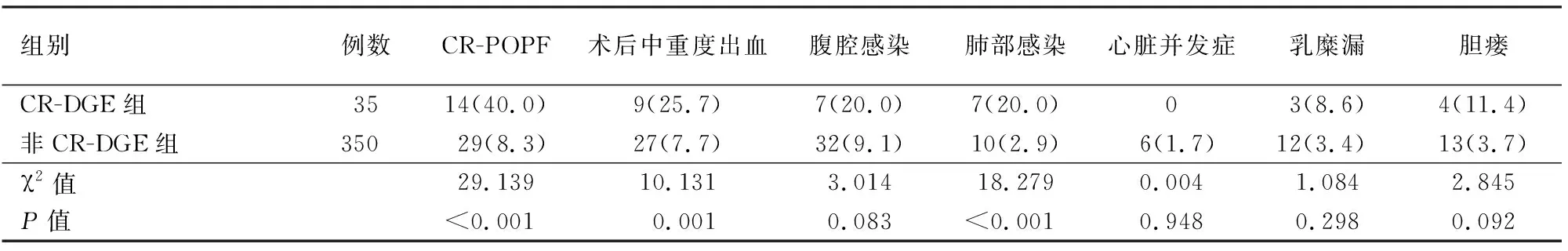
表2 CR-DGE组与非CR-DGE组患者胰十二指肠切除术后并发症发生情况[例,(%)]
注:CR-DGE为临床相关胃排空延迟;CR-POPF为术后临床相关胰瘘
注:CR-POPF为术后临床相关胰瘘
患者年龄、性别、术前糖尿病史及手术时间等也被一些研究报道与DGE的发生相关[11,13]。但本研究并未发现这些因素与DGE的发生有关。
在多因素分析中,患者BMI、术前血清白蛋白、主胰管直径≤3 mm、胰腺质软及CR-POPF等与CR-DGE的发生存在统计学意义上的相关性。较高的BMI在既往多项研究中被报道与DGE的发生相关[13-14],有研究者认为可能是由于高BMI的患者容易发生POPF,从而继发产生DGE;但本研究在多因素分析中加入了CR-POPF后仍然得到BMI与DGE的相关性,说明BMI可独立于POPF影响DGE的发生。关于患者术前营养状态对DGE影响的研究较少,本研究结果显示CR-DGE组的术前血清白蛋白水平低于非CR-DGE组,且多因素分析中显示其与DGE的发生独立相关。但由于两组间术前血清白蛋白的中位值较接近,所以实践中难以用术前血清白蛋白水平预测术后DGE的发生,但此结果还是可以说明患者术前营养状态对术后DGE的发生存在一定影响。
既往研究发现,术后腹部并发症是DGE发生的重要危险因素[9,11-12,15-16]。在一项包含1 443名患者的荟萃分析中,术后出现其他腹部并发症的患者发生DGE的比例明显升高(16%比9%,P<0.001)[11]。作为PD后最重要的手术并发症,POPF也被认为是术后DGE发生的重要原因[11-12,15-18]。本研究结果显示,CR-POPF是发生CR-DGE的独立预后因素,且胰腺质软和主胰管直径较细这两个POPF的高风险因素也同样是CR-DGE发生的独立预后因素。本研究43例CR-POPF患者中有14例发生CR-DGE,明显高于非CR-POPF患者。但目前为止POPF导致DGE发生的机制还未阐明。有观点认为,POPF所形成的局部炎症或感染灶可能是促进DGE发生的因素之一[11,18],所以在临床实践中积极预防并治疗POPF可能是减少DGE发生的重要手段,比如在术中采用合适的胰腺吻合技术、术后出现POPF时及时应用生长抑素类似物抑制胰酶分泌,以及积极引流腹腔积液等措施。另外,由于POPF及其风险因素与DGE相关,以胰瘘风险评分为基础增减一定的变量可能会形成适合DGE的预测评分系统,当然还需要更大样本量的病例数据进行探索和验证。
本研究为单中心回顾性研究,数据收集及分析过程可能存在偏倚,一定程度上会影响最终的研究结果。所以本研究结论应结合不同医疗中心具体实践进行解释和应用。
综上所述,本研究通过对385例PD患者术后出现CR-DGE的相关因素分析,发现较高的BMI、较低的术前血清白蛋白、主胰管直径≤3mm、胰腺质软以及术后发生胰瘘是CR-DGE发生的独立危险因素。通过以上因素可以识别出高危的CR-DGE患者,应进行早期临床干预。
利益冲突所有作者均声明不存在利益冲突
