肥厚型梗阻性心肌病患者二尖瓣叶长度及对合形态异常的超声心动图随访研究
2020-04-27高一鸣段福建逄坤静李慧齐红霞梁玉宋云虎王浩
高一鸣,段福建,逄坤静,李慧,齐红霞,梁玉,宋云虎,王浩
肥厚型梗阻性心肌病(HOCM)的主要解剖学特点包括室壁肥厚、二尖瓣瓣叶延长以及乳头肌位置的前移。目前,扩大室间隔切除术已成为药物难治性HOCM 的首选治疗方案[1]。但由于绝大部分患者合并不同程度的二尖瓣反流,对于术中是否需要同期处理二尖瓣,尚存在争议[2-6]。本文随访观察单纯行扩大室间隔切除术的HOCM 患者,术中未特殊处理二尖瓣叶,在术后随访过程中是否出现新发的、有血流动力性意义的二尖瓣反流,以及术前、术后二尖瓣叶对合形态的改变。
1 资料与方法
1.1 研究对象
入组 2012 年至 2017 年间中国医学科学院阜外医院由同一有经验的术者行扩大室间隔切除术的HOCM 患者 52 例为HOCM 组,其中男性 32 例,女性 20 例,平均年龄(48.2±11.4)岁。同时纳入性别和年龄相匹配的健康受试者23 例为正常对照组,其中男性 15 例,女性 8 例,平均年龄(54.6±8.0)岁。所有患者术前行经胸超声心动图及心脏MRI明确HOCM 诊断。诊断标准[1]:左心室舒张末期最大室壁厚度≥ 15 mm,排除可能导致左心室室壁增厚的继发因素,左心室流出道压差(LVOTPG)峰值≥ 30 mmHg(1 mmHg=0.133 kPa)。手术适应证[1]:对药物反应不佳的左心室流出道梗阻,静息或激发状态下LVOTPG 峰值≥ 50 mmHg。排除合并二尖瓣器质性病变的患者。所有患者既往无心脏外科手术史。
1.2 研究指标
采用Philips iE33 或EPIC 7 彩色多普勒超声诊断仪,S5-1 探头,常规完成经胸超声心动图检查。分别测量左心房前后径(LAD)、左心室舒张末期内径(LVEDD)、左心室舒张末期室间隔基底段厚度(IVS)、左心室舒张末期左心室后壁厚度(LVPWD)、左心室射血分数(LVEF)、静息或激发状态下LVOTPG 峰值。
多切面观察二尖瓣形态,启闭运动;是否存在收缩期二尖瓣前向运动(SAM);根据彩色多普勒超声判断二尖瓣反流程度,并将反流量分级:0 级:无;1 级:轻度;2 级:中度;3 级:重度[7]。
胸骨旁左心室长轴于舒张中期二尖瓣延伸最长时测量二尖瓣前叶长度(ALL)和后叶长度(PLL)。胸骨旁左心室长轴于收缩早期二尖瓣刚刚对合时测量二尖瓣瓣环前后径(Ann D)、瓣叶对合高度(Ten H,对合点到二尖瓣瓣环水平的垂直距离)、前叶在瓣环上投影的长度(Pro L)、前叶在瓣环上投影占瓣环总长度的比例(Pro R)、二尖瓣瓣叶对合点到前室间隔的最短距离(C-sept)。左心室短轴于舒张末期测量前乳头肌根部直径(APM)和后乳头肌根部直径(PPM),以及两组乳头肌前缘连线中点到前室间隔的最短距离(S-P)。健康受试者的二尖瓣长度及对合参数见图1,HOCM 患者二尖瓣长度及对合参数见图2。
所有HOCM 患者于低温、体外循环下行扩大室间隔切除术,切除范围常自右冠瓣中点下方(距主动脉瓣环 2~3 mm)始,深达乳头肌根部,并切除二尖瓣瓣下明显的异常连接,松解与周围室壁融合的乳头肌。该组患者均未特殊处理二尖瓣叶。术中心脏复跳后经食道超声心动图证实:左心室流出道疏通满意(LVOTPG 峰值<30 mmHg),二尖瓣反流明显改善(<3 级)。
术后常规行经胸超声心动图随访,随访时间1~36 个月,平均(7.10±7.57)个月。
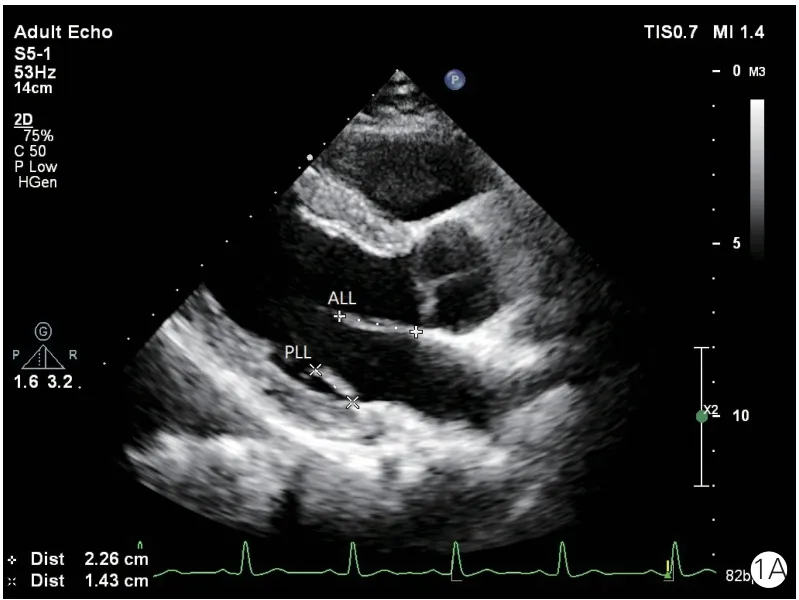
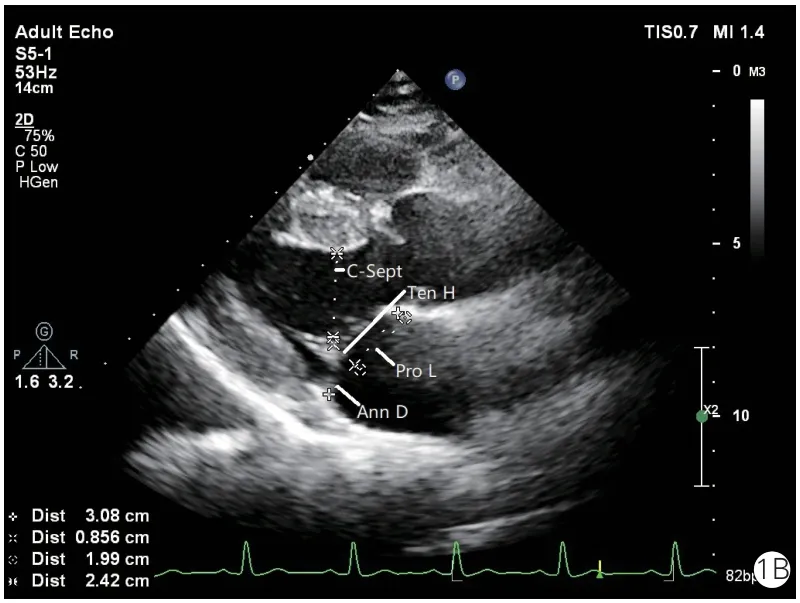
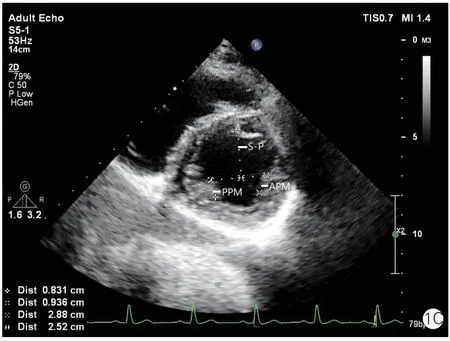
图1 健康受试者的二尖瓣叶长度及对合参数
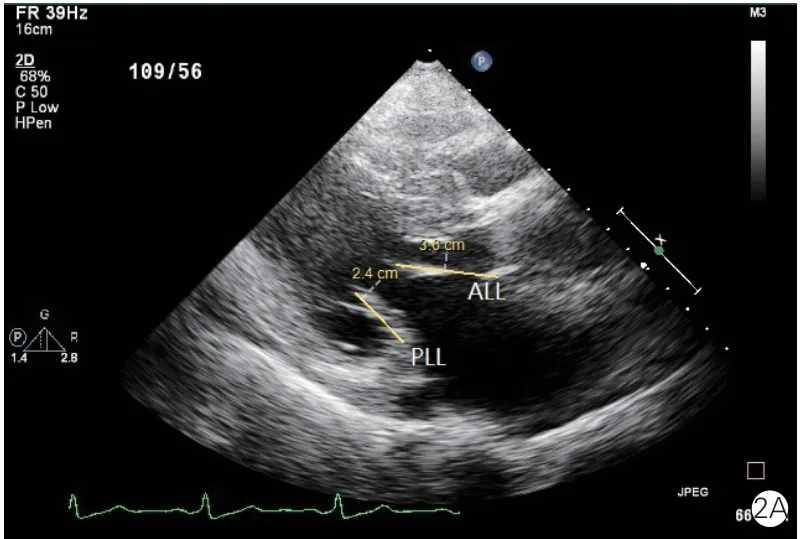

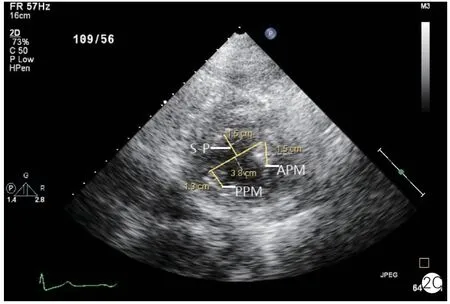
图2 肥厚型梗阻性心肌病患者二尖瓣叶长度及对合参数
1.3 统计学方法
应用SPSS 19.0 统计软件进行统计学分析。连续变量以均数±标准差表示,连续变量的比较采用独立样本t检验或配对t检验。分类变量以率(百分比)表示,分类变量的比较采用卡方检验。P<0.01为差异有统计学意义。
2 结果
2.1 两组受试者的二尖瓣参数及左心房、左心室指标比较(表 1)
与正常对照组比较,HOCM 患者ALL、PLL、Ann D、APM、PPM、LAD、IVS 均明显增大,差异均有统计学意义(P均<0.01);Pro L、Pro R、C-Sept、S-P、LVEDD 均明显减小,差异均有统计学意义(P均<0.01);两组的Ten H 无差异(P=0.413)。
2.2 HOCM 组52 例患者术前、术后二尖瓣参数以及左心房、左心室指标比较(表2)
与术前比较,HOCM 患者术后Ann D、Pro L、Pro R、Ten H 均无明显变化,C-Sept、S-P 均明显增大,差异均有统计学意义(P均<0.01);术后LVOTPG 峰值、LAD、IVS、LVPWD、LVEF 较术前均明显减小,LVEDD 明显增大,差异均有统计学意义(P均<0.01)。术后二尖瓣反流较术前明显减少(P<0.01),二尖瓣反流均在轻度以下,未见新发的、有血流动力学意义的反流。
表1 两组受试者二尖瓣参数以及左心房、左心室指标比较(±s)
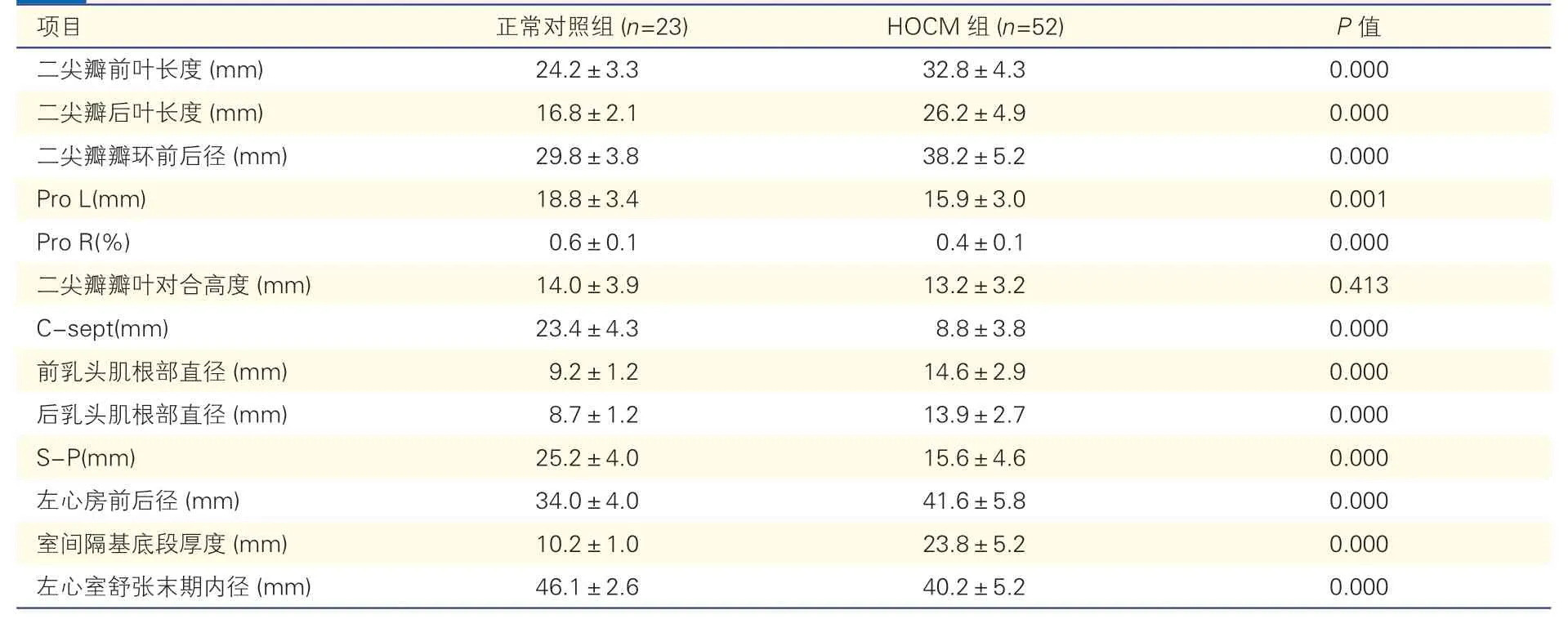
表1 两组受试者二尖瓣参数以及左心房、左心室指标比较(±s)
注:HOCM:肥厚型梗阻性心肌病;Pro L:前叶在瓣环上投影的长度;Pro R:前叶在瓣环上投影占瓣环总长度的比例;C-sept:瓣叶对合点至前室间隔的最短距离;S-P:前、后乳头肌前缘连线到前室间隔的最短距离
表2 HOCM 组52 例患者术前、术后二尖瓣参数以及左心房、左心室指标比较(±s)
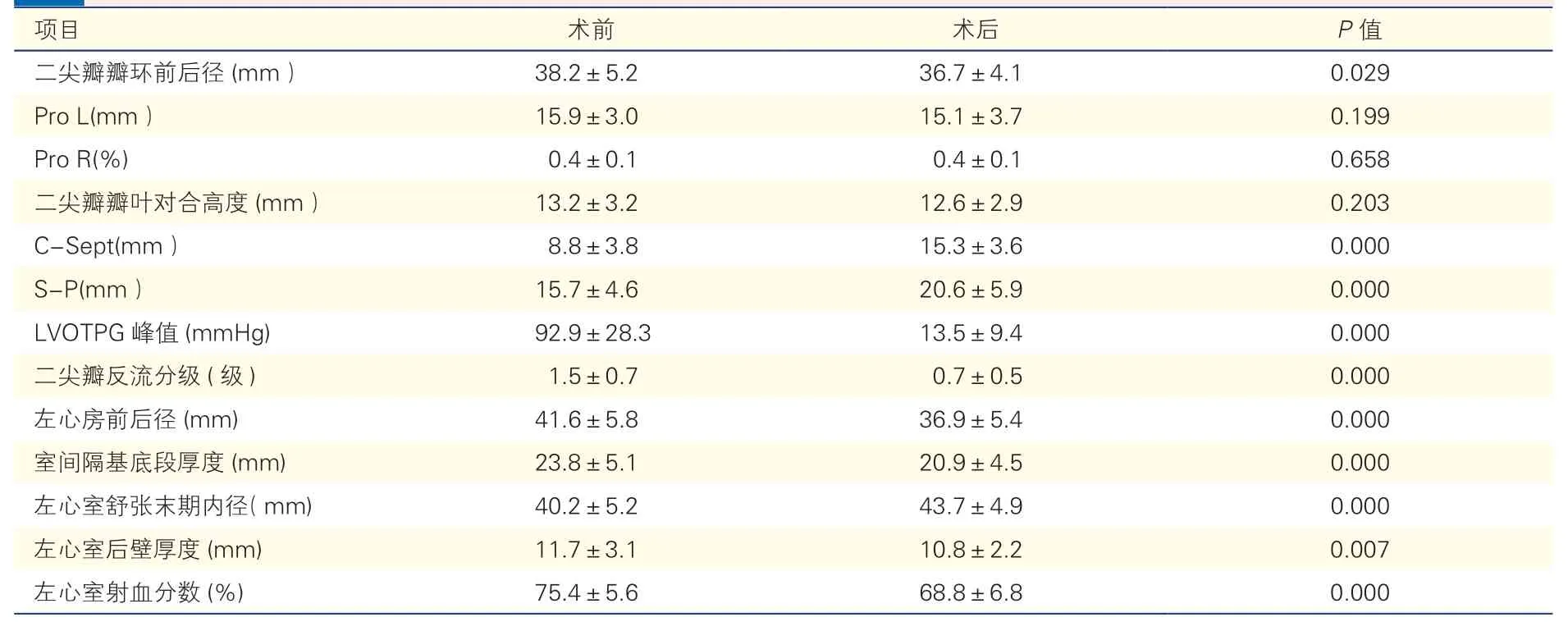
表2 HOCM 组52 例患者术前、术后二尖瓣参数以及左心房、左心室指标比较(±s)
注:HOCM:肥厚型梗阻性心肌病;Pro L:前叶在瓣环上投影的长度;Pro R:前叶在瓣环上投影占瓣环总长度的比例;C-sept:瓣叶对合点至前室间隔的最短距离;S-P:前、后乳头肌前缘连线到前室间隔的最短距离;LVOTPG:左心室流出道压差。1 mmHg=0.133 kPa
3 讨论
HOCM 患者常合并不同程度的二尖瓣反流,绝大部分源自单纯SAM 征,只有少部分(不足10%)患者合并瓣叶的器质性病变[3,8]。充分的室间隔切除术在解除左心室流出道梗阻的同时,足以纠正源自SAM 征的二尖瓣反流[3,9-10]。只有合并二尖瓣器质性病变时,才需手术干预二尖瓣[1,3]。虽然部分经验丰富的医学中心,二尖瓣的处理率已较低,但不同的医学中心二尖瓣的处理率还存在明显的差别[3,6,11-13]。而同期进行二尖瓣处理的患者,其住院时间更长,院内死亡率也更高[11]。而部分医学中心在HOCM 外科手术治疗的模式和认知上,仍然存在很大的提高空间。
HOCM 患者常合并二尖瓣叶延长,对于未经特殊处理的延长二尖瓣叶,目前还缺少对术后远期二尖瓣反流情况的随访观察[3]。本文52 例HOCM 患者行扩大室间隔切除术中均未对二尖瓣叶进行特殊的处理。术后即刻手术室经食管超声心动图评估,在左心室流出道梗阻得到有效解除的同时,二尖瓣反流也得到明显改善。术后随访期间并未见新发的,有血流动力学意义的二尖瓣反流。
本组研究结果发现,HOCM 患者Ann D 增大,瓣叶对合形态异常,对合点前移。考虑可能因为HOCM 患者瓣叶的延长,瓣下乳头肌位置的前移,以及瓣下异常连接的腱索,导致了瓣叶对合形态的改变。加之室间隔肥厚致使C-Sept 明显缩小,左心室流出道前向血流向后移位,冲击二尖瓣游离缘,将瓣叶推向室间隔,导致SAM 征和流出道梗阻。扩大室间隔切除术后,瓣叶对合形态的异常、对合点的前移,也未见明显恢复。据此推想,二尖瓣叶本身对合形态异常、对合点前移可能是HOCM 患者二尖瓣特有的形态,是其特有的基因表型,并参与了左心室流出道梗阻的病理生理过程,可能是造成梗阻的一部分始动因素。
虽然HOCM 患者二尖瓣叶延长,经过充分的室间隔切除,SAM 相关的二尖瓣反流均能得到明显改善,中期随访结果未见新发的、有血流动力学意义的反流。而二尖瓣对合形态异常,对合点前移,在梗阻解除后,亦未见明显恢复。我们推测这种对合形态异常可能是HOCM 二尖瓣本身特有的形态,是形成左心室流出道梗阻复杂始动因素的一部分。
局限性:本组HOCM 患者术后超声心动图复查为术后中期复查结果,缺乏远期随访。
