神经内科危重症肠内营养支持期间胃动力障碍的临床观察和解决策略分析
2020-04-21朱琴琴
朱琴琴
【摘 要】目的:研究神经内科在接受肠内营养支持期间的危重症患者胃动力障碍的发生情况及解决策略。方法:以回顾性分析的方法展开研究,在2018年10月到2019年10月于我院神经内科接受治疗的危重症患者中,随机选取100例,其中包括男性患者和女性患者各50例,在患者住院期间给予患者肠内营养支持,回顾性统计患者接受肠内营养支持期间的胃动力障碍的发生情况,分析发生胃动力障碍的主要原因,并进行针对性的优化。结果:100例患者中,有47例(47%)患者在接受肠内营养支持期间发生胃动力障碍,经过治疗后,29例患者得到了有效缓解;在对肠内营养支持进行优化后,患者并发症的发生率显著降低。结论:研究显示,患者身体质量、治疗不当引起并发症是導致接受肠内营养支持的神经内科危重症患者出现胃动力障碍的最主要原因,因此在实施治疗的过程中,要加强临床的监测工作,结合患者情况制定有效的治疗方案,在提高疗效的同时,保障治疗工作的有效进行。
【关键词】神经内科;危重症;肠内营养支持;胃动力障碍
【中图分类号】R43【文献标识码】A【文章编号】1672-3783(2020)04-12-269-01
随着我国经济及工业建设脚步的加快以及人口老龄化问题的加剧,我国神经内科患者的数量显著增加,其中危重症患者的数量增加最为显著,此类患者有着较高的临床死亡率,为降低此类患者的死亡率及发病率,必须为患者提供足够的营养支持,由于部分患者年龄较大或是病情过于严重,因此选择肠内营养支持的形式帮助患者补充营养,保障患者身体机能的良好性。临床统计显示,部分危重症患者在接受肠内营养支持期间会发生胃动力障碍,不仅影响患者的营养补充,也会威胁患者的健康,为此,本文围绕此类患者胃动力障碍发生原因及优化方法的研究展开,现报告如下。
1 资料与方法
1.1 一般资料
以回顾性分析的方法展开研究,在2018年10月到2019年10月于我院神经内科接受治疗的危重症患者中,随机选取100例,其中包括男性患者和女性患者各50例,年龄介于26到78之间,平均(52.34±4.51)岁,原发疾病类型:缺血性脑卒中24例,脑溢血14例,非特异性感染7例,癫痫4例;引发疾病:肺部感染17例,合并疾病:糖尿病19例,高血压15例。此次研究已获本院伦理委员会批准,研究开展前已将研究详细情况告知患者本人及其家属,获得同意并签署研究知情且同意书。
纳入标准[1]:
1)患者均无法正常进食;
2)均属于危重症患者,病情危急;
3)患者均在ICU病房接受治疗;
4)患者生理及健康评分介于15分~25分之间。
排除标准:
1)排除存在消化道出血症状的患者;
2)排除患恶性肿瘤,生存期不足半年的患者。
1.2 方法
在患者住院期间给予患者肠内营养支持,回顾性统计患者接受肠内营养支持期间的胃动力障碍的发生情况,分析发生胃动力障碍的主要原因,并进行针对性的优化。
肠内营养支持方法:将硅胶胃管按照消毒要求进行严格的消毒后,以常规插管法置入患者胃中,在进食前抽回胃液,检查患者各项体征水平,正常后通过鼻腔将胃管插入患者胃中。结合患者的情况,实施针对性的治疗,将含维生素、蛋白质、电解质、脂肪等成分的营养液通过胃管给予患者,首次给予时注意控制速度,注射速度保持在50ml/h左右,之后可逐渐增加速度,但不可超过标准速度。治疗期间对患者营养液滞留情况进行监测,若滞留量超过规定值,则停止肠内营养供给。
1.3 观察指标[2]
通过检查患者血清钙、血糖、ALB、甲状腺素蛋白水平以及身体情况,结合患者营养液滞留情况,判断患者是否发生胃动力障碍。统计患者治疗期间并发症的发生情况。
1.4 统计学处理
此次研究选取SPSS21.0作为统计学处理软件,处理项目包含两种类别。一类是计数资料,以()进行表述,以t值进行检验;另一类是计量资料,以n(%)进行表述,以进行检验。利用患者的检验值进行计算,最后可得出P值,当P<0.05时,表示患者组间的观察项目存在差异性。
2 结果
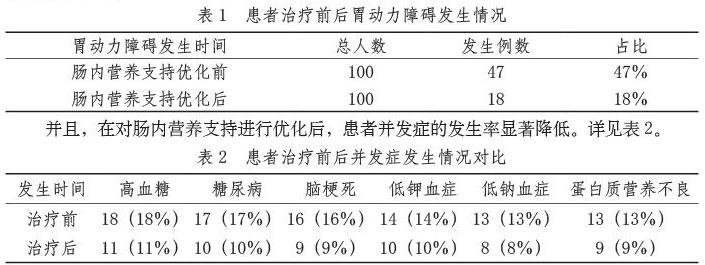
100例患者中,有47例(47%)患者在接受肠内营养支持期间发生胃动力障碍,经过调整输送的营养液量,并根据患者情况实施针对性营养支持及治疗后,29例患者得到了有效缓解。详见表1。
并且,在对肠内营养支持进行优化后,患者并发症的发生率显著降低。详见表2。
3 讨论
众所周知,神经内科类疾病往往起病突然、病情发展快、患者死亡概率大[3],大部分患者由于无法自然进食,因此住院期间身体各项机能均受到显著的损耗,并且极易引发其他并发症,对患者的身体健康造成严重威胁[4]。本文中,经过有效的肠内营养支持实施后,患者发生胃动力障碍际并发症的概率均降低,因此针对此类患者,应针对患者实际情况采取有效措施,鼻饲时适当调高床头,根据患者肠道情况选择不同配比的营养液及输送方法[5]。
综上所述,患者身体质量、治疗不当引起并发症是导致接受肠内营养支持的神经内科危重症患者出现胃动力障碍的最主要原因,因此在实施治疗的过程中,要加强临床的监测工作,结合患者情况制定有效的治疗方案,在提高疗效的同时,保障治疗工作的有效进行。
参考文献:
[1]张俞,黄媛媛.探讨肠内营养用于神经内科危重症患者的效果以及临床护理要点[J]中国社区医师,2019,35(19):158-159.
[2]刘春,陈洁,华平,等.不同营养支持方式治疗神经内科危重症患者的比较研究[J]神经损伤与功能重建,2018,13(12):647-649.
[3]张宁.神经内科危重症肠内营养支持期间胃动力障碍的临床观察和策略[J]中国农村卫生,2018, 12(02):31.
[4]冯宝侠.神经内科危重症患者肠内营养的护理方法及效果评价[J]中国医药指南,2018,16(06):226-227.
[5]朱晓文.神经内科重症患者早期肠内营养的护理及其临床意义分析[J]中国当代医药,2018,25(03):180-182.
