医改后的社区卫生服务中心经济运行分析
——以南京市江宁区为例
2020-04-18周风玲
●周风玲
社区卫生服务中心是医疗服务的网底,承担着医疗、预防保健、康复等“六位一体”的基本医疗和基本公卫服务。江宁区2010年下半年起在全区23 家社区卫生服务中心实行基本药物制度,药品零差率销售,按照“保基本、强基层、建机制”的要求,不断深化基层运行机制改革,建立了维护公益性、调动积极性、保障可持续的基层运行机制。
一、改革措施
(一)破除“以药养医”机制
取消药品加成政策,将社区卫生服务中心补偿渠道由服务收费、药品加成收入和政府补助三个改为服务收费和政府补助两个渠道。除中药饮片外,所有药品均实行零差率销售。
(二)落实财政投入政策
对社区卫生服务中心在编人员基础工资和基础性绩效以及社保给予全额补助。全面落实对基本建设、医疗设备购置、人才培养、基本公共卫生服务等政府投入政策。
(三)实行基本药物制度
实行药品集中招标采购机制。在省级集中采购的基础上,积极探索能够有效保障药品及耗材供应及时、质量可靠、价格合理的采购供应办法。完善鼓励使用基本药物的政策措施,优先配备、使用基本药物,提高基本药物使用比例。严格执行《抗菌药物临床应用管理办法》,深入开展抗菌药物临床应用专项整治。
(四)实施绩效工资制度
社区卫生服务中心工资构成由改革前的基本工资+奖金改变为基本工资+基础性绩效+奖励性绩效+绩效增量+效益奖励。基础性绩效工资占绩效工资的60%,奖励性绩效占绩效工资的40%,绩效增量由最初的30%增加到目前的68%。进一步落实“两个允许”的要求,产生收支结余的可以提取60%增加奖励绩效。
(五)转变功能定位
社区卫生服务中心的功能定位由改革前的以基本医疗为主改变为除提供常见病、多发病诊疗以及康复、护理服务外,将基本公共卫生服务与基本诊疗服务有机结合,强化全科医生在基本公共卫生服务提供方面的主体责任。大力推进基层医生签约服务工作,促进社区卫生服务中心从“看病”向“健康管理”转型。
二、改革效果
(一)服务总量
从表1 可以看出,社区卫生服务中心门急诊人次总体呈上升趋势,门急诊人次占全区的比重总体平稳,在70%左右。社区卫生服务中心出院人数增幅呈抛物线趋势,中间高,两头低。出院人数占全区的比例逐步下降,但幅度很小。出院人次2018年出现下降是因为医保政策对收治住院病人要求提高,导致涉农地区的住院病人出现下降。从手术人次看,无论是社区卫生服务中心手术人次的绝对值,还是手术人次占全区的比重,都有逐步下降的趋势,增幅都为负数,是因为当前医患矛盾越来越严重,而手术风险又很大,社区卫生服务中心为了规避手术风险,从而将部分手术病人上转。2018年手术绝对人次首次出现增加,是得益于医联体政策的执行,鼓励上级医院专家下乡开展手术和诊疗活动。
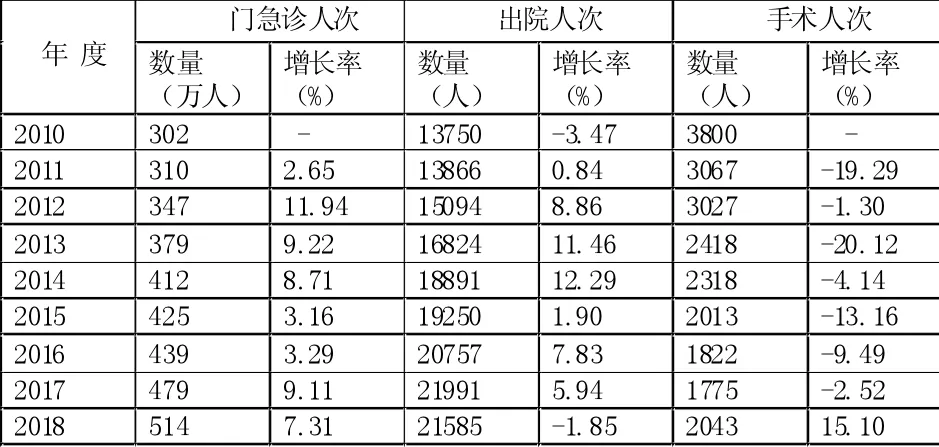
表1 社区卫生服务中心服务总量
(二)人员工作效率
由表2 可知,除改革初期的职工积极性有所影响,工作效率有所下降。其他年份工作效率都有所增加。2015年增长率下降是新职工人员增加较多。2018年职工平均出院人数负增长是因为医保对收治病人要求的提高导致出院人数绝对值下降。
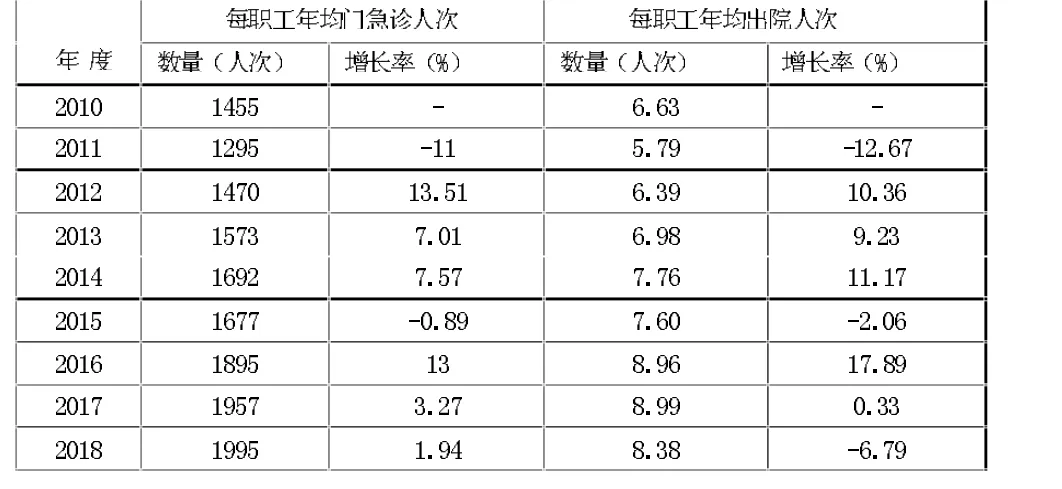
表2 社区卫生服务中心工作效率
(三)收入构成
自实行基本药物制度改革以来,财政投入不断加大,财政收入占总收入的比例由改革前的19%增长到2018年的42%,财政补助收入成为社区卫生服务中心收入的主要来源。2012年和2013年财政收入占比在50%左右,是因为根据基层社区卫生服务中心债务化解的相关要求,财政投入了大量的债务化解资金,解决了社区卫生服务中心的基本建设债务问题。其他年份财政投入的占比基本处于平稳的状态,稳定在40%左右(图1)。
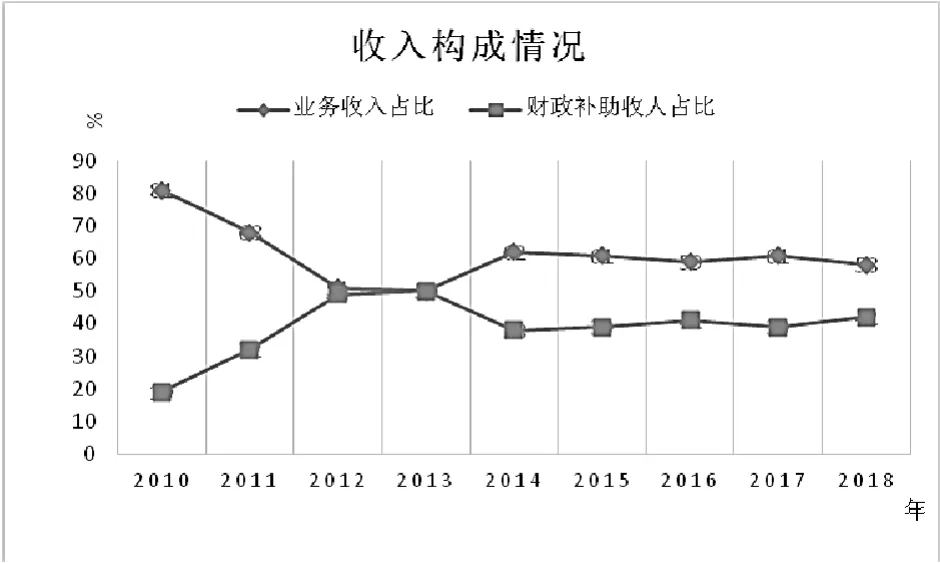
图1
(四)运行效益
从图2 可以看出,在改革初期,虽然实行药品零差价销售后,财政投入大幅增加,但由于没有有效的激励机制,社区卫生服务中心“大锅饭”现象严重,一直处于亏损的状态。自2014年起,为了提高社区卫生服务中心职工的积极性,对产生结余的单位可以按照不超过结余的60%提取奖励基金,激发了社区卫生服务中心的工作积极性,社区卫生服务中心的收支结余增加明显。2018年结余有所下降的原因是当年对2015年以后的事业单位养老保险进行清算,导致了人员经费大幅增加。
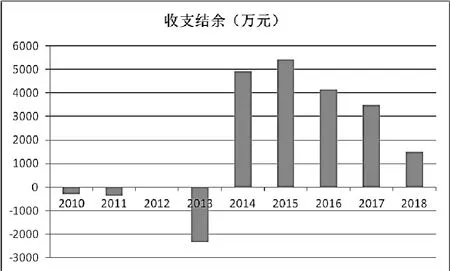
图2
(五)患者负担
医改后社区卫生服务中心人均门诊费用基本保持不变,占区级医院门诊费用的比重逐步下降,说明在社区卫生服务中心看病还是比较便宜的,在医保筹资费用不断增长的情况下,患者负担并没有增加(图3)。社区卫生服务中心人均住院费用和出院人数增幅一样呈抛物线趋势,中间高,两头低,近几年来甚至出现负增长,说明费用控制效果明显。占区级医院住院费用的比重也呈逐步下降趋势。无论是在门诊还是住院,社区卫生服务中心的费用都是比较低的(图4)。
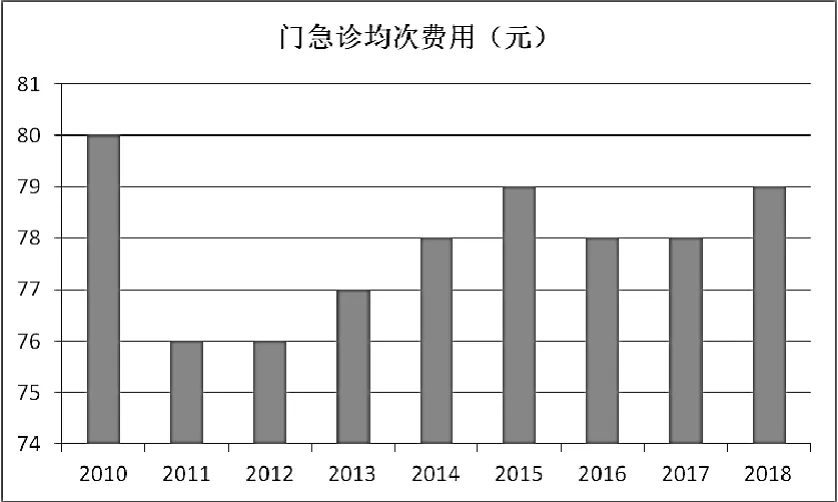
图3

图4
三、建议
(一)不断完善绩效考核体系
卫生主管部门应根据功能布局和定位,设立不同的指标考核体系。对以基本医疗为主的社区医院或具有二级规模和能力的区域医疗中心,考核指标应增加基本医疗的权重,对以基本公卫为主的社区卫生服务中心,考核指标应增加基本公卫的权重。以工作效率、服务数量、服务质量以及群众满意度等为主要考核内容的指标体系,建立以公益性质为导向、以服务质量和效率为核心、以岗位责任和绩效为基础的奖惩机制。
(二)改进医保支付方式
目前医保支付还是按照项目付费为主,这不利于费用的控制。建议建立社区门诊首诊制,参保人选定2~3 个社区门诊首诊点,不经社区首诊点转诊的,将不能享受医保报销。医保部门可以将门诊医保费用包干给社区卫生服务中心,促使社区卫生服务中心做好居民的健康管理和疾病预防工作。对住院费用采取“总额预付,结余留用,超支合理分担”的原则,有效控制医疗费用的无序增长。
(三)建立紧密型医联体
以技术合作为基础的医联体对社区卫生服务中心能力的提升带动作用并不明显,社区卫生服务中心手术人次和住院人次萎缩明显。只有实行紧密型医联体建设,将人、财、物统一管理,将医联体内部成员打造成为服务、责任、利益和管理共同体,才能引导一般诊疗下沉,上级优质资源下沉。区级医院应积极发挥核心纽带作用,加强对基层医疗机构的技术和管理输出,带动基层医疗服务能力提升,实现强基层的医改目标。只有社区有了好医生,居民才会愿意“首诊在社区,小病在社区”,实现基层首诊、双向转诊、急慢分治、上下联动的分级诊疗模式。
(四)做实家庭医生签约
目前的家庭医生签约由于缺乏医保相关政策,签约费用由个人和基本公卫资金共同承担,导致一方面居民对家庭医生签约认可度不高,另一方面家庭医生团队激励机制不足,激励作用没有得到充分发挥。医保部门需要将个性化签约服务费用纳入医保报销范围,引导社区卫生服务中心提供个性化签约服务,另一方面对签约参保人员提供定额补助,提高居民参与签约的积极性。
