妊娠晚期细菌性阴道病与胎膜早破及早产的相关性
2020-04-11徐红梅
徐红梅
(珠海市香洲区第二人民医院,广东 珠海 519000)
细菌性阴道病(BV)是育龄期妇女较为常见的一种阴道感染性疾病,该病具有较高的发病率,而且在阴道感染和外阴感染中占比是40%-55%。妊娠阶段,因为特殊免疫状态、激素变化等,阴道微生态平衡失衡,进而造成生殖道感染[1]。近年来,关于妊娠晚期细菌性阴道病引起的早产、胎膜早破发生率提高的研究越来越多。基于此,本研究主要针对妊娠晚期细菌性阴道病与胎膜早破及早产的相关性进行综合分析,以下是具体报告。
1 资料与方法
1.1 基础资料 本研究观察组对象为本院2016年1月-2018年1月接收的经细菌性阴道病试剂盒检查为阳性的的孕妇,且孕龄是35周以上的妊娠晚期妇女,对照组是200例正常孕妇,对照组中,孕妇年龄21-39岁,均龄值数(27.69±1.49)岁;孕周35-41周,平均孕周(37.15±1.79)周;学历水平:小学、初中、高中及以上分别有56例、85例和59例;观察组中,孕妇年龄22岁-38岁,均龄值数(28.73±1.51)岁;孕周36周-41周,平均孕周(37.23±1.82)周;学历水平:小学、初中、高中及以上分别有59例、83例和58例;在临床资料上,两组未见明显差异(P>0.05)。排除标准:合并阴道假丝酵母菌、淋菌、衣原体和滴虫感染者、宫颈异常和子宫异常;而且未采取阴道局部用药者。
1.2 方法
1.2.1 采集标本 取材之前24 h内,孕妇无性交,无盆浴及阴道冲洗。清洁孕妇外阴后,通过无菌窥阴器将宫颈和阴道充分暴露出来,通过无菌棉签将阴道后穹窿近宫颈内口处分泌物取出,通过唾液酸酶法对细菌性阴道病检查。
1.2.2 试剂 采用由珠海市丽拓生物科技有限公司生产的细菌性阴道病诊断试剂盒。
1.3 观察指标 细菌性阴道病采用唾液酸酶法检查诊断标准:①阴性:阴道分泌物混合检测试剂以黄色或黄绿色呈现;②阳性:阴道分泌物混合检测试剂以绿色或者蓝色呈现。
1.4 统计学方法 采取统计学软件SPSS 21.0对本研究结果整理,计数和计量资料比较分别行χ2和t检验,P<0.05为有统计学差异。
2 结果
细菌性阴道病患者200例中,胎膜早破、早产分别有76例和54例,占比分别是38.00%和27.00%。对照组中,胎膜早破、早产分别有20例和21例,占比分别是10.00%和10.50%。妊娠晚期细菌性阴道病产妇早产和胎膜早破发病率与对照组相比要高,差异明显(P<0.05),具体内容见表1。
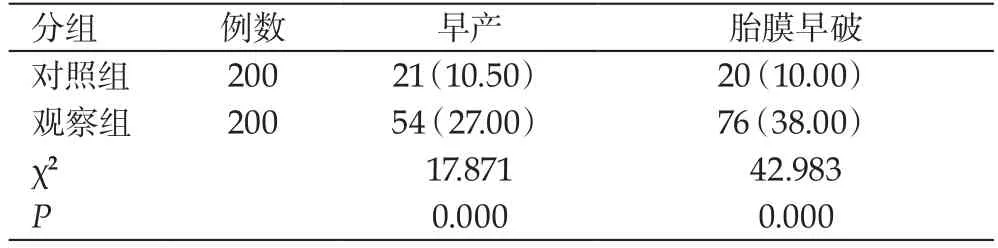
表1 对比早产与胎膜早破发生率[n(%)]
3 讨论
通常情况下,阴道菌群与环境及宿主共同形成相互协调和相互制约的平衡状态,并创建以乳酸杆菌为主的阴道微生态环境。但是妊娠阶段,如果出现以下情况,很容易造成阴道菌群紊乱,导致下生殖道感染加重,具体如下[2]:①妊娠阶段:孕妇机体内雌激素水平明显提高,显著增加了阴道内部糖原聚集和堆积,为其他细菌的繁殖和生长奠定了基础,进而导致阴道菌群失衡。②妊娠阶段:阴道细胞通透性提高、细胞水肿和阴道粘膜充血,进一步降低了阴道粘膜屏障功能。③妊娠阶段:大部分激素和血清因子等均可以对母体反应有效抑制,包括甲胎蛋白、孕酮、人胎盘催乳素和绒毛膜促性腺激素等。与此同时,宫颈阴道中,B淋巴细胞合成数量越来越少,改变了阴道宫颈内部部分免疫环境,促使寄生病原体的毒力及数量增加。
细菌性阴道病是一种因为阴道内部正常菌属乳杆菌数量越来越少,而其他致病菌等快速繁殖引起的混合感染,其他致病菌包括支原体、厌氧菌及加德纳菌等。上述致病菌可以产生具有活性的唾液酸酶及粘蛋白酶,其可以使生殖道保护的粘蛋白分解,以便细菌向宫颈上皮细胞直接入侵或者解除,进而渗入到羊膜腔中,很容易诱发羊膜绒毛膜炎和羊膜炎,同时也可能降低胎膜张力及胎膜变性水肿,最终造成胎膜早破。在细菌入侵之羊膜腔后,则会导致机体出现免疫反应,其介导以细胞介导为主,羊膜、蜕膜及叶细胞滋养形成IL-6、IL-1和TNF等,而上述细菌因子均可能对蜕膜及羊膜刺激形成前列腺素,进而加快宫颈成熟速度和宫缩速度,导致早产[3]。
根据研究结果可知,在早产、胎膜早破发生率方面,对照组分别是10.50%和10.00%;观察组分别是27.00%和38.00%,观察组均比对照组高,差异明显(χ2=17.871、42.983;P均为0.000)。由此可见,孕期筛查细菌性阴道病可对早产、胎膜早破的危险性有效预测。为细菌性阴道病阳性孕妇提供早期治疗方法,有助于早产、胎膜早破发生率降低。由上述分析,通过及早实施细菌性阴道病筛查,可及早将阳性细菌性阴道病患者筛查出,为患者及早治疗提供数据参考,从而获取显著治疗效果,避免其他疾病的发生影响母婴生命安全。
总而言之,相关研究人员应加强对细菌性阴道病的关注,尤其是妊娠阶段健康知识的宣传,常规细菌性阴道病筛查在及早治疗细菌性阴道病治疗中具有重要作用,其有助于早产发生率和胎膜早破发生率降低,同时可以尽可能的避免新生儿致病,使妊娠预后和结局改善,促进产科质量提高,确保母婴身体健康及生命安全。
