宫腔镜下电切除术治疗糖尿病合并子宫内膜息肉的效果观察
2020-04-09王真
王真
[摘要] 目的 对宮腔镜下电切除术治疗糖尿病合并子宫内膜息肉的效果进行观察和分析。方法 选取该院2017年6月—2019年2月收治的120例糖尿病合并子宫内膜息肉患者作为该次研究对象,进行宫腔镜下电切除术治疗和刮宫术治疗,针对两种不同治疗方法,将其均分为研究组和对照组,并观察和比较两组治疗效果,进一步明确宫腔镜下电切除术治疗糖尿病合并子宫内膜息肉的良好效果。结果 结果显示两组患者的手术时间、术中出血量、出院时间差异无统计学意义(P>0.05);但研究组患者平均月经量、血糖水平以及术后复发率,显著优于对照组(P<0.05)。结论 糖尿病合并子宫内膜息肉患者的治疗,目前最佳的临床治疗方式就是宫腔镜下电切术治疗,对于改善女性患者月经紊乱以及减少息肉复发有良好的效果,帮助患者有效治疗,医用价值高。
[关键词] 宫腔镜下电切除术;治疗糖尿病合并子宫内膜息肉;刮宫术;临床治疗
[中图分类号] R713.4 [文献标识码] A [文章编号] 1672-4062(2020)01(a)-0032-02
糖尿病属于临床上常见的内分泌慢性代谢性疾病之一,患病率呈逐年增长趋势。糖尿病不仅病因来源广泛,而且由于长期处于高血糖,容易引发一系列合并疾病的出现,并且严重影响疾病预后[1]。而子宫内膜息肉又是一种常见的妇科疾病,危害患者的身心健康以及生殖功能。糖尿病合并子宫内膜息肉的出现无疑带给女性患者双重伤害和加倍的身心折磨,因此临床上对于该疾病的治疗相当关注。目前临床上较为普遍的治疗方式就是刮宫术恶和宫腔镜下电切除术,但众多研究证明宫腔镜下电切除术作为一种新型的微创手术,治疗效果要优于刮宫术[2]。因此,该文将通过对2017年6月—2019年2月该院治疗的120例糖尿病合并子宫内膜息肉患者进行宫腔镜下电切除术和刮宫术的比较,进一步证实宫腔镜下电切除术的优越性和临床效果,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的120例糖尿病合并子宫内膜息肉患者作为该次研究对象,进行宫腔镜下电切除术治疗和刮宫术治疗,针对两种不同治疗方法,将其均分为研究组和对照组,各60例。研究组患者,育龄期妇女42例,绝经期妇女18例;年龄26~58岁,平均年龄为(41.2±1.4)岁;糖尿病病程为1.8~6年,平均病程为(3.23±0.58)年。观察组患者,育龄期妇女38例,绝经期妇女22例;年龄27~59岁,平均年龄为(42.1±1.3)岁;糖尿病病程为1.7~7年,平均病程为(3.14±0.62)年。经过两组患者的基本资料(年龄、病程、育龄情况等)对比,其差异无统计学意义(P>0.05)。
1.2 治疗方法
所有妇女均在进入医院后就控制其血糖水平。育龄患者月经结束3~7 d后就可进行手术,同时在准备进行手术前的6 h内米索前列醇400 μg软化患者宫颈。
观察组患者采用宫腔镜下电切术治疗。利用宫腔镜引导并明确子宫内膜息肉的大小、数量和位置,然后在直视下从息肉基底对其进行切除。如果发现患者有多发性息肉,应尽量根据病变情况和患者的生育要求将息肉以及部分子宫内膜切除,最后进行负压吸引宫腔,检查息肉组织清除干净,完成手术。
对照组患者采用传统刮宫术治疗。同样先利用宫腔镜,确定息肉的大小、数量和位置,再选择合适大小的型号的刮匙进行息肉的刮除,刮除完成后利用负压吸引宫腔,确认息肉完全清除,完成手术。
1.3 判断指标
统计并对比两组患者的手术时间、术中出血量、出院时间、月经量、血糖水平以及术后复发率,从而判断治疗效果的优劣。
1.4 统计方法
将研究所需数据全部纳入SPSS 19.0统计学软件中进行处理,计量资料以(x±s)表示,进行t检验;计数资料以率(%)表示,进行χ2检验。P<0.05为差异有统计学意义。
2 结果
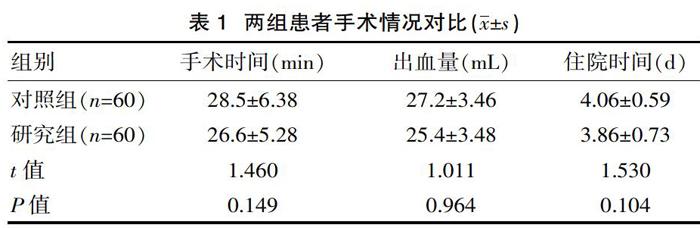
2.1 两组患者手术情况对比
研究表明,两组患者在手术时间、术中出血量、出院时间上的对比差异无统计学意义(P>0.05)。见表1。
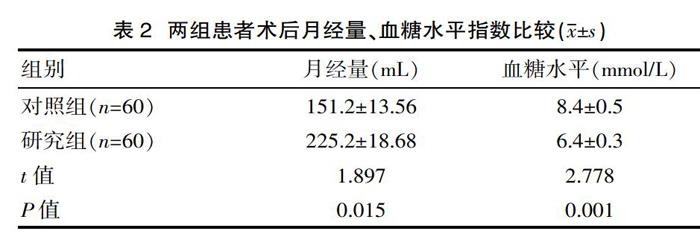
2.2 两组患者术后月经量、血糖水平指数比较
研究表明,两组患者的术后月经量、血糖水平指数差异有统计学意义(P<0.05)。见表2。
2.3 两组术后疾病复发率比较
研究结果发现,对照组患者中共有10例糖尿病合并子宫内膜息肉患者疾病复发,复发率为16.7%;而研究组中仅有1例糖尿病合并子宫内膜息肉患者疾病复发,复发率为1.7%。可见,采用宫腔镜下电切除术治疗的研究组患者复发率明显低于采用刮宫术的对照组,且差异有统计学意义(χ2=11.27,P<0.05)。
3 讨论
糖尿病患者因身体长时间处于高血糖的状态,便容易引起内部的细菌大量滋生,此时体内白细胞吞噬细菌的能力本就有所下降,因此会导致患者的肌体抗感染与免疫能力严重下降,对糖尿病本身以及其他并发性疾病的治疗产生阻碍[3]。相关研究指出,糖尿病患者出现子宫内膜息肉的与其内分泌系统严重失调、发生紊乱密切相关,长期的炎症刺激以及体内雄性激素水平过高都加快了子宫局部粘膜的增生速度,这些过度增生的年末便逐渐向宫颈突出,慢慢形成了内膜息肉,从而导致子宫及阴道出血,严重时甚至会导致女性不孕[4-5]。
糖尿病合并子宫内膜息肉会带给女性患者严重的身心伤害,为了减少患者的痛苦,临床十分重视寻找有效的治疗方式。宫腔镜下电切除术就是已经逐渐取代刮宫术成为应用最为普遍的临床治疗方式[6]。其中,宫腔镜作为一项新兴的妇科疾病诊断和治疗的微创技术,能够在宫腔镜下非常清晰、直观地看到女性子宫腔内部病变及息肉的大小、位置、数量等信息,并通过直视采取相应的治疗措施息肉从宫腔根部切除,它不像药物治疗和传统诊断性刮宫治疗无法看见宫腔内部而对子宫膜造成伤害,从而有效避免对子宫内膜的伤害,根除息肉的同时保证了治疗安全性[7]。更重要的是,还可利用宫腔镜检查出患者的病情,拟定针对性的手术方案,最大程度上帮助育龄妇女保留子宫的完好性[8]。
该次研究通过对患者实施刮宫术和宫腔镜下电切除术两种不同的治疗方法,并观察其治疗效果,结果显示两组患者的手术时间、术中出血量、出院时间差异无统计学意义(P>0.05);但研究组患者平均月经量、血糖水平以及术后复发率,显著优于对照组(P<0.05)。
此结果表明了宫腔镜下电切除术治疗糖尿病合并子宫内膜息肉的有效性以及安全性。
综上所述,糖尿病合并子宫内膜息肉患者目前最佳的临床治疗方式就是宫腔镜下电切术治疗,对于改善女性患者内分泌紊乱以及减少息肉复发有良好的效果,帮助患者安全、有效地治疗,与传统刮宫术比较更显示其优越性,临床医用价值极高。
[参考文献]
[1] 朴云鹤.宫腔镜下子宫内膜息肉切除术的治疗效果及安全性观察[J].心理月刊,2018(11):79.
[2] 赵树红.比较传统术式与宫腔镜下切除术式治疗宫颈息肉的临床效果[J].中国农村卫生,2019,11(6):91.
[3] 王伟.宫腔镜下子宫内膜息肉电切除术的治疗效果观察[J].实用妇科内分泌杂志:电子版,2019,6(4):104,107.
[4] 徐洁.宫腔镜下子宫内膜息肉切除术治疗子宫内膜息肉的效果探讨[J].当代医药论丛,2019,17(5):77-78.
[5] 杨静.用宫腔镜下子宫内膜息肉切除术治疗子宫内膜息肉的效果探讨[J].当代医药论丛,2018,16(17):24-25.
[6] 张莉.宫腔镜下刮匙刮除和电切除术治疗子宫内膜息肉的疗效对比[J].浙江创伤外科,2018,23(4):737-739.
[7] 陈艳,黄文瑾,言齐.宫腔镜下子宫内膜息肉切除术后疗效观察及随访[J].泰山医学院学报,2018,39(6):693-694.
[8] 陶璐.宫腔镜下电切子宫内膜息肉临床分析[J].数理医药学杂志,2018,31(5):687-688.
(收稿日期:2019-10-15)
