急诊糖尿病低血糖昏迷的病因分析及护理对策
2020-04-09李茜
李茜

[摘要] 目的 测算分析诱导急诊糖尿病患者发生低血糖昏迷的各类危险因素,综合归纳患者的临床护理对策。方法 2017年11月—2019年2月,将该院急诊科确诊收治的102例糖尿病低血糖昏迷患者选作研究对象,在为患者实施系统性急诊护理干预基础上,借由针对患者的临床病例记录资料展开回顾性梳理分析,对比患者接受护理前后的空腹血糖指标,并总结测算诱导急诊糖尿病患者发生低血糖昏迷的各类独立危险因素。结果 护理后,患者的血糖指标显著高于护理前(P<0.05)。诱导急性糖尿病患者发生低血糖昏迷的独立危险因素,主要包含接受降糖类药物治疗、罹患2型糖尿病、低蛋白血症、肾脏功能不全、接受血液透析治疗、营养不良以及血红蛋白指标异常。结论 在急诊科临床实践工作过程中,诱导糖尿病患者发生低血糖昏迷的独立危险因素具备多样性。
[关键词] 急诊;糖尿病低血糖昏迷;病因分析;护理对策;探讨
[中图分类号] R59 [文献标识码] A [文章编号] 1672-4062(2020)01(a)-0140-02
所谓低血糖昏迷,通常指的是在血糖生理指标低于2.80 mmol/L条件下引致发生的意识丧失事件,患者在临床中通常会展示出一定程度的面色苍白症状、全身冷汗、四肢厥冷以及恶心呕吐症状等,且在病情较为严重条件下,还极有可能诱导部分患者出现惊厥症状或者是癫痫症状,给患者身体健康水平和生命存续状态均造成较为严重的不良影响和威胁[1-2]。流行病学临床调查数据结果显示,在急诊糖尿病低血糖昏迷患者的昏迷症状持续时间超过5.00 min条件下,通常会诱导患者的脑细胞发生具备不可逆特点的病理损伤结果,在患者未能获取到及时系统有效的治疗与护理处置干预条件下,通常会引致患者发生严重的神经系统生理功能障碍问题,以及临床后遗症,给患者的整体生存质量造成极其严重的不良影响和威胁[3-4]。该研究于2017年11月—2019年2月以该院102例急诊糖尿病低血糖昏迷患者作为研究对象,针对患者的发病危险因素和护理对策展开了总结分析,报道如下。
1 资料与方法
1.1 一般资料
将该院急诊科确诊收治的102例糖尿病低血糖昏迷患者为研究对象,其中男性81例、女性21例;年龄介于24~67岁,平均(32.2±6.2)岁。
1.2 临床护理处置方法
①在患者入院确诊之后,护士要借由为患者立即摄入和补充葡萄糖的方式促进患者的血糖指标快速升高。对于在确诊后依然具备基本吞咽功能的患者,护士应当立即为其喂食以果汁、汽水以及蛋糕等为代表的具备较高含糖量的食物或者是液体,同时在喂食操作的实施过程中,要采取适当措施控制和避免食物残渣或者液体被误吸到气管中;而对于在临床确诊后已经失去基本吞咽功能的患者,护士应当立即运用质量分数为50%葡萄糖溶液50 mL为其开展静脉推注。在患者接受急救护理干预过程中,护士应注重动态测量和记录患者的血糖指标,在患者主观意识恢复之后,应当指导患者继续摄入适当数量的高糖食物或者是液体,以支持患者的血糖指标逐步恢复到稳定状态。
②护士应当针对患者的药物服用时间和服用剂量展开密切监控和干预,为患者全面讲解服药治疗过程中可能出现的各类临床反应现象和注意事项,支持和保障患者在临床中能够稳定具备最佳用药行为依从性。
③在患者恢复完全清醒状态之后,护士应当借由與患者开展全面深入的交流沟通,以及心理护理指导干预,全面解决和纾解患者在病程持续过程中出现的各类负性情绪,支持和保障患者能够树立稳定且充分的治疗和克服疾病的信心,以积极稳定的心理状态配合临床医生完成治疗干预过程。
④针对患者及其家属开展健康知识宣传、教育、指导、干预,引导患者和家属能够充分学习掌握糖尿病低血糖昏迷疾病的引致原因、病理机制、注意事项,以及预防处置方法。要为患者及其家属讲解介绍胰岛素注射操作方法和血糖监测操作方法,针对长期服用降糖药物的患者,为其讲解介绍正确合理的用药方法。
⑤为患者家属讲解介绍糖尿病低血糖昏迷的基本急救操作技能,支持和保障患者在发生糖尿病低血糖昏迷事件之后,能够尽早获取到系统有效的救治干预。
1.3 观察指标
对比患者接受护理前后的空腹血糖指标,并总结测算诱导急诊糖尿病患者发生低血糖昏迷的各类独立危险因素。
1.4 统计方法
运用SPSS 19.0统计学软件进行数据分析,针对计量资料以(x±s)表示,组间比较采用t检验,P<0.05为差异有统计学意义。运用Logiistic回归分析统计学方法测算揭示引致急诊糖尿病患者发生低血糖昏迷的各类相关性独立危险因素。
2 结果
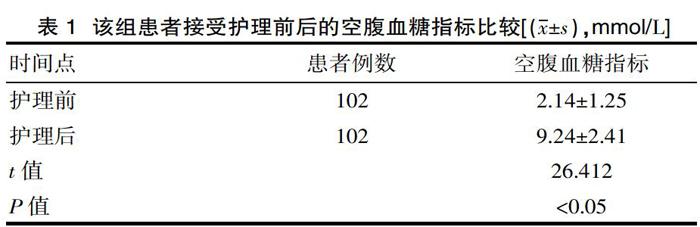
2.1 该组患者接受护理前后的空腹血糖指标比较
护理后,患者的血糖指标显著高于护理前,差异有统计学意义(P<0.05),见表1。
2.2 急诊糖尿病患者发生低血糖昏迷的独立危险因素分布
诱导急性糖尿病患者发生低血糖昏迷的独立危险因素,主要包含接受降糖类药物治疗、罹患2型糖尿病、低蛋白血症、肾脏功能不全、接受血液透析治疗、营养不良,以及血红蛋白指标异常因素,见表2。
3 讨论
昏迷是一种在临床中较为常见的症状类型,其通常指的是严重意识障碍,能够诱导患者在临床发生语言功能、运动功能,以及主观意识丧失,其主要的引致原因,在于发生在患者脑干组织,或者是大脑皮层组织等中枢神经系统的器质性病变[5]。
所谓低血糖昏迷,指的是在血糖生理指标低于2.80 mmol/L条件下引致发生的昏迷症状[6]。从现代生理学基本理论的角度展开阐释分析,人体脑细胞在执行各项生理行为过程中的能量,均来源于人体血液环境中分布的葡萄糖物质的有氧代谢过程,因此一旦糖尿病患者的空腹血糖生理指标项目测定值低于一定标准,患者的脑细胞将会难以获取到数量充足的能量物质完成代谢供能生理过程,因而势必会在一定程度上给患者的脑细胞生理活性造成破坏,诱导患者发生主观意识障碍结果[7-8]。
该次研究中获取的调查数据测算结果显示,急诊科临床中,能够诱导糖尿病患者发生低血糖昏迷事件的相关性独立危险因素具备多样性,在患者发病后,尽早选择和运用适当措施为患者开展治疗护理干预,能支持和确保患者获取到优质且良好的临床救治结果。
4 结语
在急诊科临床实践过程中,能够诱导糖尿病患者发生低血糖昏迷症状的相关性独立危险因素,主要涉及接受降糖类药物治疗、罹患2型糖尿病、低蛋白血症、肾脏功能不全、接受血液透析治疗、营养不良以及血红蛋白指标异常,需要临床医护工作人员选择和运用适当方法為其开展治疗护理处置干预。
[参考文献]
[1] 张明越,王腊腊.全面护理干预在预防老年2型糖尿病患者低血糖昏迷中的应用效果[J].临床医学研究与实践,2019, 4(10):165-166.
[2] 王婉芳,赖祥琴,童优利.糖尿病低血糖昏迷患者静推高糖后继发性渗出的原因分析及防护对策[J].当代护士,2019, 26(4上旬刊):44-46.
[3] 欧亚飞.糖尿病低血糖昏迷患者急救方法与效果观察[J].世界最新医学信息文摘,2019,19(13):88.
[4] 曹燕清.老年人糖尿病合并低血糖昏迷60例临床分析[J].大医生,2019,4(1):146-147.
[5] 陈怡婕,徐绍春.探讨糖尿病低血糖昏迷患者院前急救方法与体会[J].中国全科医学,2018,21(S2):166-168.
[6] 潘小梅.1例2型糖尿病患者突发低血糖昏迷引发的思考[J].当代护士,2018,25(11下旬刊):144-146.
[7] 孙玉燕.糖尿病低血糖昏迷患者行急诊救治的效果分析[J].糖尿病新世界,2018,21(20):27-28.
[8] 陈晓霞.急诊糖尿病低血糖昏迷的logistic分析及护理对策[J].实用临床护理学电子杂志,2018,3(32):11-12.
(收稿日期:2019-10-09)
