前哨淋巴结活检与乳腺癌分子分型的关系*
2020-04-09李想娣陈雪君林思园尉承泽
李想娣,陈雪君,林思园,尉承泽
(1.东莞市松山湖中心医院 乳腺甲状腺外科,广东 东莞 523320;2.东莞康华医院 乳腺外科,广东 东莞 523080)
乳腺癌是女性常见恶性肿瘤,发病率约占恶性肿瘤的7%~10%,且发病呈年轻化趋势[1]。腋窝淋巴结转移状态、分子分型等指标均与患者预后密切相关,对制订治疗方案有重要指导价值[2-3]。腋窝淋巴结转移主要通过前哨淋巴结活检进行初步判定,并通过腋窝淋巴结清扫术做准确判定,但后者可能导致多种并发症,如上肢淋巴水肿、感觉及功能障碍等[4]。而前哨淋巴结活检阳性患者中40%~70%仅存在前哨淋巴结转移,对此类患者再开展腋窝淋巴结清扫,并不能带来局部控制和远期生存的获益[5]。乳腺癌分子分型是另一项预后相关指标之一,其可能与前哨淋巴结活检结果及腋窝淋巴结转移状态存在一定关系,探明该关系有助于发现腋窝淋巴结转移高危患者,从而指导后续腋窝处理。
1 资料与方法
1.1 一般资料
选取2015年1月—2018年12月于东莞市松山湖中心医院接受全乳切除术或保乳术加前哨淋巴结活检的302例早期乳腺癌患者作为研究对象。纳入标准:①腋窝淋巴结触诊阴性,TNM分期为T1N0M0或T2N0M0;②接受全乳切除术或保乳术,并进行前哨淋巴结活检,术前未接受新辅助化疗;③一般情况良好,无其他严重疾病。排除标准:①炎性乳腺癌、妊娠哺乳期乳腺癌患者;②既往腋窝手术史及放疗史患者;③术中未找到前哨淋巴结者。患者均为女性;年龄32~78岁,中位年龄52岁;T1期193例,T2期109例, 均经病理检查证实为浸润型乳腺癌;左侧乳腺癌 178例,右侧乳腺癌124例;保乳手术137例,全乳切除术165例。术中前哨淋巴结活检方案为印片+ 快速冷冻病理,采用HE染色和免疫组织化学染色,确诊前哨淋巴结阳性患者81例作为前哨淋巴结阳性组,阴性患者221例作为前哨淋巴结阴性组。
1.2 方法
患者接受保乳术或全乳切除术,并行前哨淋巴结活检,以前哨淋巴结宏转移或微转移为前哨淋巴结阳性。宏转移:存在1个以上直径>2 mm的肿瘤病灶;微转移:肿瘤病灶直径0.2~2.0 mm,或单张组织切片不连续,或接近连续的细胞簇>200个细胞,通过HE染色连续切片及免疫组织化学(广谱细胞角蛋白)染色。对术中快速病理检查阴性,且术后病理检查阴性者,不进行腋窝淋巴结清扫;对术中快速病理检测阳性者,立即行腋窝淋巴结清扫;对术后快速病理检测阴性,但术后病理检查阳性者,及时进行腋窝淋巴结清扫。
1.3 乳腺癌分子分型判定
取肿瘤组织,采用免疫组织化学法检测肿瘤组织中雌激素受体(estrogen receptor, ER)、孕激素受体(progesterone receptor, PR)、人体表皮生长因子受体-2(human epidermal growth factor receptor-2, Her-2)、Ki-67的表达。根据2013年St Gallen共识[6]将乳腺癌划分为4种分子分型,①Luminal A型:ER阳性,PR≥20%阳性,Her-2阴性,Ki-67<14%阳性;②Luminal B型:ER阳性,Ki-67高表达,和/或Her-2阳性,和/或PR<20%阳性;③Her-2阳性型:Her-2阳性,ER和PR阴性,Ki-67阳性或阴性;④三阴性型:ER、PR及Her-2均阴性,Ki-67阳性或阴性。
1.4 统计学方法
数据分析采用SPSS 25.0统计软件。计数资料以率(%)表示,比较用χ2检验;影响因素的分析采用多因素Logistic回归模型,P<0.05为差异有统计学意义。
2 结果
2.1 患者乳腺癌分子分型结果
患者中Luminal A型134例、Luminal B型91例、 Her-2阳性型32例、三阴性型45例,各亚型中前哨淋巴结阳性者分别有31、37、7及6例。见 图1~5。
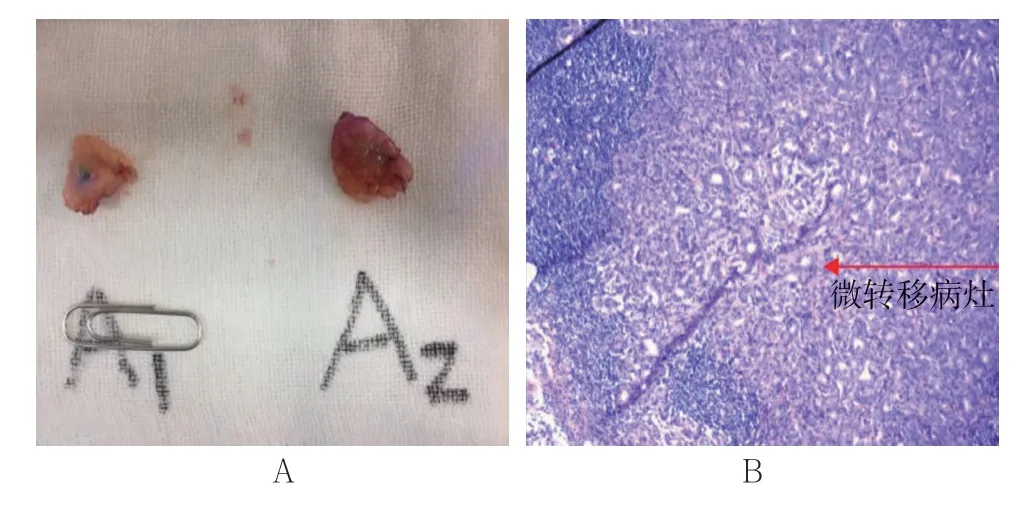
图1 术中快速病理活检及术后免疫组织化学染色阳性病例
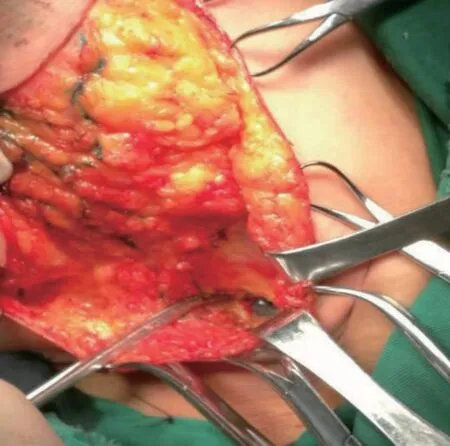
图2 前哨淋巴结活检
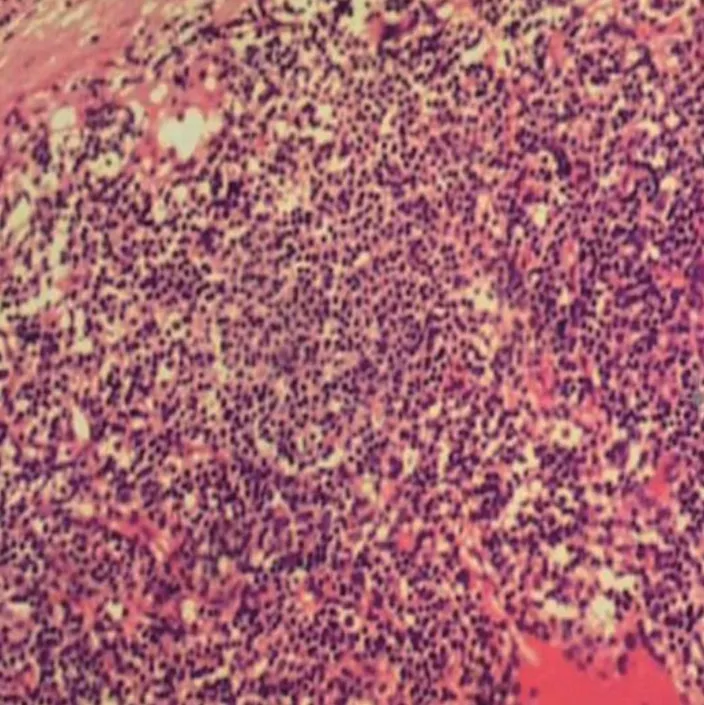
图3 前哨淋巴结病理检查阴性(无转移)
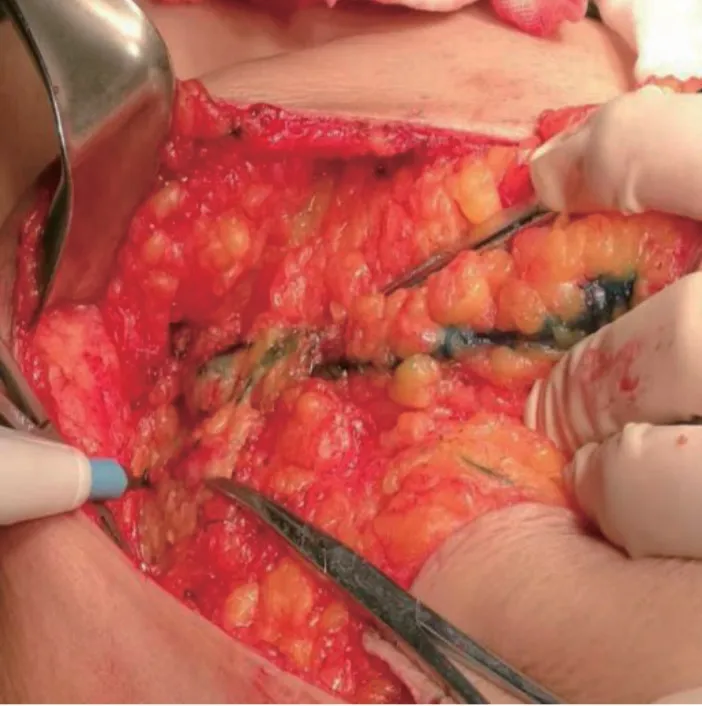
图4 前哨淋巴结活检
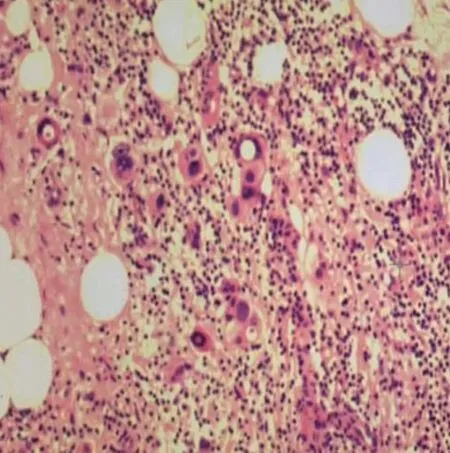
图5 前哨淋巴结病理检查阳性(有转移)
2.2 前哨淋巴结阳性组与阴性组临床资料比较
前哨淋巴结阳性组与阴性组年龄、TNM分期及分子分型比较,差异有统计学意义(P<0.05),前哨淋巴结阳性组年龄≤52岁、T2期、Luminal B型占比均高于阴性组。见表1。
2.3 前哨淋巴结阳性与临床特征的多因素Logistic回归分析
以前哨淋巴结是否阳性为因变量(是=1,否= 0),以年龄(>52岁=1,≤52岁=0)、TNM分期 (T1期=1,T2期=2)及分子分型[以Luminal B型为参照,Luminal B型(0、0、0),Luminal A型(1、0、0),Her-2阳性型(0、1、0),三阴性型(0、0、1)]为自变量。Logistic回归分析显示,TNM分期是前哨淋巴结阳性的危险因素(P<0.05),Luminal A型、年龄是其保护因素(P<0.05),Luminal A型患者前哨淋巴结阳性风险低于Luminal B型患者。见表2。
2.4 前哨淋巴结阳性数=1枚组与阳性数≥2枚组临床资料比较
81例前哨淋巴结阳性患者以前哨淋巴结阳性 数=1枚或≥2枚分为阳性数=1枚组和阳性数≥2枚组,分别有44和37例。两组年龄、分子分型比较,差异有统计学意义(P<0.05),阳性数≥2枚组年龄≤ 52岁、Luminal B型占比均高于阳性数=1枚组,Luminal A型占比低于阳性数=1枚组。见表3。

表2 前哨淋巴结阳性与临床特征的多因素Logistic回归分析参数
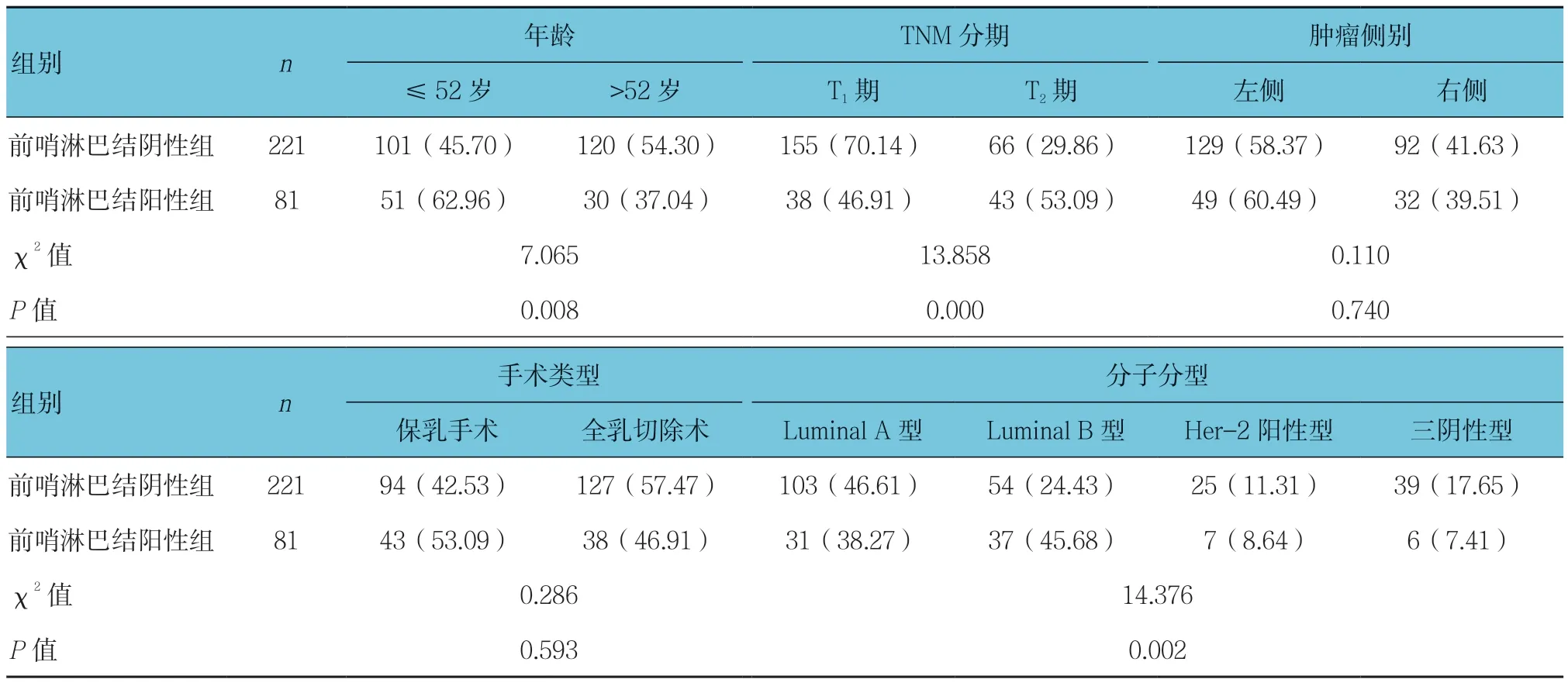
表1 前哨淋巴结阳性组与阴性组临床资料比较 例(%)
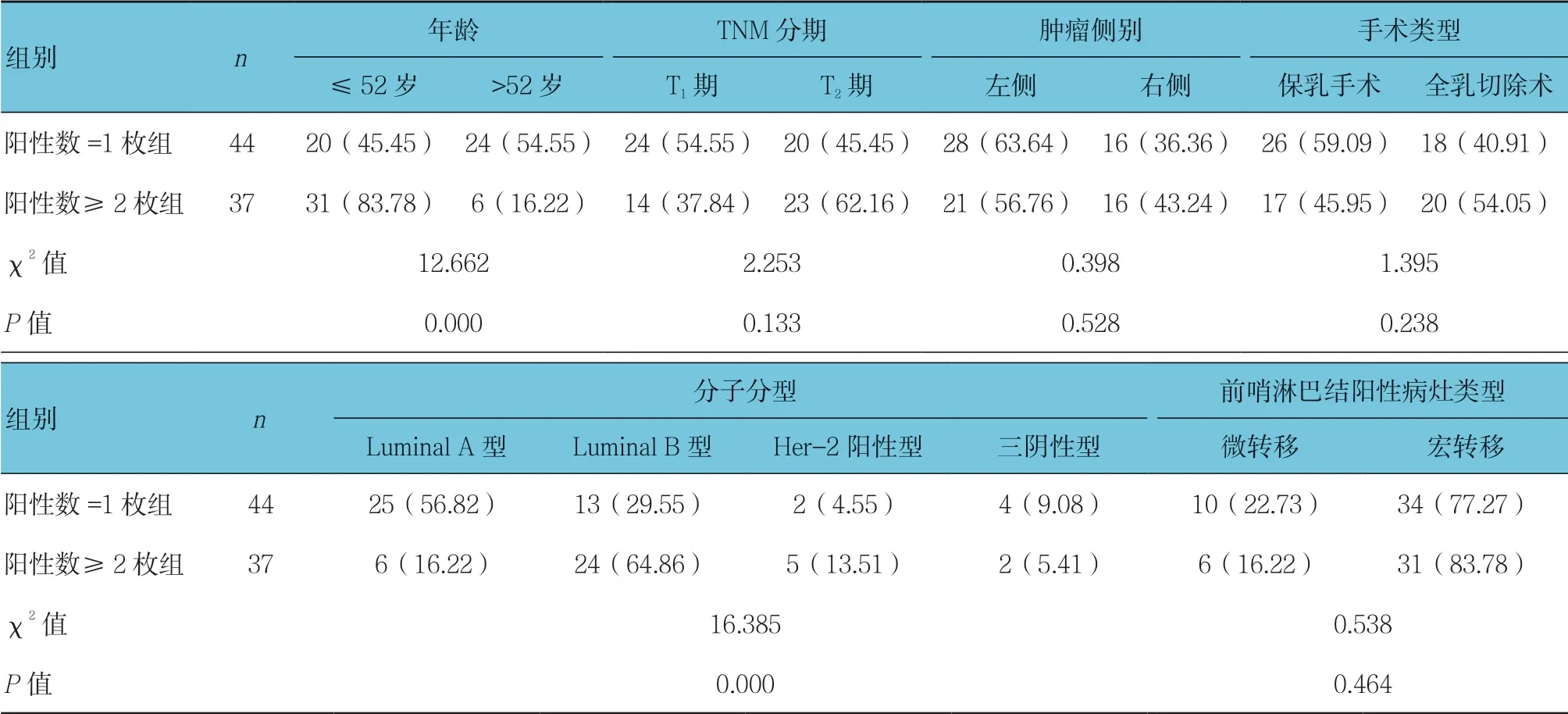
表3 前哨淋巴结阳性数=1枚组与阳性数≥2枚组临床资料比较 例(%)
2.5 前哨淋巴结阳性数与临床特征的多因素Logistic回归分析
以前哨淋巴结阳性数为因变量(1枚=1,≥ 2枚=2),以年龄(>52岁=1,≤52岁=0)、分子分型[以Luminal B型为参照,Luminal B型(0、0、0),Luminal A型(1、0、0),Her-2阳性型(0、1、0),三阴性型(0、0、1)]为自变量。Logistic回归分析显示,年龄是前哨淋巴结阳性数的保护因素(P<0.05)。见 表4。
2.6 淋巴结阳性患者伴前哨淋巴结转移检出组与未检出组临床资料比较
81例前哨淋巴结阳性患者以是否伴非前哨淋巴结转移分为检出组和未检出组,分别有33和 48例。两组年龄、TNM分期、前哨淋巴结阳性数量、前哨淋巴结阳性病灶类型比较,差异有统计学意义(P<0.05),检出组年龄≤52岁、T2分期、阳性前哨淋巴结数量≥2枚、前哨淋巴结宏转移者占比均高于未检出组。见表5。
2.7 非前哨淋巴结转移与临床特征的多因素Logistic回归分析
以是否伴非前哨淋巴结转移为因变量(是=1,否=0),以 年 龄(>52岁=1,≤52岁=0)、TNM分期(T1期=1,T2期=2)、前哨淋巴结阳性数量 (1枚=1,≥2枚=2)及前哨淋巴结阳性病灶类型(微转移=0,宏转移=1)为自变量。Logistic回归分析显示,前哨淋巴结阳性数量≥2枚、前哨淋巴结宏转移是非前哨淋巴结转移的危险因素(P<0.05)。见 表6。

表4 前哨淋巴结阳性数与临床特征的多因素Logistic回归分析参数
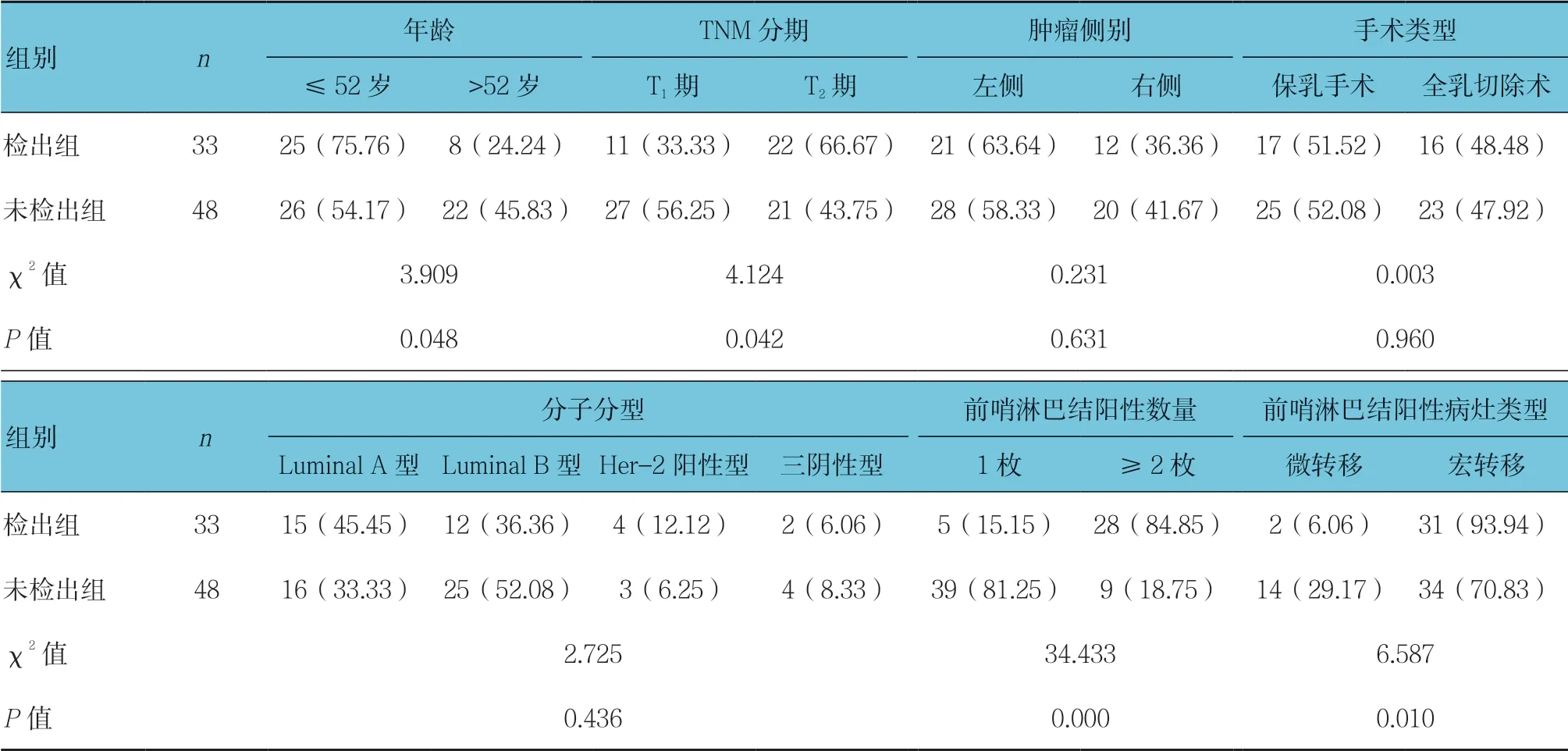
表5 淋巴结阳性患者伴前哨淋巴结转移检出组与未检出组临床资料比较 例(%)

表6 非前哨淋巴结转移与临床特征的多因素Logistic分析参数
3 讨论
乳腺癌已成为全球范围内女性癌症死亡的主要原因之一,有效的腋窝淋巴结处理对改善患者预后有重要作用[7-9]。前哨淋巴结活检是临床Ⅰ、Ⅱ期乳腺癌首选判定腋窝淋巴结转移的方法,前哨淋巴结活检阴性患者可以避免腋窝淋巴结清扫。GIULIANO等[10]报道前哨淋巴结阳性患者中,有部分高选择患者腋窝肿瘤负荷低,也可以免除腋窝淋巴结清扫。这提示需要采用可靠措施预测前哨淋巴结阳性患者的腋窝肿瘤负荷,从而指导后续腋窝肿瘤的个体化治疗。
乳腺癌分子分型主要反映ER、PR、Her-2、Ki-67等肿瘤相关因子表达特征,也与患者预后密切相关,是选择治疗策略的重要因素[11]。本研究推测乳腺癌分子分型与前哨淋巴结活检结果密切相关,且有助于早期筛选腋窝淋巴结转移患者。单因素分析指出年龄、TNM分期及分子分型与前哨淋巴结阳性有关,为校正年龄、TNM分期的影响,进一步开展多因素Logistic回归分析,结果指出分子分型是前哨淋巴结阳性的独立影响因素,主要表现为Luminal A型患者前哨淋巴结阳性风险明显低于Luminal B型患者,这与PLAZA等[12]报道结论基本相同。但宋聪睿等[13]报道显示乳腺癌分子分型与前哨淋巴结转移并无明显关系;DING等[14]报道则指出肿瘤大小、年龄、组织学分型及Ki-67状态可能与前哨淋巴结阳性有关,而肿瘤大小、年龄、组织学分型是前哨淋巴结转移的独立危险因素;另一项国外报道则提示Ki-67、Her2状态与前哨淋巴结阳性风险密切相关[15]。上述结论的差异可能与检测方案准确性、地域性差异等有关,这说明前哨淋巴结活检结果与乳腺癌分子分型的关系尚存在争议,需要更多研究证实。
进一步分析乳腺癌分子分型对伴非前哨淋巴结转移的诊断价值,单因素分析结果显示分子分型与是否伴非前哨淋巴结转移无关,WANG等[16]报道也显示ER、PR、Her-2及Ki-67等指标无法用于早期诊断非前哨淋巴结转移。KURU等[17]建立的预测非前哨淋巴结转移风险的模型,也不包括分子分型相关指标。但也有部分研究显示分子分型与是否伴非前哨淋巴结转移密切相关,如KONDOV等[18]指出Her-2阳性型患者更容易发生非前哨淋巴结转移。SANDOUGHDARAN等[19]报道ER、PR表达与腋窝淋巴结转移密切相关。可见乳腺癌分子分型与伴非前哨淋巴结转移的关系也存在不确定性。但上述既往研究多认可前哨淋巴结阳性数量≥2枚、前哨淋巴结宏转移是伴非前哨淋巴结转移的独立危险因素。本研究还发现,前哨淋巴结阳性患者乳腺癌分子分型不是前哨淋巴结阳性数量的独立影响因素,而前哨淋巴结阳性数量却是伴非前哨淋巴结转移的独立影响因素,该结果也提示分子分型与伴非前哨淋巴结转移无 关系。
综上所述,前哨淋巴结活检结果与乳腺癌分子分型的关系尚存在一定争议,本研究显示分子分型与前哨淋巴结阳性有一定关系,其中Luminal A型患者前哨淋巴结阳性风险低于Luminal B型患者,但分子分型与是否伴非前哨淋巴结转移无关。
