NCC:神经源性应激性心肌病1例
2020-03-26杨中华
杨中华
1 病例介绍
患者63岁,女性。需要紧急行巨大幕上乳腺癌转移瘤切除术住院治疗。
患者基线GCS评分为14分。其他合并症包括高血压和甲状腺功能减退。无糖尿病和急性冠脉综合征病史。没有胸部疼痛病史,能够自己上二楼而不感到疲劳。手术前心电图正常,由于没有任何心脏的危险因素,手术前未进行超声心动图检查和应激试验(stress test)。
手术前和手术中给予激素治疗。麻醉诱导前开始监测心电图,有创血压,氧饱和度(oxygen saturation,SaO2),呼气末CO2分压,脑电双频谱指数(capnography bispectral index,BIS),4组肌松监测,中心体温等。气管插管后置入右侧颈静脉中心导管。最初SaO2为99%。静脉诱导麻醉(丙泊酚、芬太尼和罗库溴铵),七氟醚(最小肺泡浓度为0.7~0.9),以及静脉输注(0.2~0.3 mg·kg-1·h-1)氯胺酮。
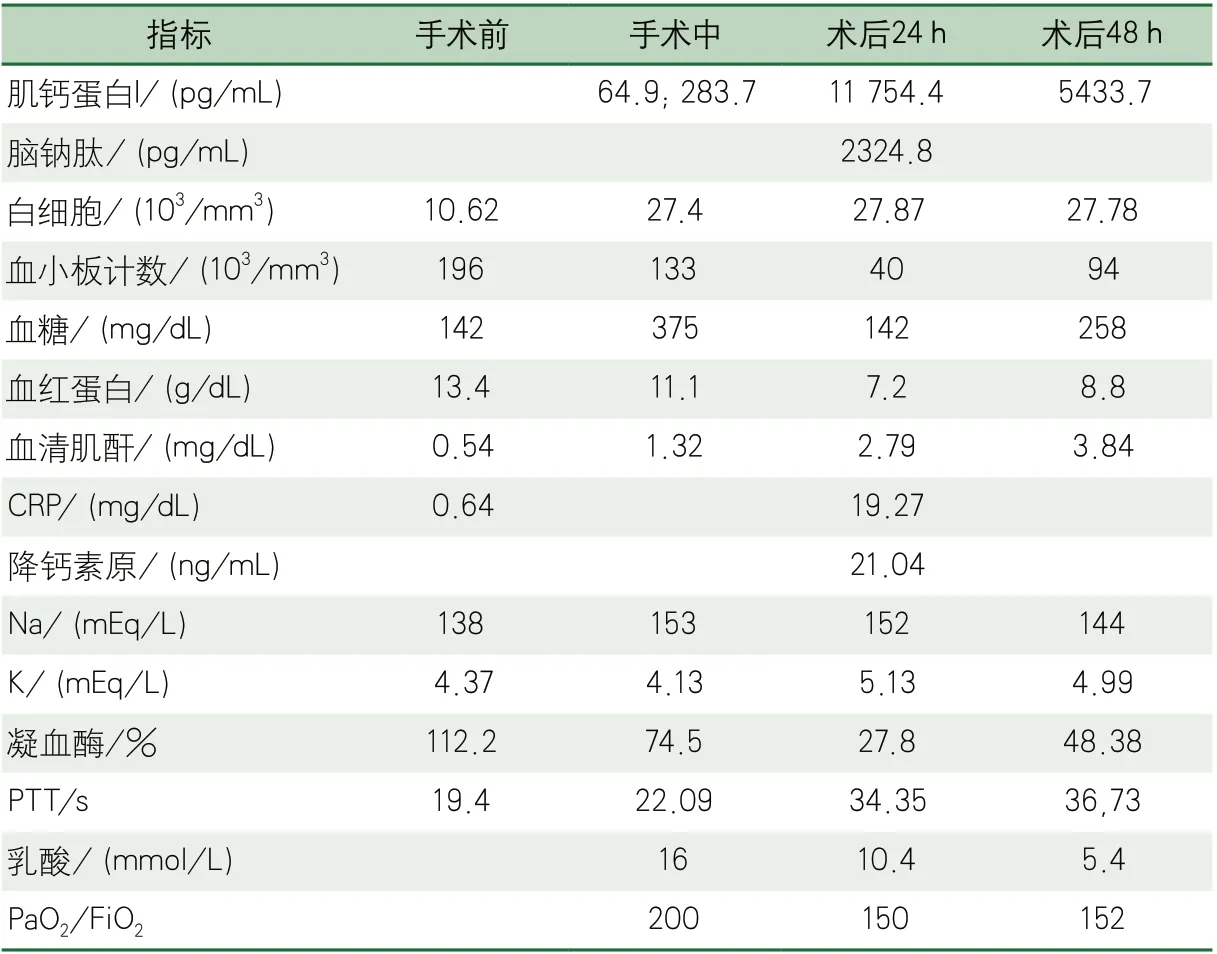
表1 患者手术前、手术中和手术后24 h、48 h生化指标
手术中BIS维持在40%~50%,维持正常的体温、血气和电解质(Na、K、Mg)。由于血压略微下降,麻醉诱导后,开始给予小剂量去甲肾上腺素输注(0.02~0.03 μg·kg-1·min-1),维持适当的平均动脉压和颅内灌注压。术中未见严重出血,维持等容治疗。手术4 h时,心功能正常,心率70~80次/分,收缩压100 mm Hg左右。
在切除最深部肿瘤的手术最后阶段,患者心率突然升高到130次/分,随后收缩压降低到80 mm Hg。高血糖伴严重代谢性酸中毒(pH值7.19,乳酸4.9 mmol/L),少尿,电解质在短时间内出现异常(表1)。去甲肾上腺素(0.05~0.9 μg·kg-1·min-1)和胺碘酮持续静脉输注,随后给予肾上腺素(0.18~1 μg·kg-1·min-1)、碳酸氢盐、胰岛素和电解质,并逐渐增加剂量。
患者的3个转移瘤紧密相连,可见颅内占位效应(图1)。切除肿瘤时无明显出血或脑水肿等局部并发症。术中止血恰当,手术结束时也止血良好,无脑水肿。
手术结束后,患者转运到重症监护室(intensive care unit,ICU)进一步评价和治疗。开始给予血管升压素(0.03 u/min),并缓慢减少去甲肾上腺素剂量。在接下来几个小时中,患者循环状态基本稳定,停止输注肾上腺素,开始给予多巴酚丁胺输注(5~10 μg·kg-1·min-1),继续去甲肾上腺素输注(0.3~0.7 μg·kg-1·min-1)。在脉搏指数连续心排血量(pulse-indicated continuous cardiac output,PiCCO)监测下给予儿茶酚胺和输注液体治疗。
患者心肌损伤的特异性指标肌钙蛋白(肌钙蛋白I)(5433.7 pg/mL)和脑钠肽(brain natriuretic peptide,BNP)(2324.8 pg/mL)显著升高。手术后心电图发现心脏侧壁异常,V1-V3导联T波倒置,V4-V6导联以及I、aVL导联T波低平(图2)。经胸超声心动图显示心脏侧壁运动功能减弱,未见左室流出道梗阻,也未发现心脏瓣膜异常或心肌肥厚。
入住ICU第二天,患者病情恶化。仍然镇静治疗,GCS评分3~4分,瞳孔小,光反应弱。由于心源性休克,放弃了手术后常规检查(如颅脑CT和MRI)。血流动力学参数提示严重心脏损伤和液体需求[心输出量2.4~3.0~2.68 L/min(正常为3~7),全身血管阻力2573~1787~2680 dyn·s-1·cm-5(正常为1100~1900),血管外肺水指数6 mL/kg(正常为3~7),中心静脉压4~10~5 mm Hg(正常为1~8)]。患者仍然低血压(收缩压100~80 mm Hg,舒张压40~30 mmHg,心率98次/分),乳酸高,对治疗药物(静脉输液,血管升压素/儿茶酚胺-去甲肾上腺素、血管升压素、多巴酚丁胺、肾上腺素以及持续静脉-静脉血液透析)无反应。手术后最初几小时内发生了严重凝血异常,输注血液制品和凝血酶原复合物。尽管采用了积极治疗,患者病情仍未稳定。手术后第二天,患者出现多脏器功能衰竭。脑瘤切除术后51 h死亡。未进行尸体解剖。
2 讨论
神经源性应激性心肌病(neurogenic stress cardiomyopathy,NSC)也称为Takotsubo 心肌病(Takotsubo cardiomyopathy,TC)或心尖球形综合征,是一种急性心力衰竭综合征,在院死亡率为4.1%,30 d后死亡率为5.9%。一项有关该综合征的研究(1750例)发现,46.8%的患者患有神经和精神疾病(9.4%的患者患有急性神经系统疾病,19.4%的患者患有慢性神经系统疾病),而15.3%的患者被诊断为冠心病。
不管是否合并颅内高压,不同的急性神经系统损伤皆会引起NSC,比如创伤性脑损伤,缺血或出血性卒中,特别是蛛网膜下腔出血(subarachnoid hemorrhage,SAH)、神经系统感染以及痫性发作以后。有研究(n=32)显示,身体压力和情绪压力触发NSC的比例分别为59.1%和40.9%。鉴别NSC和急性冠脉综合征非常重要。

图1 患者颅内转移瘤影像
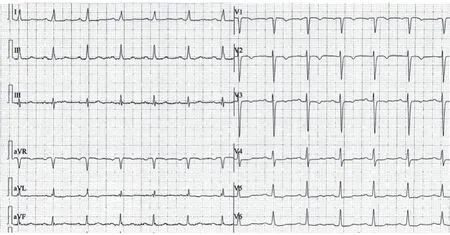
图2 患者术后心电图
根据患者的病史,无法确认该患者易患 NSC。不过,因为应激交感反射刺激、肾上腺素水平的激增、过敏反应和所谓的组胺肾上腺素能串扰的激活,所以NSC可能发生在围手术期间(包括麻醉期间)。NSC常见于SAH患者出血后第二天,合并脑积水患者的NSC也可以发生在出血后7 d(无升压治疗者)。NSC也称为神经源性心肌顿抑或心碎综合征,也被描述为一种可逆性左心室收缩功能障碍(心尖部和中部)和左心室壁球囊样运动异常。在一项1750例患者的研究中,最常见的类型为心尖型(81.7%),随后为心室中部型(14.6%)和基底型(2.2%),局部型(本例报道的病例)(1.5%)最罕见。在这种情况下,可以使用梅奥诊所的诊断标准:短暂左室壁运动异常,新出现的心电图异常或肌钙蛋白升高,以及没有冠状动脉疾病、嗜铬细胞瘤或心肌炎。在某些研究中,NSC定义为至少存在一个心肌损伤的指标:肌钙蛋白≥0.1,射血分数<55%,QT间期延长,T波倒置和室壁运动异常。NSC还可以表现为心电图异常或左室壁运动异常,心肌酶以及BNP升高。在NSC患者的心电图上,可见QT间期延长、ST段压低、长QT综合征、T波倒置及明显心律失常等。在一项研究(n=32)中,53.1%的NSC患者有ST段抬高,43.8%的患者有ST段压低/T波倒置。在其他研究中,NSC与急性冠脉综合征(n=1750)相比,ST段抬高分别占44%和51.2%(P=0.003),ST段压低分别占8.3%和31.1%(P<0.001)。心电图异常发生于25%~75%的SAH患者中,另外所有患者皆可见心律失常。而且,颅内肿瘤者中3%可见ST抬高。按照NSC的定义,这例患者的肌钙蛋白I和BNP水平都非常高,心电图异常,经食道超声提示心肌损伤,以及血流动力学异常,在本例患者中这些异常指标都很明显。
颅脑肿瘤作为NSC病因的报道很少见。这例患者在心源性休克开始的时候血糖水平非常高,但是之前未诊断过糖尿病(急性冠脉综合征的重要危险因素)。高血糖可见于类固醇治疗或内源性肾上腺素应激期间,以及静脉给予肾上腺素时。仅9.4%的NSC患者被认为糖尿病是其危险因素。
NSC最被普遍接受的理论为:儿茶酚胺系统功能紊乱有关的疾病迅速导致儿茶酚胺大量释放所致。急性脑损伤会迅速引起交感张力升高,β1和β2受体过度刺激,同时α2受体活性降低。这个过程可以引起NSC,表现为心律失常、脑灌注压下降或心源性休克以及神经炎症反应。NSC的病因还包括遗传。
液体负荷会进一步造成循环抑制,心力衰竭引起肺水肿。在这例患者中,根据临床检查和血流动力学参数检查,没有发现肺水肿。不过,本例患者对儿茶酚胺药物缺乏血流动力学反应性。心脏和血管的α和β受体被内源性儿茶酚胺风暴阻滞后会缺乏对儿茶酚胺药物反应性。从理论上讲,由于NSC患者心功能不全等机制,也应该考虑使用左西孟丹(钙通道增敏剂),尤其存在儿茶酚胺肌动蛋白禁忌时。另外,因为肾上腺素介导的顿抑被认为是NSC的危险因素,所以应谨慎使用拟交感神经药物。左西孟丹具有神经保护作用,机制包括预防炎症、维持正常的脑血流自动调节以及提高心脏的收缩力而不增加耗氧量等。此外,交感神经亢进期间可以给予β受体阻滞剂。一些研究表明β受体阻滞剂的使用与较轻程度的卒中有关。美国心脏协会的科学声明中认为,血管活性药物可以用于不同类型的心源性休克。与无左室流出道(left ventricular outflow tract,LVOT)梗阻的患者相比,NSC患者和LVOT梗阻引起的心源性休克患者采取以下措施在生存率上得出了非劣性的结果,这些措施包括液体复苏、停止正性肌力药物、静脉输注β受体阻滞剂以及采用动脉-主动脉球囊泵等。该例患者没有LVOT梗阻,所以对于心源性休克的低心排血量综合征,β受体阻滞剂是禁忌的。此外,在最新的欧洲血管重建和非ST段抬高急性冠脉综合征指南中,主动脉内球囊反搏的应用推荐被降级为AⅢ级。因此,对本例患者没有考虑这种疗法。
由于心和脑的联系,应该注意该并发症,特别是在脑肿瘤切除术中。本病例非常特殊,因为本例患者的这种致死性并发症发生在外科手术过程中。对于幕上脑肿瘤切除手术,尚未见到类似的病例报道。
