糖尿病肾病患者血清MMP-2、MMP-9水平与血管钙化的关系
2020-03-18魏琦曹洁蒋文励君
魏琦 曹洁 蒋文励君
全球糖尿病患病率高达12.3%,约1.14亿人,严重影响患者的生活质量和寿命,其并发症是致死致残的主要原因[1,2]。糖尿病肾病是糖尿病的重要并发症,其引起的死亡率占糖尿病患者的60%~70%[2],流行病学研究显示,糖尿病患者罹患肾病的概率高达85%~91%,而60岁以上的糖尿病患者若有高危心血管因素,其罹患肾病的概率更高[3,4]。血管钙化在糖尿病肾病患者中相当普遍,是导致猝死及心血管疾病发生的重要原因,其致残、致死率较高,严重影响患者的身心健康和生活质量,因此准确筛查出糖尿病肾病中的血管钙化者,对预防及治疗糖尿病肾病晚期的心血管并发症有重要意义。基质金属蛋白酶-2(matrix metalloproteinases-2,MMP-2)、基质金属蛋白酶-9(matrix metalloproteinases-9,MMP-9)是基质金属蛋白酶的重要成员,其功能与降解和重构细胞外基质动态平衡密切相关[5,6],研究发现MMP-2能激活和趋化单核细胞,介导内皮功能紊乱,增加细胞因子释放、激活补体系统、促进细胞外基质重构,具有直接的促炎作用,并能损伤血管内皮,暴露胶原组织、释放组织因子,加速血小板附着和聚集,导致纤维蛋白及免疫球蛋白水平增高,形成高凝状态和高钙化斑块,诱导心血管疾病的发生;而MMP-9的生物学效能与MMP-2相反[7,8]。本研究探讨糖尿病肾病患者血清MMP-2、MMP-9水平与血管钙化的关系,为糖尿病肾病患者血管钙化的诊断及治疗提供理论及临床依据。
1 资料与方法
1.1 一般资料 选择2015年3月至2018年9月在我院确诊的糖尿病肾病患者178例。纳入标准:(1)经临床表现(肾脏病者、明显高血压、严重高血压者、胰岛素抵抗)、实验室检查(血常规、血生化、尿白蛋白排泄率持续升高20~200 μg/min,或尿白蛋白30~300 mg/24 h)及常规检查确诊,符合中华医学会糖尿病学会分会微血管并发症学组于2014年颁布的糖尿病肾病防治专家共识[9];(2)未使用影响观察的药物(如钙剂、磷结合剂、活性维生素D制剂等);(3)无肺栓塞病史。排除标准:(1)合并恶性肿瘤;(2)患有胆汁淤积、自身免疫性疾病;(3)6周内手术史、下肢外伤史或长期卧床史患者。依据糖尿病肾病患者血管钙化情况分为:糖尿病肾病未钙化组92例、糖尿病肾病钙化组86例,具体分类标准[9]:测定动脉内膜中层厚度(IMT),IMT≥1.0 mm为 IMT 增厚(突向管腔的局灶性动脉壁增厚必须在纵轴和横轴图像的同一部位见到,其厚度至少超过相邻区域的 50%,回声不均匀或明显增厚)。178例糖尿病肾病患者中高血压148例、冠心病160例、高血脂157例。同期选择在我院门诊正常体检者87例为对照组。所有研究对象(或研究对象直系亲属)签署知情同意书,本研究经医院伦理委员会批准。
1.2 仪器与试剂 贝克曼AU-480全自动生化分析仪(美国库尔特公司)、MK3-3酶标仪(美国热电)、血肌酐(serum creatinine,Scr)、血磷(blood phosphorus,P3+)、血钙(blood calcium,Ca2+)、碱性磷酸酶(alkaline phosphatase,ALP)试剂盒为AU-480全自动生化分析仪原厂自带试剂;基质金属蛋白酶-2(matrix metalloproteinases-2,MMP-2)、基质金属蛋白酶-9(matrix metalloproteinases-9,MMP-9)、甲状旁腺激素(parathyroid hormone,PTH)、超敏C-反应蛋白(hypersensitive C-reactive protein,hs-CRP)Elisa试剂盒购于上海信帆生物科技有限公司。
1.3 观察指标测定 清晨空腹及肱静脉抽血;取静脉血10 ml置于无菌管中,室温静置30 min,3 000 r/min离心10 min,分离血清,贝克曼AU-480全自动生化分析仪测定Scr、P3+、Ca2+,MK3-3酶标仪测定MMP-2、MMP-9、PTH、ALP、hs-CRP。
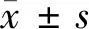
2 结果
2.1 3组基础资料比较 糖尿病肾病未钙化组和糖尿病肾病钙化组收缩压、舒张压高于对照组,差异有统计学意义(P<0.05);而性别、年龄、吸烟、饮酒分布及体重指数(BMI)水平与对照组差异无统计学意义(P>0.05)。见表1。

表1 3组基础资料比较
注:与对照组比较,*P<0.05
2.2 3组血清Scr、P3+、Ca2+水平比较 糖尿病肾病钙化组Scr、P3+、Ca2+水平均高于糖尿病肾病未钙化组和对照组,糖尿病肾病未钙化组Scr、P3+、Ca2+水平均高于对照组,差异有统计学意义(P<0.05)。见表2。


组别Scr(μmol/L)P3+(mmol/L)Ca2+(mmol/L)对照组(n=87)75.25±16.651.21±0.202.16±0.10糖尿病肾病未钙化组(n=92)976.45±187.87∗1.98±0.30∗2.24±0.13∗糖尿病肾病钙化组(n=86)1078.56±128.34∗#2.90±0.40∗#2.41±0.14∗#
注:与对照组比较,*P<0.05;与糖尿病肾病未钙化组比较,#P<0.01
2.3 3组PTH、ALP、hs-CRP水平比较 糖尿病肾病钙化组PTH、ALP、hs-CRP水平高于糖尿病肾病未钙化组、对照组,糖尿病肾病未钙化组PTH、ALP、hs-CRP水平高于对照组,差异有统计学意义(P<0.05)。见表3。


组别PTH(pg/ml)ALP(U/L)hs-CRP((mg/L)对照组(n=87)45.45±12.3674.38±15.610.85±0.12糖尿病肾病未钙化组(n=92)88.29±14.01∗99.21±25.50∗7.87±2.12∗糖尿病肾病钙化组(n=86)133.25±31.15∗#129.25±48.28∗#15.09±1.98∗#
注:与对照组比较,*P<0.05;与糖尿病肾病未钙化组比较,#P<0.05
2.4 3组血清MMP-2、MMP-9水平比较 糖尿病肾病钙化组血清MMP-2水平高于糖尿病肾病未钙化组和对照组,糖尿病肾病未钙化组血清MMP-2水平高于对照组,差异均有统计学意义(P<0.05);糖尿病肾病钙化组血清MMP-9水平低于糖尿病肾病未钙化组和对照组,糖尿病肾病未钙化组血清MMP-9水平低于对照组,差异均有统计学意义(P<0.05)。见表4。


组别MMP-2MMP-9对照组(n=87)45.25±4.56106.46±5.8糖尿病肾病未钙化组(n=92)89.92±4.11∗89.65±6.9∗糖尿病肾病钙化组(n=86)128.82±6.98∗#59.98±5.81∗#
注:与对照组比较,*P<0.05;与糖尿病肾病未钙化组比较,#P<0.05
2.5 MMP-2、MMP-9与各变量的相关性分析 MMP-2与Scr、P3+、Ca2+、PTH、ALP、hs-CRP正相关关系明显,MMP-9与Scr、P3+、Ca2+、PTH、ALP、hs-CRP负相关关系明显,差异有统计学意义(P<0.05)。见表5。

表5 MMP-2、MMP-9与各变量的相关性分析
2.6 糖尿病肾病合并血管钙化发生的多元Logistic回归分析 以糖尿病肾病患者是否发生血管钙化为应变量(是=1,否=0),单因素分析有意义的因素为自变量进行多因素Logistic逐步回归分析,结果发现MMP-2、MMP-9、Ca、PTH均为糖尿病肾病发生血管钙化的危险因素(OR=2.43、4.62、5.02、17.89,P<0.05)。见表6。

表6 糖尿病肾病合并血管钙化发生的多元Logistic回归分析
2.7 ROC曲线及灵敏度、特异度分析 受试者工作特征曲线提示,MMP-2与MMP-9两者AUC相近(P>0.05),两者诊断糖尿病肾病合并血管钙化的灵敏度、特异度相近(χ2=1.932、1.764,P>0.05)。见表7,图1。

表7 ROC曲线及灵敏度、特异度分析

红曲线:MMP-2;蓝曲线:MMP-9
3 讨论
血液动力学的改变是糖尿病肾病血管钙化疾病的高危因素。作为纤维蛋白原及细胞外基质的降解酶,MMP-2能明显破坏血管内皮细胞,活化炎性细胞和血小板,增强凝血因子含量,使抗凝、纤溶因子含量减少,导致止血、凝血及抗凝系统失衡,使血液呈现易于血栓形成的一种病理生理状态[10]。MMP-9主要参与细胞浸润、肾小球硬化、间质纤维化等多种病理过程,其通过特异性结合PYY调控血管平滑肌细胞的增殖过程与炎性反应。神经肽 Y(NPY)是由下丘脑分泌的L 类重要交感神经递质,可通过与多种不同受体结合而发挥不同的生物学效应[11,12],其中 Y1 受体主要存在于循环系统中,表达于肾小球中,MMP-9与NPY同源异构体结合,通过 Y1 受体发挥持续、较强的缩血管作用,并激活淋巴细胞、中性粒细胞上相应的趋化因子受体,此外Y1受体的高表达可能参与高血压的发生发展过程;大鼠和人血管平滑肌细胞的离体实验发现,NPY/Y1 可介导动脉血管平滑肌的异常增殖,影响血管平滑肌的修复功能,导致内皮功能障碍,进而出现高凝状态或血栓前状态[13,14]。本研究中,钙化组MMP-9水平低于糖尿病肾病未钙化组、对照组,糖尿病肾病未钙化组糖尿病肾病钙化组MMP-2水平高于糖尿病肾病未钙化组、对照组,糖尿病肾病未钙化组MMP-2水平高于对照组;糖尿病肾病MMP-9水平低于对照组,糖尿病肾病未钙化组、糖尿病肾病钙化组收缩压、舒张压高于对照组,这与上述讨论符合,同时也说明MMP-2高表达、MMP-9低表达与糖尿病肾病血管钙化密切相关。
Scr是反应肾脏损害程度的指标,ALP、hs-CRP能诱导白介素-6、肿瘤坏死因子-α产生,介导内皮功能紊乱,加速脂质沉淀,增加细胞因子释放、激活补体系统、促进血管细胞外基质重构,具有直接促进血管钙化的作用[15]。PTH是调节Ca2+、P3+代谢的多肽类激素,其能动员骨Ca2+入血,促进肾小管对Ca2+、P3+的重吸收,使血Ca2+、P3+浓度增加,而高血Ca2+水平在糖尿病患者体内高血糖状态下,能与体内的蛋白质、血糖酶结合形成糖基化终末产物,糖基化终末产物能诱导自由基的产生,导致内皮细胞破坏,促进钙化粥样斑块形成[16]。本研究结果同时显示,糖尿病肾病钙化组Scr、P3+、Ca2+、PTH、ALP、hs-CRP水平高于糖尿病肾病未钙化组、对照组,糖尿病肾病未钙化组Scr、P3+、Ca2+、PTH、ALP、hs-CRP水平高于对照组,MMP-2与Scr、P3+、Ca2+、PTH、ALP、hs-CRP正相关关系明显,MMP-9与Scr、P3+、Ca2+、PTH、ALP、hs-CRP负相关关系明显,这说明,MMP-2高表达、MMP-9低表达能加速糖尿病患者肾脏损伤程度,加剧血管钙化。本研究结果同时提示,MMP-2、MMP-9、Ca2+、PTH可能为糖尿病肾病发生血管钙化的危险因素;MMP-2 ROC曲线下面积(AUC)为0.845(95%CI:0.796~0.981),MMP-9 ROC曲线下面积(AUC)为0.823(95%CI:0.689~0.934),二者AUC相近,二者诊断糖尿病肾病合并血管钙化的灵敏度、特异度相近。可作为判定糖尿病肾病合并血管钙化的生物学标志物。
综上所述,MMP-2高表达、MMP-9低表达能加速糖尿病患者肾脏损伤程度,加剧血管钙化;MMP-2、MMP-9、Ca、PTH可能为糖尿病肾病发生血管钙化的危险因素,MMP-2、MMP-9可作为判定糖尿病肾病合并血管钙化的生物学标志物,值得在临床上推广应用。
