尿激酶局部冲洗对慢性硬膜下血肿锥颅引流术后复发的影响
2020-03-16王辉王东东王存祖陈品于波闻金坤易盼何世维曾巍
王辉 王东东 王存祖 陈品 于波 闻金坤 易盼 何世维 曾巍
慢性硬膜下血肿(chronic subdural hematoma,CSDH)是神经外科常见疾病,约占硬脑膜下血肿的25%,占颅内血肿10%,好发于有颅脑外伤史的老年人[1]。CSDH最常用的治疗方法是手术治疗,主要包括钻孔引流术、锥颅引流术等,术后总体疗效良好,但仍有一定的复发率,约3%~33%[2]。与钻孔引流术相比,锥颅引流术中使用的穿刺针较细,直径仅为3 mm,易被血凝块堵塞,临床常使用尿激酶进行血肿腔冲洗,溶解血凝块,避免堵塞,使引流更加充分[3]。然而,一个不可忽视的问题是,尿激酶是纤溶酶原激活物,会导致血肿腔纤溶亢进,不良反应主要是再出血,发生率大约7%~15%[4]。纤溶功能亢进是CSDH形成和复发重要危险因素[5],因此,使用尿激酶后可能会增加CSDH复发率。本研究以CSDH行锥颅引流术后患者为研究对象,分析使用尿激酶冲洗术后复发率的改变,探讨术后使用尿激酶冲洗与术后复发之间的关系。
1 资料与方法
1.1 研究对象回顾性分析2013年1月至2018年12月在江苏省苏北人民医院神经外科治疗的慢性硬膜下血肿患者。纳入标准:行锥颅引流术CSDH患者。排除标准:①年龄<14岁;②随访期间(3个月)失访的患者。该研究已征得医院伦理委员会同意。
1.2 观察指标收集患者病历,统计下列指标:年龄,性别;既往史:包括头部外伤史、服用抗栓药物史、肝功能障碍史、心脏病史、恶性肿瘤病史、糖尿病史、血液透析史、乙醇中毒史;影像学指标,由影像科2名主治医师以上的医师进行评估,包括:是否为双侧、是否为混合密度、血肿体积(根据多田公式计算)、是否存在脑萎缩;治疗情况:包括术后第1天至拔除引流管前引流量(尿激酶组引流量中减去每次注入尿激酶+氯化钠注射液量)、锥颅引流术(双侧血肿双侧手术按2次操作统计,单侧手术按1次操作统计),是否用尿激酶冲洗血肿腔;复发情况:统计术后 3个月的复发情况。
通过患者术前、术后1周、术后3个月的头颅CT及术后随访(电话、门诊复诊)情况,复发定义为:出现影像学复发,有相应的神经系统症状且需再次手术[6]。
1.3 治疗方法锥颅引流术参照既往我们的研究报告[7],操作过程简述如下:术前根据头颅CT或MRI,以血肿最宽处为穿刺点,避开重要血管。2%利多卡因浸润麻醉,使用直径3 mm,长度为2 cm的YL-1穿刺针(北京万特福公司),锥颅进入血肿腔,拔出针芯,释放血肿;用37℃的0.9%氯化钠溶液反复冲洗血肿腔至冲洗液变淡,接引流袋。当引流管内无明显液体流出或影像学检查提示颅内血肿基本清除时拔除引流管。置管时间不超过3 d。
尿激酶冲洗患者与无尿激酶冲洗患者手术方式和引流冲洗方式相同,只是在锥颅引流术后第1天、术后第2天予以 30000~50000 U/mL尿激酶(武汉人福药业有限责任公司,国药准字H42021792)+0.9%氯化钠注射液5 mL经引流管注入血肿腔内,夹闭引流管2~3 h后开放引流。
1.4 统计学方法采用 SPSS 25.0进行统计分析。年龄、血肿体积、引流量用均数±标准差(±s)表示,采用独立样本t检验,置信区间设置 95%。其余统计指标用率表示,采用检验或Fisher双侧确切概率法检验。检验水准α=0.05。
2 结果
2.1 临床资料分析符合入选和排除标准的患者共 516例,其中男 429例,女 87例;年龄 14~98岁,平均(67.09±11.77)岁。既往史中,有明显头部外伤史的381例(73.8%);长期服用抗栓药物22例;有肝功能障碍病史11例;有心脏病病史48例;有恶性肿瘤病史22例;有糖尿病病史45例;有血液透析史6例;有乙醇中毒史1例。CT和MRI表现上,血肿为双侧 135例(26.2%),单侧381 例(73.8%);血肿为混合密度(信号)265例;有脑萎缩55例。共进行锥颅引流术610次,其中双侧血肿双侧手术94例,单侧手术41例。术后给予尿激酶冲洗共462例次。

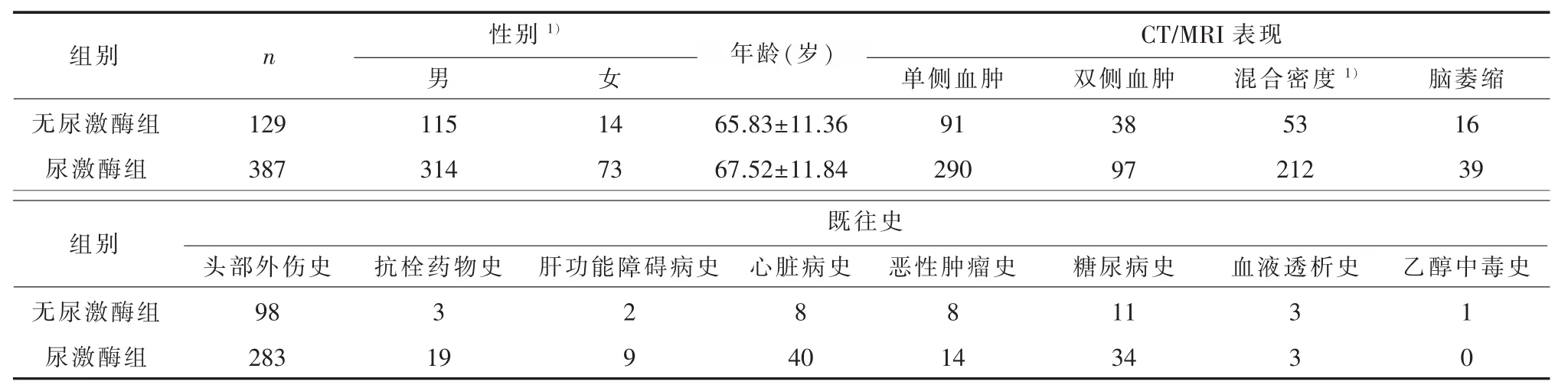
表1 尿激酶组和无尿激酶组的临床基线指标分析结果
2.2 引流量分析尿激酶组术前血肿体积为(95.5±15.3)mL,无尿激酶组(88.4±11.2)mL,两组差异无统计学意义(t=1.558,P>0.05)。尿激酶组术后第1天至拔除引流管前引流量 (157.3±4.9)mL明显大于无尿激酶组(133.64±10.2)mL,两组差异有统计学意义(t=8.170,P<0.05)。

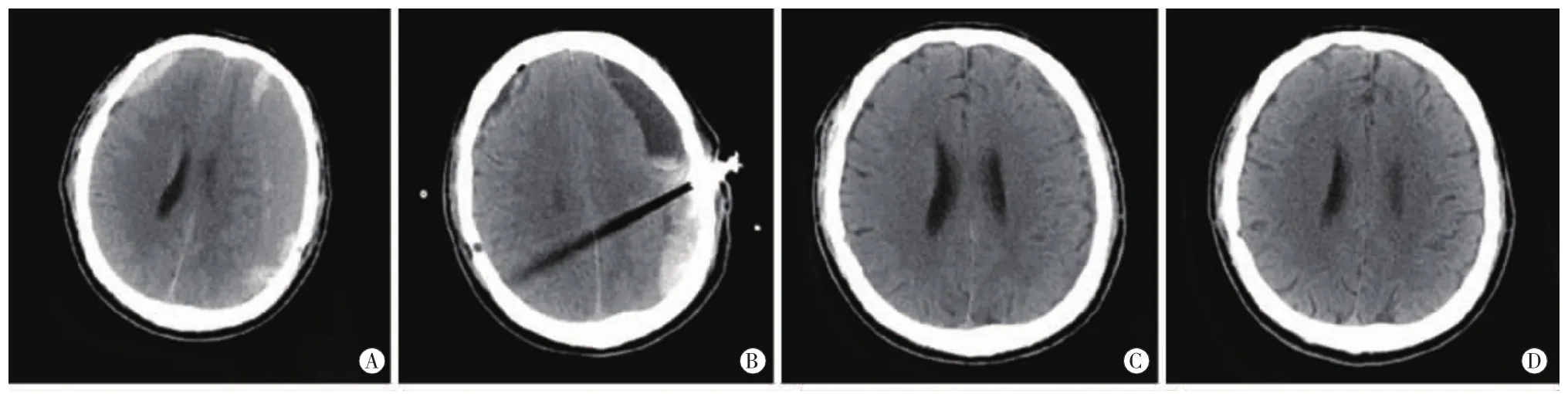
图1 以左侧为主的CSDH患者(男,73岁)手术前后头颅CT A:术前头颅CT示双侧慢性硬膜下血肿,左侧为主;B:左侧锥颅引流术后并尿激酶冲洗第1天复查头颅CT;C:冲洗后1个月复查;D:冲洗后3个月复查,未见复发。

图2 双侧CSDH患者(男,47岁)手术前后头颅CT A:术前头颅CT示双侧慢性硬膜下血肿;B:双侧锥颅引流术后并尿激酶冲洗第1天复查头颅CT;C:冲洗后1个月复查;D:冲洗后3个月复查,未见复发。
3 讨论
慢性硬膜下血肿临床虽然较为常见,但关于其发病机制的研究还未完全明确。目前普遍认为硬脑膜下腔间隙增大、血肿腔内局部纤溶亢进等因素与其形成密不可分[5,7]。CSDH一般不易自愈,需要手术治疗。对于老年人来说,锥颅引流术具有安全性高、简便快捷等优点,是较为常用的方法[2,8]。由于穿刺针内径仅有3 mm,血肿腔内血凝块、纤维蛋白降解产物附于引流管内壁,累积后极易堵塞引流针,使引流不畅。术中单纯用生理盐水冲洗并不能彻底解决这个问题,如何保持术后引流管持续通畅成为值得关注的问题。
尿激酶是纤溶酶原激活物,可直接作用于内源性纤维蛋白溶解系统,在临床中作为血肿液化剂常用于脑出血、脑室出血穿刺引流术后[9-10]。本研究结果显示,尿激酶组引流量明显高于无尿激酶组,差异存在统计学意义(P<0.05),说明术后将适量的尿激酶注入血肿腔,可以降解纤维蛋白,液化残余的凝血块,使引流更加通畅,提高血肿引流效率,这与既往文献一致[3,11]。目前对尿激酶用于术后冲洗血肿腔仍有争议。尿激酶的主要副作用是再出血,向血肿腔内注入尿激酶可能会产生大量纤溶酶,引起纤溶亢进,使原出血部位形成的血栓过早溶解、脱落而致再出血,反而增加了血肿复发率。因此,尿激酶术后冲洗是否会增加复发率是个值得关注的问题。本研究回顾性分析了516例经锥颅引流术后的CSDH患者,比较了尿激酶组和无尿激酶组术后复发率的差异,结果显示,尿激酶组(6.28%)的复发率比无尿激酶组(6.76%)低,但差异无统计学意义,即术后使用尿激酶冲洗不会增加术后的血肿复发率,是安全可行的。这其中的原因可能有:①作用时间短、剂量小。尿激酶半衰期为 15~20 min,再加上使用剂量较小(3~5万IU),对血肿腔的出血影响不大。相比于静脉用药,将尿激酶注入血肿腔,其在组织间液发挥作用,仅少量被吸收入血液,对凝血功能影响较小,不会增加因凝血功能变差导致的出血。②作用有限。尿激酶可以催化纤溶酶原变成纤溶酶,后者催化纤溶蛋白原降解。由于血肿中的纤溶酶原明显低于循环血液,尿激酶作用有限,导致纤溶亢进而引发的出血风险相对较少[5]。在本研究中,统计数据示未出现颅内感染的病例,与大部分研究结果一致[3,11]。尿激酶冲洗可以缩短术后引流管放置的时间,且冲洗操作基本无菌,增加继发感染的机会不大。
血肿复发是患者需要再次手术重要因素之一。CSDH复发的相关危险因素有很多,包括:高龄、凝血功能障碍、术后体位等[12-13]。本研究结果显示,尿激酶组与无尿激酶组在性别、血肿密度差异有统计学意义(P<0.05),提示基线指标不齐。TORIHASHI等[12]认为性别不是影响复发的危险因素,因此组间性别差异对结果不会产生偏倚。既往文献认为混合密度表明血肿内近期有新鲜出血,再加上老年人脑复张差,易引起血肿再次积聚[14-16]。然而,本研究结果显示尿激酶组中混合密度比例比无尿激酶组的高,按照上述结论,尿激酶组预期复发率应比无尿激酶组高。但实际结果显示两组差异并无统计学意义。因此,组间在血肿密度上的差异对现有结果不会产生质的影响。
多个文献报道认为尿激酶可以减少血肿复发,主要机理是尿激酶的使用可以使术后血肿引流更加充分[3],本研究未得出相同的结论。一方面,有关CSDH术后复发的可能机制中,血肿腔内纤溶亢进是重要的原因,而尿激酶可能会加重这一病理改变。因此,单从尿激酶可以促进引流这一方面来分析预防复发缺乏确切的依据。另一方面,目前尿激酶冲洗在用药剂量、时间等方面尚无统一标准,可能会出现不同的结果,难以衡量。
综上所述,锥颅穿刺引流术后用尿激酶进行冲洗可以促进血肿引流,不会增加血肿的复发率,具有微创、安全、有效的优点。对于尿激酶的使用剂量、使用时间等相关问题需要进一步临床研究,并加以规范统一。
