单采血小板联合冷沉淀治疗急性大出血患者的疗效分析
2020-03-11林晓霞钟博智广东医科大学附属医院广东湛江524008
林晓霞,梁 任,钟博智 (广东医科大学附属医院,广东 湛江 524008)
急性大出血指患者短时间内血容量、红细胞快速下降,属于急重症,疾病发展迅速,若不及时治疗可引发失血性休克,危及患者生命安全。临床认为及时输血、输液是大出血最为有效的治疗手段,但大量实践表明行大量输血,由于血液中不含凝血因子、血小板,导致人体无法及时补充凝血因子、血小板稀释血液,可能导致凝血功能异常,造成出血控制不理想,延误抢救时机[1]。有数据显示输血量2 500 ml以上,患者出血几率较高,因此临床在对急性大出血患者给予大量输血时需要解决凝血异常问题[2]。临床发现对大出血患者早期使用冷沉淀、血小板等血制品,能有效纠正机体凝血异常,及时有效控制出血,降低患者死亡率。本文观察2016年5月~2018年7月期间125例患者以冷沉淀、血小板单独输注以及联合输注的治疗效果,旨在为今后疾病治疗提供参考。
1 资料与方法
1.1一般资料:取2016年5月~2018年7月期间125例急性大出血者为研究对象,按数字表法随机分组,A组41例,男23例,女18例,年龄20~59岁,平均(35.7±3.4)岁,出血时间1~15 h,平均(5.9±0.8)h;B组42例,男23例,女19例,年龄21~56岁,平均(35.9±3.2)岁,出血时间1~14 h,平均(5.9±0.7)h;C组共42例,男24例,女18例,患者年龄23~58岁,平均(36.0±3.1)岁,出血时间2~13 h,平均(6.0±0.8)h。三组性别、年龄、出血时间等基线资料比较,差异无统计学意义(P>0.05)。纳入标准:符合急性大出血临床诊断标准(24 h出血量或3 h内出血量占总血容量的50%以上),医院伦理委员会批准,患者未合血液系统疾病、严重器质性功能障碍,家属签署知情同意书。排除标准:患者临床资料不完整,近期有服用抗凝药史,患者有先天性凝血功能障碍,或合并恶性肿瘤者、重要器官衰竭。
1.2方法:患者经检查确诊后,由临床医师根据患者病情输注红细胞悬液,同时A组输注血小板(1~4个治疗量),B组输入冷沉淀(10~40 U),C组血小板、冷沉淀联合输入(1~4个治疗量、10~40 U),所有血小板、冷沉淀均以患者耐受行最快输注。
1.3输注指征:①血小板输注指征:PLT≤40×109/L或有明显出血倾向(PLT 50×109/L~100×109/L);②冷沉淀输注指征:APTT、PT水平为正常值1.5倍或患者输血中出现微血管出血。
1.4来源:①血小板由血液中心提供,为细胞分离机单采血小板,并在献血者献血48 h内采集,于-80℃冰箱,用5%二甲基亚矾贮存,1袋为一个治疗量,血小板含量在250×109/L以上,白细胞残余量在5.0×108/L以下;②冷沉淀由血液中心提供,为新鲜冷冻血浆2 ℃~6 ℃解冻后收集的血浆冷沉淀物,放于-80 ℃冰箱贮存,使用前需以37 ℃水浴融化后输注。
1.5观察指标:比较凝血指标治疗前后水平变化,组间比较患者24 h止血有效率,统计各组止血时间及血小板、冷沉淀、红细胞输注量情况。本次凝血指标观察:活化部分凝血活酶时间(APTT)、血小板(PLT)、凝血酶原时间(PT);于患者输注前、输注后24 h内取静脉血,保存于柠檬酸钠抗凝管中,后行离心处理(2 500 r/min离心8 min)血浆,以全自动血凝仪(型号ACL7000型 深圳市华科瑞科技有限公司)检测PT、APTT,PLT以全自动血细胞计数仪测量。本次所有操作均严格按照标准规程进行操作。

2 结果
2.1凝血功能指标变化:输注后C组PT、APTT水平低于其他两组,差异有统计学意义(P<0.05),见表1。
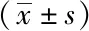
表1 凝血功能指标
2.2三组止血情况观察:C组24 h止血有效率高、止血用时短,差异有统计学意义(P<0.05)。见表2。
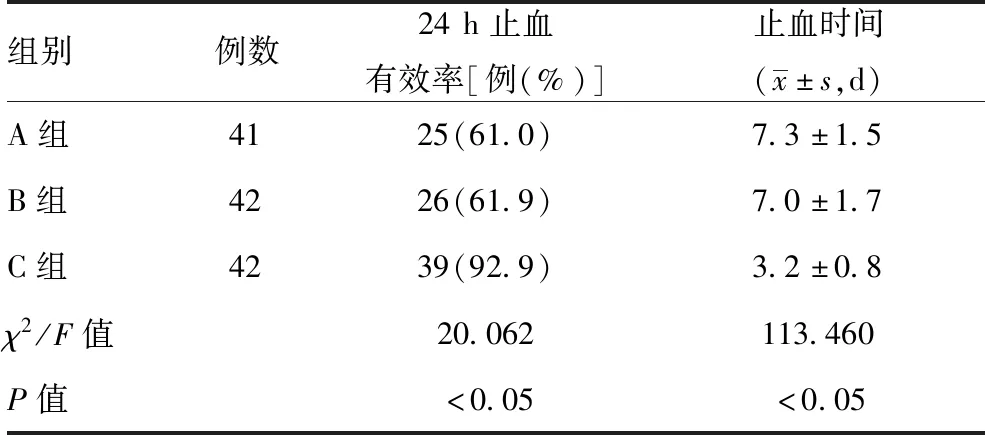
表2 三组止血情况观察
2.3三组血液制品输注量比较:C组血小板输注量少于A组,冷沉淀输注量少于B组,差异有统计学意义(P<0.05)。见表3。

表3 三组血液制品输注量比较
3 讨论
急性大出血是临床急重症之一,患者由于短时间内血容量、红细胞急剧下降,导致小血管收缩、组织缺氧、回心血量减少、心输出量降低,若不及时治疗组织缺氧加重、微循环障碍,恶性循环可致失血性休克,对患者生命安全造成威胁[3]。输血是急性大出血抢救有效手段,早期临床多通过短时间内红细胞或全血大量输注来扩容,改善组织缺氧、缺血,进而挽救患者生命,但大量实践表明仅通过输注红细胞治疗效果有限。
临床发现输血所用全血或红细胞,前者血库中保存时间24 h以上,血中凝血因子逐渐失活,无法起到止血的作用,同时血中钙离子、枸橼酸反应会引发凝血障碍。而红细胞中无凝血因子,无法起到凝血、止血效果,患者大量输血后可能会继发纤溶亢进,加重凝血障碍,影响抢救效果[4]。血小板、冷沉淀输注是避免患者大量输血出现凝血功能异常的有效手段,本次A组24 h止血有效率为61.0%、B组为61.9%,同时输注后A组、B组PT、APTT水平低于输注前,表明血小板、冷沉淀输注能起到凝血、止血的作用。血小板在凝血机制中发挥重要作用,活化血小板及其裂解产物有止血、凝血作用,但患者短期大量输血会造成血小板稀释减少,通过输注血小板,确保血中含量充足,从而凝固血液、维持血管壁完整,起到止血效果[5]。而冷沉淀中含有纤维连接蛋白、纤维蛋白原、Ⅷ因子等凝血物质,输注后能增加血中凝血物质含量,从而形成血栓得以止血,同时冷沉淀输注可清除非毒物质、细胞粘连等,可提高输血安全性[6]。本次C组24 h止血有效率为92.9%高于其他两组,输注后C组PT、APTT水平低于其他两组,C组止血用时短、血小板输注量少于A组,冷沉淀输注量少于B组,差异均有统计学意义(P<0.05)。结果提示以血小板、冷沉淀联合输注止血效果理想,患者凝血功能改善。分析原因冷沉淀中含有多种凝血物质,在大量输血时可加速内源凝血系统激活,促血小板因子释放、增加体内纤维蛋白含量,与血小板联用能起到协同作用,增强血小板聚集功能、促胶原纤维与血小板结合、凝血酶形成,有效纠正机体凝血功能异常,从而达到止血的目的[7-8]。
综上所述,对急性大出血者行血小板、冷沉淀联合输注,临床止血效果理想,患者凝血功能得到改善,止血用时短,可推广应用。
