2型糖尿病患者低血糖危险因素的Meta分析
2020-03-11范炯同苏醒黄圣宴秦殿菊
范炯同,苏醒,黄圣宴,秦殿菊
(承德医学院,河北 承德)
0 引言
随着人民生活方式的改变,糖尿病人数剧增。低血糖是2型糖尿病常见的并发症,严重者可危及病人的生命[1-2]。国内外有多项关于2型糖尿病低血糖危险因素的研究,但是研究结果存在差异。因此,本研究旨在对国内外有关2型糖尿病低血糖危险因素的研究进行Meta分析,明确其低血糖发生的危险因素,为有效防治糖尿病低血糖和开展相关的健康教育提供依据。
1 资料与方法
1.1 文献纳入与排除标准
纳入标准:①国内外公开发表的关于2型糖尿病低血糖危险因素的研究;②研究类型为病例对照研究;③有明确的低血糖诊断标准;④研究结果至少包含一个影响因素;⑤文献语种为中文或英文。
排除标准:①重复发表的文献;②综述、病理报告及动物实验;③无法获取全文,原始信息不全或内容相似的文献。
1.2 文献检索策略
计算机检索CNKI、万方数据库、SinoMed、维普、超星百链、Pubmed和Cochrane Library数据库,检索时限均为建库至2019年2月28日。采用主题词和关键词相结合的方法进行检索。英文检索词:Diabetes/T2DM、hypoglycemia、Risk Factors、case-control study等。中文检索词:2型糖尿病、低血糖、危险因素/相关因素/影响因素、病例对照研究等。
1.3 文献筛选与资料提取
由2名研究员根据纳入和排除标准独立进行文献筛选、资料提取并交叉核对。结果出现分歧时通过讨论或交由第3名评价员进行评定。文献筛选时首先阅读文献题目排除明显不相关的文献后,进一步阅读摘要和全文以确定是否纳入。提取内容包括:纳入研究的题目、作者、发表日期、样本含量、研究方法和危险因素。
1.4 文献质量评价
两名研究员独立使用纽卡斯尔-渥太华量表(NOS)对纳入文献进行质量评价。评价内容包括:①研究对象选择;②组间可比性;③暴露因素测量3个方面。总分共计9分,得分越高文献质量越高,≥7分说明文献质量较好。
1.5 统计学方法
采用RevMan 5.3软件对研究资料进行分析。首先采用χ2检验对各研究间的异质性进行分析,若研究间无统计学异质性(P≥0.05,I2≤50%),采用固定效应模型进行Meta分析;若研究间存在明显统计学异质性(P<0.05,I2>50%),采用随机效应模型进行Meta分析。通过删除一个大样本研究,观察合并效应量是否发生变化进行敏感性分析。
2 结果
2.1 文献检索及筛选结果
初步检索得到相关文献901篇,其中中文547篇,英文363篇。根据纳入和排除标准,去除重复或题名及摘要不符的文献812篇,进一步阅读全文去除76篇,最终纳入13篇文献。文献筛选流程及结果见图1。
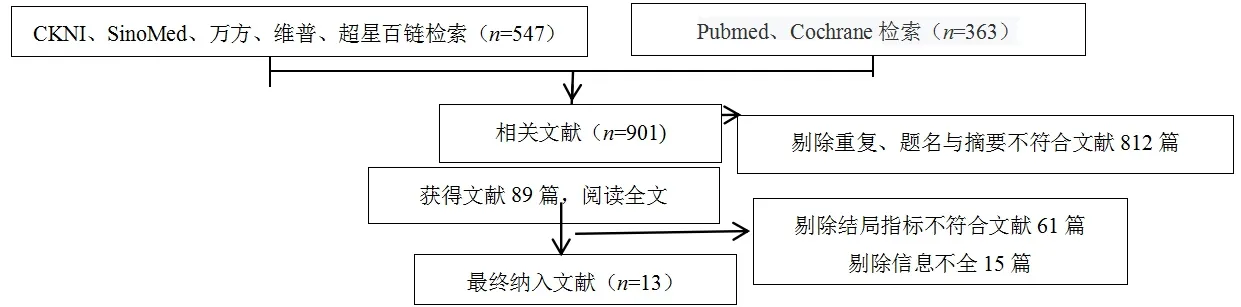
图1 文献筛选流程图
2.2 纳入文献特征和质量评价结果
纳入的13篇文献均发表于2008~2018年,国内9篇,国外4篇,累计病例3587例,对照28595例,采用NOS标准对纳入文献进行质量评价,得分为7~9分,文献质量较高,见表1。
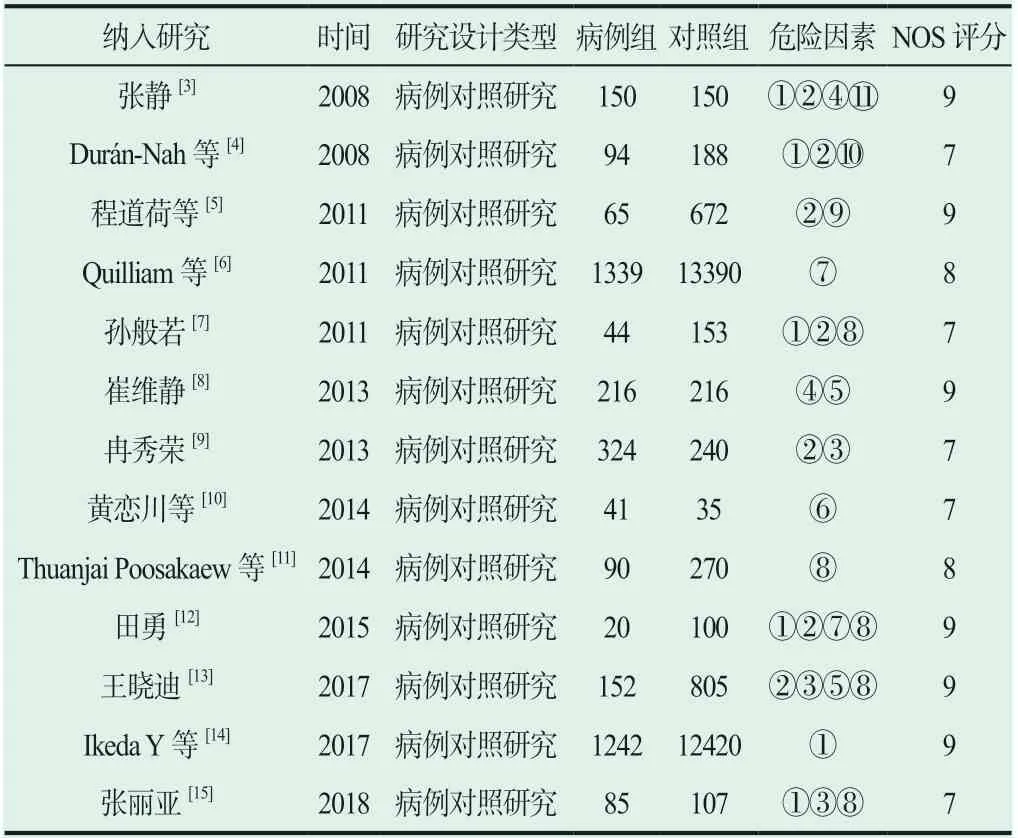
表1 纳入研究基本特征及质量评价
2.3 Meta分析结果
共纳入11个危险因素,排除年龄、体质指数、空腹血糖、饮酒、服用磺脲类药物治疗和血清肌酐六项异质性高的因素后对其他因素进行Meta分析,结果如下。
2.3.1 病程
纳入5个研究,2546例患者,≤10年1551例患者,发生低血糖294例;>10年995例患者,发生低血糖307例。采用随机效应模型进行Meta分析(图2)。
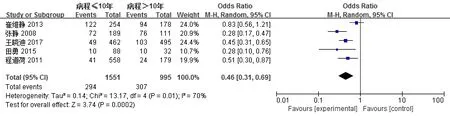
图2 糖尿病病程与低血糖关系的Meta分析
2.3.2 糖化血红蛋白(HbA1C)
纳入3个研究,1749例患者,HbA1C<7% 634例,发生低血糖251例;≥7% 1115例,发生低血糖207例。采用随机效应模型进行Meta分析(图3)。
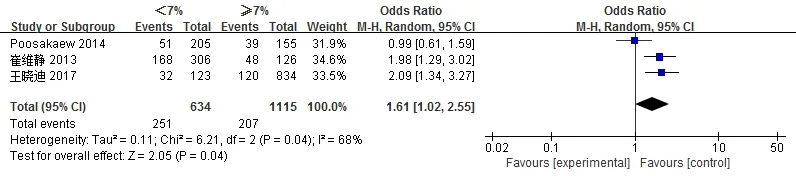
图3 糖化血红蛋白(HbA1C)与低血糖关系的Meta分析
2.3.3 使用胰岛素治疗糖尿病
纳入7个研究,14630例患者,使用胰岛素患者3818例,发生低血糖952例;不使用胰岛素患者10812例,发生低血糖836例。采用随机效应模型进行Meta分析(图4)。
2.3.4 联合用药治疗糖尿病
纳入3个研究,1095例患者,联合用药患者255例,发生低血糖91例;非联合用药患者840例,发生低血糖109例。采用固定效应模型进行Meta分析(图5)。
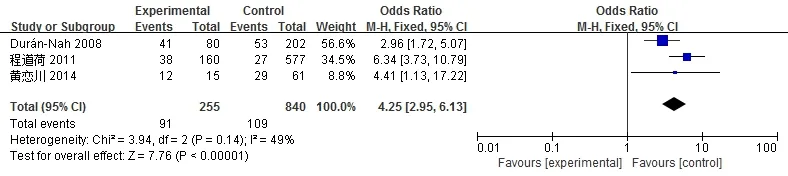
图5 联合用药治疗糖尿病与低血糖关系的Meta分析
2.3.5 饮食不规律
纳入3个研究,1313例患者,饮食不规律患者272例,发生低血糖191例;饮食规律患者1043例,发生低血糖96例。采用随机效应模型进行Meta分析(图6)。
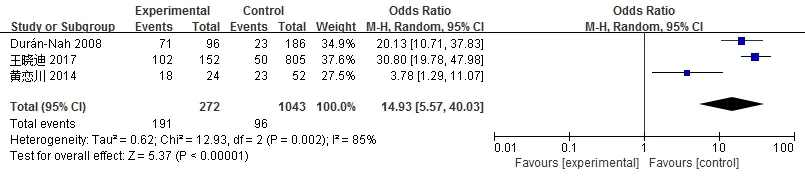
图6 饮食不规律与低血糖关系的Meta分析
2.4 敏感性分析和发表偏倚评价
采用删除一个大样本研究的方法进行敏感性分析,结果显示合并效应量未发生变化,说明研究结果稳定。由于每个因素纳入文献均未超过10篇,因此本研究未做发表偏倚分析。
3 讨论
本研究结果显示病程、糖化血红蛋白、胰岛素治疗、联合用药及饮食不规律是影响低血糖发生的危险因素。
病程>10年和糖化血红蛋白<7%的患者发生低血糖的风险更高。随着患病时间延长,胰岛功能逐年降低,胰岛β细胞对血糖刺激敏感性降低,胰高血糖素对血糖下降的反应减弱,机体调节血糖能力变差,从而导致低血糖发生率增加[16]。且患病时间越长,对血糖控制的依从性会逐渐下降,易出现漏服药、自行调整药物剂量等引起低血糖风险的行为。糖化血红蛋白是测定糖尿病患者血糖控制水平的指标,但糖化血红蛋白水平控制的越低发生低血糖的风险越高[17]。我国专家共识建议成人糖化血红蛋白含量应控制在7%以下,但要强调个体化调整。因此应加强对患者的健康教育,强化其对病情的认识,减少低血糖的发生。
使用胰岛素治疗或联合用药及饮食不规律的患者发生低血糖的风险更高。胰岛素降糖效果快,容易出现血糖不稳定;胰岛素注射时机未准确把握,致使药效发挥过早;另外,未根据病情及时调整胰岛素的用量也会导致低血糖的发生。联合用药会导致低血糖发生的概率增大,可能与药物之间的协同作用有关。患者在饮食不规律时会造成血糖不稳定,当患者过度控制饮食或推迟进餐时间时都可能导致低血糖的发生。另外,未根据活动量及时调整饮食摄入也易引发低血糖。因此,要加强患者规范注射胰岛素和规律饮食的健康指导,加强血糖监测,并根据血糖水平及时调整药物应用的种类和剂量,根据活动量调整饮食摄入。
本研究的局限性:纳入文献研究方式均为病例对照研究,可能存在一定的实施或测量偏倚;本次研究检索语言仅限于中英文,可能存在一定的语言偏倚;研究因素可纳入文献较少,以致未能做发表偏倚的判断。
