超声造影与MRI对乳腺癌患者腋窝淋巴结诊断价值*
2020-03-10陕西省肿瘤医院超声科陕西西安710061
1.陕西省肿瘤医院超声科 (陕西 西安 710061)
2.陕西省肿瘤医院放射科 (陕西 西安 710061)
3.陕西省肿瘤医院乳腺外科 (陕西 西安 710061)
4.陕西省肿瘤医院放疗科 (陕西 西安 710061)
袁 权1 马佳琪2 李逢生1韩丕华3 田 燕1 刘 华4陈 楠3
乳腺癌是世界上常见的恶性肿瘤之一,其中女性发病率较高[1]。乳腺癌原发病灶及区域淋巴结的转移是影响患者治疗及预后重要因素,在进行手术切除与淋巴结清扫术前对患者腋窝淋巴结的性质预测有利于疾病临床分期、治疗方案确定以及患者疗效判断[2]。影像学检查在疾病检查以及病灶确定方面具有重要贡献,超声造影(Contrastenhanced ultrasound,CEUS)是利用造影剂散射回声增强,提高超声诊断分辨率、敏感性以及特异性的技术,能反应正常及病变组织的血流灌注状态[3]。磁共振成像(MRI)是利用原子核在强磁场内发生共振产生的信号经图像重建的一种成像技术,能够直接显示出检测部位横断面、矢状面、冠状面以及各种斜面体层图像,不会产生CT检测中的伪影,临床上多将其运用于癌症分期及疾病诊断[4-5]。本研究探讨CEUS与MRI对乳腺癌患者腋窝淋巴结的诊断价值,为乳腺癌患者术前诊断与治疗方案选择提供依据。
1 材料与方法
1.1 一般资料 选取2016年6月至2018年12月于我院经常规超声诊断疑似为乳腺癌患者94例,所有患者均进项超声造影及MRI检查,患者均为女性且在该院完成手术切除。94例患者中2例术后病理为纤维瘤,检查的2个腋窝淋巴结剔除,剩下的92例病理结果均显示为乳腺癌。本研究对92例患者97枚腋窝淋巴结的影像学资料进行回顾性分析,其中年龄25~70岁,平均年龄(49.75±10.62)岁;肿块大小:10~50mm,平均(24.88±9.36)mm;淋巴结大小:6~40mm,平均(18.74±8.31)mm,所有患者采用乳腺癌根治术与腋窝淋巴结清扫术治疗,术前的1~2d内进行腋窝淋巴结超声检查。纳入标准:患者年龄25~70岁;女性;符合乳腺癌诊断与病理诊断标准[6-7]。排除标准:患有淋巴癌或者合并有其他恶性肿瘤者;对辐射有禁忌症者。
1.2 仪器及方法 超声造影检查:采用Philips iU22超声诊断仪进行检查,探头频率3.0~9.0MHz,造影前采用4.8ml的生理盐水将造影剂(SonoVue)稀释并制备成混悬液。有专门医护人员对患者进行常规消毒,于患者乳晕的3、6、9、12点共4点依次皮下注射造影剂混悬液1.2mL,注射时行回抽以确定没有回血,避免穿刺入血管,缓慢注射推入,注射完成后轻按注射点0.5min,避免造影剂渗出。启动超声仪内置计时器,实时观察病灶与同侧腋窝淋巴结造影剂灌注及消退情况,观察持续时间为5min。采用QontraXt软件分析时间强度分析,包括对比剂到达时间AT、达峰时间TTP、峰值强度PI、高灌注区与低灌注区差值SImax-SImin。超声造影图像由2位有丰富经验的超声主治医师进行采用双盲法分析。
MRI检查:采用东芝TOSHIBA 核磁共振扫描仪(Vantage ElanTM 1.5T,日本)和专用乳腺相控阵列线圈,进行常规扫面与动态增强扫描,患者取俯卧位,将两侧乳腺自然垂于相控阵列线圈内,同时扫面两侧乳腺。扫描序列与参数设置如下,T2WI:层厚5.0mm,层距0.5mm,TR4000ms,TE106.0ms,FOV200mm×240mm;T1WI:层厚5.0mm,层距0.5mm,TR718ms,TE14ms,FOV320mm×360mm;动态增强扫描:所有患者在静脉注射钆喷酸葡胺(Gd-DTPA)(剂量为0.2mmol/kg,注射速度为2.0mL/s)前行平扫一次,然后再采取快速梯度回波序列动态扫描,层厚2.0mm,层距0.5mm,TR5.0ms,TE2.2ms,翻转角15°,FOV300mm×320mm。对所得影像进行三维重建,观察淋巴结表现,分析淋巴结长短径、皮质厚度、淋巴结边缘、淋巴门以及淋巴周围脂肪间隙情况。由2名具有多年经验的MRI主任医师对乳腺影像进行双盲诊断,若诊断意见不一致时,有另外一位高资历医师诊断。
1.3 统计学方法 采用SPSS22.0软件,以腋窝淋巴结病理结果为“金标准”,分别计算出超声造影、MRI诊断乳腺癌腋窝淋巴结转移的敏感度、特异度、阳性预测值以及阴性预测值。计量资料以()表示,符合正态分布且方差齐用独立样本t检验,反之用非参数Mann-Whitney U检验,P<0.05为差异有统计学意义。
2 结 果
2.1 病理检查结果 病理结果显示92例乳腺癌患者中含有浸润性导管癌69例,浸润性小叶癌5例,导管原位癌3例,单纯癌6例,黏液腺癌4例,鳞癌2例,硬癌3例。腋窝淋巴结转移64例,腋窝淋巴结无转移28例且反应性增生。97枚腋窝淋巴结中有69枚可见癌转移,28枚腋窝淋巴结无癌转移。
2.2 两种方法影像比较 超声造影图像显示患者中淋巴结造影增强模式主要分为3种类型,一类是淋巴结局部增强或呈现出偏心增强、其余部分不增强或者是低增强;一类是淋巴结周围呈现出环状增强,而淋巴结中心区域呈现出低增强或者不增强;一类是淋巴结整体增强,增强分布均匀或者是欠均匀,其中以整体增强的淋巴结转移居多(图1-3)。MRI结果显示出现淋巴结转移的乳腺癌患者的腋窝淋巴结边缘清晰、强化呈现出均匀或者欠均匀及皮质增厚状态,而未出现淋巴结转移的影像呈现出腋窝淋巴结强化均匀、淋巴皮质薄(图4-6)。

表1 两种方法对乳腺癌患者腋窝淋巴结转移诊断比较(枚)
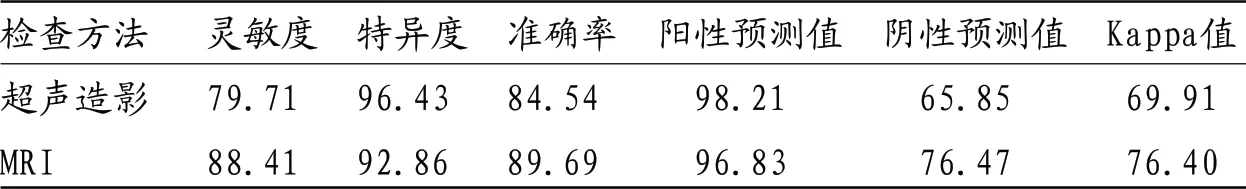
表2 两种方法对乳腺癌患者腋窝淋巴结转移诊断效果比较 (%)
表3 腋窝淋巴结转移及无转移超声造影分析结果比较
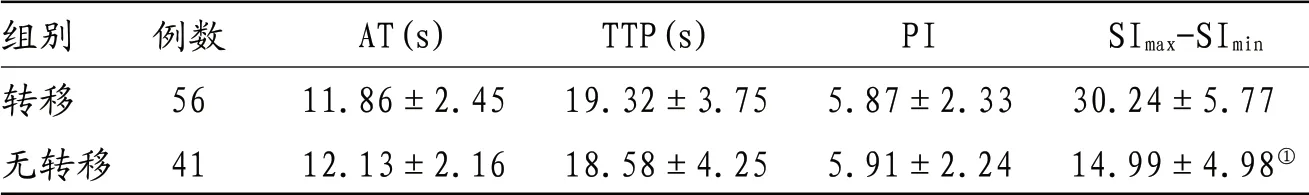
表3 腋窝淋巴结转移及无转移超声造影分析结果比较
注:与转移比较,①P<0.05
组别 例数 AT(s) TTP(s) PI SImax-SImin转移 56 11.86±2.45 19.32±3.75 5.87±2.33 30.24±5.77无转移 41 12.13±2.16 18.58±4.25 5.91±2.24 14.99±4.98①
表4 腋窝淋巴结转移及无转移MRI分析结果比较

表4 腋窝淋巴结转移及无转移MRI分析结果比较
注:与转移比较,①P<0.05
组别 例数 短径 长径 皮质厚度转移 63 1.21±0.31 1.97±0.83 1.17±0.48无转移 34 0.64±0.22① 1.10±0.36① 0.46±0.23①

图1-3 超声造影检查乳腺癌患者腋窝淋巴结。图1 腋窝淋巴结呈现出局部增强或偏心增强,剩余部位低增强或者不增强;图2 腋窝淋巴结周围环状增强,中心区域呈现出低增强或不增强;图3 腋窝淋巴结整体增强,分布均匀或者欠均匀。图4-6 MRI检查乳腺癌患者腋窝淋巴结。图4 腋窝淋巴结强化欠均匀、边缘不规则,且淋巴结周围脂肪间隙界限清晰;图5 腋窝淋巴结强化均匀、淋巴门清晰且淋巴皮质均匀薄;图6 腋窝淋巴呈现出不均匀强化、淋巴门轮廓消失且皮质增厚。
2.3 两种方法对乳腺癌患者腋窝淋巴结转移诊断比较 超声造影及MRI检查乳腺癌患者腋窝淋巴结转移的诊断结果,见表1。
2.4 两种方法对乳腺癌患者腋窝淋巴结转移诊断比较 分别计算出超声造影、MRI对乳腺癌患者腋窝淋巴结转移诊断的灵敏度、特异度、准确率、阳性预测值、阴性预测值以及Kappa值,结果见表2。超声造影结果显示腋窝淋巴结转移与无转移中的AT、TTP、PI差异无统计学意义(P>0.05),而转移组的SImax-SImin高于无转移组(P<0.05),见表3。MRI结果显示转移组中淋巴结的短径、长径及皮质厚度均高于转移组(P>0.05),见表4。
超声造影与MRI对乳腺癌腋窝淋巴结转移诊断效果比较差异无统计学意义(P>0.05)。
3 讨 论
乳腺癌腋窝淋巴结状态对乳腺癌患者预后有着重要影响,同时也对患者术后放、化疗参考指标,对其进行病理学检查是判定腋窝淋巴结转移的金标准,但是行腋窝淋巴结清扫术不仅增加手术创伤面还易增加水肿等并发 症[8]。目前有通过微创技术将腋窝前哨淋巴结活检运用于乳腺癌患者诊治,增加腋窝淋巴结清扫术的针对性,但是仍旧存在5%至10%的假阴性且术后疼痛及水肿等症状在活检之后也同样存在[9],因此乳腺癌患者腋窝淋巴结术前的准确诊断对于提高乳腺癌患者的临床疗效及预后有重要意义。
乳腺癌患者术前腋窝淋巴结状态检查有常规的临床触诊以及影像学检查。淋巴结大小、所处部位、处于皮肤与淋巴间的肌肉、脂肪厚度以及医师经验均会影响临床触诊的准确率,导致检查结果敏感性降低、假阴性率增高[10],所以腋窝淋巴结转移术前预测诊断主要依靠影像学检查。超声、X线摄影检查、CT以及MRI等影像学检查技术均可用于检查腋窝淋巴结的状态。普通的彩色多普勒血流超声能够显示正常组或病灶的血流情况,但是不能显示流速低或者管径细的毛细血管且其结果判断具有明显的人主观性,因此对病症内血流灌注评判准确性不高[11]。超声造影可以显示组织或病灶的微血管变化,这一点弥补普通彩色多普勒血流超声的缺点,同时本研究使用的造影剂(SonoVue)是第二代超声对剂且属于纯血池对比剂,膜稳定性好,可在低声压状态下保持振动且不会破裂,可以充分显示出微血管灌注情况。本研究结果显示超声造影检查乳腺癌患者腋窝淋巴结转移准确率为84.54%且一致性较好,沈恩超等研究显示超声造影诊断乳腺癌腋窝淋巴结转移的准确率为87.76%[12],本研究结果与前人结果基本一致,表明超声造影对乳腺癌患者腋窝淋巴结转移的诊断价值较好。
CT检测乳腺癌患者腋窝淋巴结转移主要是通过淋巴结短径大小进行判断,其中以淋巴结短径大于10mm作为分界点来判定是否存在转移,但是却不能排除淋巴结短径在10mm以下的淋巴结不存在转移可能[13]。MRI对软组织的分辨力较高,临床上也多用于淋巴结的诊断[14]。顺磁性对比剂和梯度回波成像序列的相结合使用,MRI成为诊断乳腺癌及其分期的重要手段,同时还可以检测出常规超声检查未能检测出来的乳腺癌。MRI具有的高分辨率可以检查出乳腺病变以及腋窝淋巴结的状态,在乳腺癌术前分期诊断有着重要价值,但MRI所需设备及技术支持较高,导致MRI的检查费用也要比其他影像学检查花费多。本研究结果显示MRI检查乳腺癌患者腋窝淋巴结转移准确率为89.68,Kappa值为76.40%,有研究报道MRI检测乳腺癌腋窝淋巴结转移准确率为83.33%[15],本研究与前人研究基本一致,证实MRI能够检测出乳腺癌腋窝淋巴结状态。
综上所述,超声造影及MRI在诊断乳腺癌患者淋巴结转移方面均有较好的诊断价值,同时也存在不足之处,临床上可根据患者自身情况选择合适的术前检测方法,若存在不能确诊的病例可以考虑两种方法联合诊断。
