体重指数对腹腔镜下妇科手术后舒芬太尼镇痛效果的影响
2020-03-09
(陆军军医大学第二附属医院麻醉科,重庆 400037)
影响术后疼痛的因素较多,如心理因素、个人经历、年龄、性别、外科手术情况和患者体重等均会对疼痛程度产生影响[1-3]。阿片类药物应用于术后静脉镇痛时,镇痛效果与患者体重明显相关,以往在静脉泵中给予相同的背景剂量、追加剂量、间隔时间,患者根据疼痛程度自己按压自控键的方法,会出现体重轻者过度镇痛和呼吸抑制,体重重者镇痛不足等情况。为改善体重带来的镇痛过度或不足的情况,近年来关于舒芬太尼静脉自控镇痛(patient controlled intravenous analgesia,PCIA)的研究多倾向于按照公斤体重给予患者个体化的用药剂量,然而,临床工作仍然存在不同体重患者按实际体重用药行PCIA后,镇痛效果表现出明显的个体差异,且剂量不易把握,这种差异是否与患者的胖瘦程度有关目前仍然不清楚。体重指数(body mass index,BMI)是目前国际常用的衡量人胖瘦程度的一个标准,患者的镇痛效果与其BMI是否存在一定的关系,目前未见明确报道。基于此,本研究拟选择体重过轻、正常体重及超重患者,比较其按照公斤体重给药后的镇痛效果,为麻醉医生安全合理地使用术后镇痛药物提供理论依据。
1 资料与方法
1.1 临床资料
纳入我院2018年1~12月行腹腔镜下妇科手术后采用舒芬太尼镇痛的患者174例(包括腹腔镜下子宫肌瘤手术、腹腔镜子宫切除手术、腹腔镜下宫颈癌手术、腹腔镜下卵巢癌手术),ASA分级为Ⅰ~Ⅱ级,年龄18~70岁。排除采用非常规全身麻醉方案、严重心肺功能障碍、长期使用镇痛药物及药物依赖患者。根据BMI的不同(中国人群BMI标准分级[4])分为3组:其中BMI<18.5 kg/m2为偏瘦组,BMI 18.5~23.9 kg/m2为正常体重组,BMI 24~27.9 kg/m2为超重组,每组58例(由于偏瘦组病例较少,仅有58例,所以本研究以此组进行匹配选择病例)。偏瘦组患者年龄(40.74±15.21)岁,手术时间(109.25±26.24)min;正常体重组患者年龄(36.18±10.17)岁,手术时间(107.52±25.33)min;超重组患者年龄(37.43±8.52)岁,手术时间(106.45±24.26)min。各组患者临床资料比较差异无统计学意义(P>0.05),本研究经我院伦理委员会同意,患者及其家属均签署使用术后镇痛的书面同意书。
1.2 麻醉方法
患者采用我科常规全身麻醉方案,入室后建立静脉通道,常规监测血压、心率和氧饱和度等。患者麻醉前静脉注射地佐辛5 mg。常规麻醉诱导咪达唑仑0.05~0.1 mg/kg、丙泊酚1.5~2 mg/kg、舒芬太尼0.4 μg/kg和顺苯磺酸阿曲库铵0.15~0.2 mg/kg。麻醉维持使用丙泊酚4~6 mg·kg-1·h-1、七氟烷1%~2%、顺苯磺酸阿曲库铵0.04 mg·kg-1·h-1和瑞芬太尼0.15~0.2 μg·kg-1·min-1,切皮前静脉注射舒芬太尼0.2~0.3 μg/kg。监测BIS并维持在(45±10)min。其中顺苯磺酸阿曲库铵和丙泊酚于手术结束前约30 min停用,七氟烷和瑞芬太尼于手术结束前5 min停用,手术结束前30 min追加舒芬太尼0.1 μg/kg,并给予格拉司琼 6 mg预防恶心呕吐。
1.3 镇痛方法
采用配方为舒芬太尼2 μg/kg+格拉司琼 6 mg+生理盐水的PCIA 200 mL镇痛,使用电子式静脉自控镇痛泵,流速为4 mL/h,单次追加剂量1 mL,锁定时间15 min。麻醉结束后立即为患者连接PCIA泵。
1.4 统计指标
本院妇科术后镇痛常规使用24 h,因此本研究仅记录患者术后24 h镇痛情况。由一名麻醉医生负责术后镇痛泵配制,一名麻醉护士负责术后随访。比较分析术后各组患者疼痛数字评分(numerical rating scale,NRS)、镇痛泵按压次数、不良反应发生情况[镇静状态评分≥1分,恶心、呕吐、瘙痒NRS评分>3分,呼吸抑制(呼吸频率≤8次/分钟或SpO2<90%)]、平均动脉压(mean arter pressure,MAP)及心率(heart rate,HR)。
1.5 统计学方法
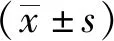
2 结果
2.1 疼痛评分比较
术后即刻3组间疼痛NRS评分比较差异无统计学意义(P>0.05);术后6 h的疼痛NRS评分偏瘦组高于正常体重组和超重组,差异具有统计学意义(P<0.05);正常体重组和超重组疼痛NRS评分比较差异无统计学意义(P>0.05);术后24 h的疼痛NRS评分3组间比较差异无统计学意义(P>0.05),见表1。
2.2 镇痛泵按压次数比较
术后6、24 h患者镇痛泵的按压次数正常体重组和超重组均低于偏瘦组,差异有统计学意义(P<0.05),正常体重组和超重组比较差异无统计学意义(P>0.05),见表2。
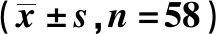
表1 患者疼痛NRS评分比较
*:与偏瘦组比较,P<0.05

表2 镇痛泵按压次数比较次)
*:与偏瘦组比较,P<0.05
2.3 不良反应比较
术后3组患者恶心、呕吐、镇静状态、瘙痒及呼吸抑制发生率比较差异无统计学意义(P>0.05),见表3。
2.4 MAP和HR比较
双向重复测量方差分析结果显示,MAP时间效应F=2.321,P=0.100,BMI分组效应F=1.193,P=0.306,时间-分组交互效应F=0.908,P=0.459,差异无统计学意义(P>0.05),见表4。
HR时间效应F=2.833,P=0.060,BMI分组效应F=1.145,P=0.321,交互效应F=2.103,P=0.008,HR 组内和组间比较差异均无统计学意义(P>0.05),见表4。
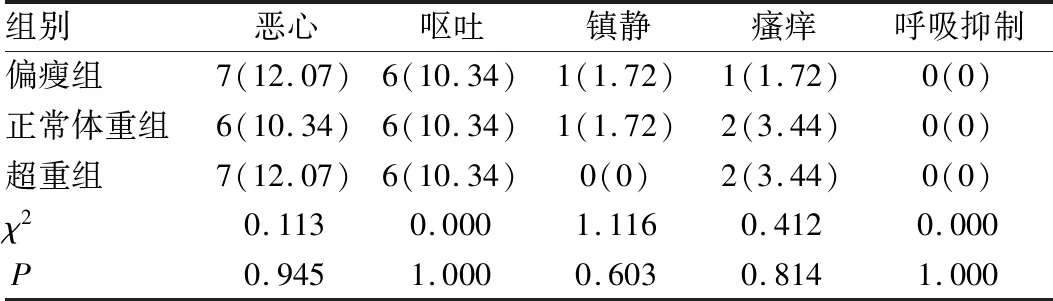
表3 不良反应发生率比较[n=58,例(%)]
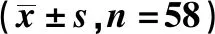
表4 MAP和HR比较
3 讨论
现临床上进行术后镇痛多按照患者体重计算舒芬太尼剂量,其推荐剂量多为1~2 μg/kg,本研究舒芬太尼采用推荐范围内的剂量2 μg/kg。目前关于BMI对患者疼痛敏感性的影响并无定论,有研究认为BMI高的患者对疼痛更敏感,且发生慢性疼痛概率更高[4-6],但也有研究认为BMI高的患者不敏感[7]。对镇痛药物的需要量,有研究认为BMI≥30 kg/m2的患者需要额外增加镇痛药物的概率低于BMI<30 kg/m2的患者[8]。有学者发现 BMI<30 kg/m2的急诊患者使用舒芬太尼的平均剂量高于BMI≥30 kg/m2的患者[9],但对于BMI<30 kg/m2的患者未进一步分组进行详细的研究。目前关于肥胖患者的研究已经较多,且中国肥胖患者不多,所以本次研究未纳入肥胖患者(BMI≥28 kg/m2),而是按中国人群BMI分级标准纳入偏瘦患者、正常体重患者和超重患者,对这3类患者按体重配置舒芬太尼行PCIA,是否需要根据BMI的不同进行剂量调整,仍然不清楚。
本研究发现,按患者体重不同计算舒芬太尼的剂量进行PCIA后,偏瘦组患者术后6 h的NRS评分高于正常体重组和超重组患者,同时镇痛泵按压次数偏瘦组患者也较正常体重组和超重组患者多,超重组患者镇痛评分与正常体重组患者比较未见明显差异,其原因可能与舒芬太尼的药物代谢受脂肪含量影响有关。
目前的研究发现超重患者麻醉药物的表观分布容积显著增加[10-11],与正常体重者相比,超重者的血浆蛋白结合的成分改变,体内脂肪组织、器官质量、心脏体积、心输出量和内脏血流等均增加。脂溶性高药物的分配系数容易受脂肪含量的影响,导致分布容积增加[12-13],而舒芬太尼脂溶性高,蛋白结合率高达90%[14-15],因此其分配系数受脂肪含量影响大,超重患者可增加舒芬太尼表观分布容积,延长消除半衰期[16-17],按实际体重给药可能出现苏醒延迟等副作用。目前对于超重患者舒芬太尼剂量多倾向于按照瘦体重(人体重量减去全身脂肪重量)给药[18-21],但对于偏瘦的患者未给出明确意见。本研究发现,按公斤体重给药的方式偏瘦的患者易出现镇痛不全,与文献报道的趋势有相近之处[8-9],是否与其总体重轻,用药总量较小,血药浓度偏低有关,还有待进一步研究。因此对于同样的手术,偏瘦的患者建议适当增加药量,具体用什么方式增加,是否可按照其理想体重给药,还有待进一步研究。在本研究结果中3组患者的不良反应比较未见明显差异,未发现体重正常和超重患者不良反应发生率较体重偏瘦的患者增加,可能跟我们选择的剂量在临床推荐的安全剂量范围(2 μg/kg)内有关。
本研究中3组患者不同时间点MAP、HR差异无统计学意义。但有研究认为BMI较大患者的血压高于BMI较小的患者[22-23],而在本研究中MAP未见有统计差异,可能与本研究里纳入的患者未包括BMI≥28 kg/m2的肥胖患者有关,具体原因还有待进一步研究。
本研究为回顾性研究,数据资料存在一定的局限性,因此,并不能完全排除其他因素的影响。但通过本研究,我们认为按照体重给予舒芬太尼进行术后镇痛时,BMI是影响患者术后镇痛效果的重要因素之一。
