新辅助化疗对胃癌患者术后早期疼痛及围术期恢复的影响
2020-03-08崔耀梅许倩姚远李莎周玉弟田伟千
崔耀梅,许倩,姚远,李莎,周玉弟,田伟千
(南京中医药大学附属医院 麻醉科,江苏 南京 210029)
胃癌是我国常见的消化道恶性肿瘤之一,其发病隐匿,进展迅速,大约80%的患者就诊时已进入进展期[1-3]。进展期胃癌(advanced gastric carcinoma,AGC)是指癌组织超出黏膜或黏膜下层达肌层或更深者,伴或不伴淋巴结转移。目前对AGC临床采用新辅助化疗(neoadjuvant chemotherapy,NAC)联合外科手术的综合治疗方案。NAC可降低肿瘤分期,提高手术根治性切除率,还可延长患者总生存期[4-5]。化疗引起的外周神经病变(chemotherapy-induced peripheral neuropathy,CIPN)是化疗最常见的并发症之一,20%~40%的化疗患者会出现CIPN,通常以痛觉过敏或触诱发痛为主要表现,部分患者发展为不可逆性神经损伤,很大程度降低了患者的生存质量,并降低了患者的生存率[6-8]。术后化疗可促使术后急性疼痛转变为慢性疼痛[9],而术前使用化疗药物是否会对术后急性疼痛产生影响,目前相关研究较少。本研究回顾性分析新辅助化疗对胃癌根治术患者术后早期疼痛及围术期恢复的影响。
1 资料与方法
1.1 一般资料
本研究为单中心回顾性列队研究,数据来源于我院东华数字化医院信息管理系统中的电子病历资料和麻醉临床信息系统中的麻醉记录单。收集2017年1月至2018年12月间我院肿瘤外科收治行胃癌根治术的进展期胃癌患者的临床资料,性别不限,年龄≥18岁,ASAⅡ~Ⅲ级。为避免基线资料不齐所产生的偏倚,两组患者均按照以下标准严格进行筛选。纳入标准:(1) 我院胃镜下取材活检或外院病理检查证实为胃癌者;(2) 术前腹部增强CT或超声内镜评估cTNM分期为T2~T4 (肿瘤已侵犯至肌层或以上)、M0 (无远处转移),伴或不伴淋巴结转移者;(3) 未行放疗等抗肿瘤治疗的初始治疗者;(4) 未合并严重心、肺、脑、肾重要脏器功能不全等手术及化疗禁忌者;(5) 除外术前长期服用精神类药物、止痛药物或不能配合者。根据术前患者是否采用新辅助化疗分为新辅助化疗组(N组)和对照组(C组)。N组化疗方案为奥沙利铂加氟尿嘧啶加亚叶酸钙,化疗2个周期,在化疗后2周左右进行手术;C组患者术前拒绝进行新辅助化疗,直接行手术治疗;两组患者术后均接受辅助化疗。所有患者均采用静吸复合全身麻醉,术中麻醉管理结合患者具体情况和麻醉医生管理方案施行。术后所有患者均采用静脉自控镇痛(patient-controlled intravenous analgesia,PCIA),镇痛泵配置方案:舒芬太尼2.5 μg·kg-1与格拉司琼6 mg用生理盐水稀释至100 ml,设置单次给药2 ml,输注速度2 ml·h-1。术后疼痛评估由麻醉医生、麻醉护士和病房护士组成的急性疼痛小组进行,负责评估和记录患者术后疼痛数字评价量表 (numerical rating scale,NRS)评分。NRS评分法是由病人主导的主观疼痛强度评估法(0~10分,0分为无痛,10分为所能想象到的最剧烈的疼痛)。术后镇痛补救:如患者术后NRS>4分,肌肉注射布桂嗪100 mg或哌替啶50 mg镇痛,30 min后再次评估。
1.2 数据提取与整理
采用我院电子病历系统,以“入住科室为消化肿瘤外科且行胃癌根治术”为条件搜索病历系统内的所有病历,然后导出患者的所有住院资料,根据术前是否采用新辅助化疗方案分为新辅助化疗组和对照组,比较两组患者性别、年龄、体质指数(BMI)、ASA分级、TNM分期、手术时间、气管导管拔出时间、麻醉后恢复室(postanesthesia care unit,PACU)停留时间、术后几个时间点(6、24、48、72 h)NRS评分、术后补救性镇痛药使用例数、术后首次排便时间、术后住院时间及围术期不良反应发生情况等,不良反应包括恶心呕吐、头晕、呼吸功能不全等。
1.3 统计学处理
采用SPSS 22.0统计软件进行数据分析。正态分布的计量资料以均数±标准差表示,组间两两比较采用t检验;术后NRS评分以中位数和四分位数间距表示,采用秩和检验。计数资料以例数和百分比表示,对计数资料单元格内频数<5的采用Fisher确切概率法、频数≥5的采用χ2检验进行组间差异比较。P<0.05认为差异具有统计学意义。
2 结 果
2.1 两组患者一般情况比较
最终纳入研究的有74例患者,新辅助化疗组35例,对照组39例。两组患者性别、年龄、BMI、ASA分级、TNM分期差异无统计学意义,术中阿片类药物(舒芬太尼、瑞芬太尼)用量、手术时间、术中出血量差异无统计学意义(表1)。
2.2 两组患者术后NRS评分比较
见表2,N组术后24、48、72 h的NRS评分均高于C组(P<0.05)。
2.3 两组患者术后补救性镇痛例数比较
本研究最终共36例患者术后3 d内采用补救性镇痛,其中N组24例、C组12例患者,每人每次均注射布桂嗪100 mg或哌替啶50 mg,注射完后30 min再次进行疼痛评分,NRS评分<4分。N组术后需要补救性镇痛治疗的患者比例大于C组(68.6%vs30.8%,P<0.05)。
2.4 两组患者围术期恢复情况比较
两组患者气管导管拔出时间、PACU停留时间、术后住院时间比较差异有统计学意义(P<0.05),术后首次排便时间比较差异无统计学意义(P>0.05),详见表3。
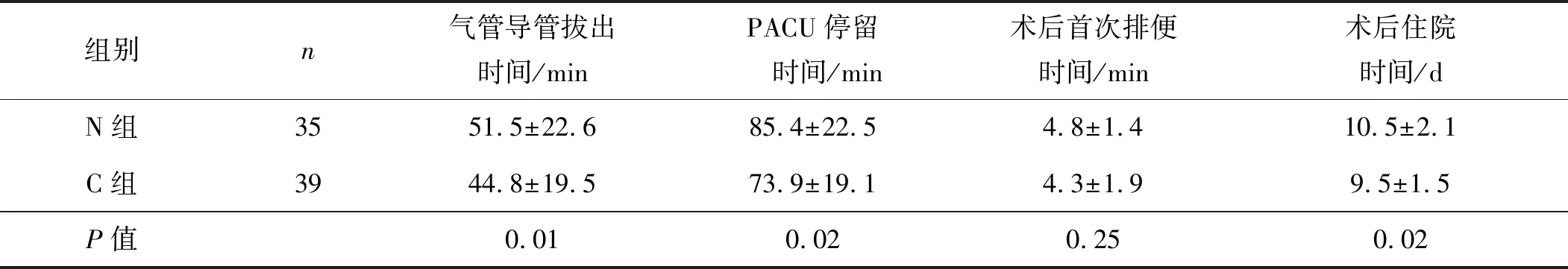
表3 两组患者围术期恢复情况比较
2.5 两组患者术后不良反应发生率比较
两组患者术后72 h内恶心(20%vs12.8%)、呕吐(14.3%vs7.7%)及头晕(17.1%vs12.8%)发生率比较差异无统计学意义(P>0.05),两组患者术后均未出现呼吸抑制等不良反应。
3 讨 论
自1982年Frei提出新辅助化疗以来,该方法已成为进展期胃癌治疗的重要组成部分,其具有诸多优点,如减小肿瘤体积、降低肿瘤分期、提高手术切除率、清除微小转移灶等[10]。但是术前化疗对患者术后有无影响,很多大中心研究结果也不一致。迄今为止,大的Ⅱ、Ⅲ期前瞻性研究如MAGIC等试验主要关注的是化疗毒性,分析新辅助化疗法是否具有可行性,以及术后并发症的观察研究,对患者麻醉后的恢复及术后早期疼痛的影响关注较少。
CIPN是化疗常见的剂量相关性不良反应,主要发生于化疗方案中包含长春新碱、紫杉醇、铂类化疗药的患者[11]。CIPN通常以触诱发痛或痛觉过敏为主要症状,其可能机制包括线粒体功能状态紊乱、氧化应激反应增加、离子通道发生变化、神经炎症反应、外周神经结构改变对伤害性感受器中Aδ纤维和C纤维造成损害导致异常疼痛和痛觉敏感[12]。以往认为奥沙利铂具有水溶性,不易透过血脑屏障,不会对中枢神经系统造成直接损害。Jacobs等[13]动物实验发现,在外周静脉使用单次剂量奥沙利铂,可以引起其浓度在脑脊液中呈时间依赖性增加,导致急性疼痛的发生。
本研究发现,采用新辅助化疗增加了胃癌根治术患者术后72 h内疼痛强度及镇痛药用量,而与镇痛相关的不良反应没有明显增加,提示术前采用新辅助化疗可能导致胃癌患者术后早期痛觉敏感性增加,但两组患者术后NRS评分均较低,其原因可能是术后使用PCIA泵降低了患者术后整体疼痛强度。接受新辅助化疗患者术后早期疼痛敏感性增加,其机制可能是:(1) 铂类化疗药物主要作用于DNA,并且与DNA形成Pt-DNA化合物,从而使得肿瘤细胞发生凋亡,其作用部位在脊髓背根神经节(DRG),引发细胞核仁形态学改变,最终导致感觉神经元的凋亡[11]。(2) 在奥沙利铂/佐米诱导的神经病理性疼痛大鼠模型的A类神经元和C类纤维中观察到肿胀和空泡变性的线粒体[14]。线粒体代谢异常、活性氧增多、钙超载、凋亡异常介导神经病理性疼痛的发生和发展。(3) 化疗药物是一种伤害性刺激,可作用于神经-免疫-内分泌系统,激活机体应激反应,促进急性疼痛的产生[15]。
本研究发现,新辅助化疗组患者气管导管拔出时间、PACU停留时间、术后住院时间延长。分析其原因可能是化疗药物的使用抑制肝脏生物转化,肝药酶活性下降,对麻醉药物的清除率下降,影响麻醉药的分布容积和蛋白结合率[16],因此术前化疗患者有可能对麻醉药敏感性增加,术前化疗的神经毒性作用亦可能影响患者术后的恢复。另有研究表明,肿瘤患者术前使用奥沙利铂化疗可加重麻醉、手术引起的围术期神经认知损害,导致围术期神经认知障碍(perioperative neurocognitive disorders,PND)发生率增高、住院时间延长[17-18]。在动物模型中发现,注射高剂量铂类药物影响大鼠创面愈合和免疫系统功能,导致大鼠伤口抗拉强度下降,延迟大鼠恢复[19]。化疗药物是全身作用的药物,干扰破坏全身多个系统,特别是免疫系统以及肠道屏障功能,降低机体因麻醉手术产生应激的恢复能力,导致气管导管拔出时间、PACU停留时间及术后住院时间延长。此外,术后疼痛也增加机体术后应激反应,影响患者休息与机能锻炼,延缓术后康复过程,增加患者住院时间。
术后恶心呕吐(PONV)危险因素包括女性患者、非吸烟者、有PONV史或晕动病史、术中或术后使用阿片类药物等。此外,使用化疗药物也增加PONV的发生率,但本研究中两组PONV发生率差异无统计学意义,可能原因是PONV由多种病因学导致,而本研究没有对影响PONV的其他影响因素进行相关性分析。
本研究基于我院肿瘤外科两年的患者资料,在病例分布上较好地符合了本省的实际特征。然而受限于资源及时间的限制,本研究仅从消化肿瘤外科同组医生两年共计320余例胃癌患者中筛选出符合纳入标准的病例共74例患者进行对比。本研究的不足之处:首先,本研究是一个临床回顾性研究,可能存在其他一些未发现的混杂因素,本研究仅观察到新辅助化疗引起胃癌患者术后镇痛药使用次数及疼痛强度增加,但对术前化疗引起术后痛觉敏感性增加的可能机制没有进一步研究。其次,疼痛是患者的主观感受,其强度与性别、年龄及精神状态等多因素有关。两组患者在性别及年龄组成上差异无统计学意义,因此我们认为性别及年龄造成的选择性偏倚可以忽略,但是本研究也未对其他可能的影响因素进行相关性分析。最后,本研究只是一个单中心的回顾性研究,样本量偏少,本课题组后期将进行大样本前瞻性随机对照试验,同时采用不同的干预措施来提供更准确的结果,并对可能机制进行进一步研究。
综上所述,新辅助化疗可增加胃癌患者术后早期疼痛及镇痛药的使用,延长围术期的恢复时间。未来有待进一步就此开展基础和临床研究,阐明可能的机制,以制订有效的干预措施。
