扑朔迷离的心源性休克
2020-03-04吴章民袁方
吴章民,袁方
心源性休克指心脏泵血功能衰竭而引起的休克,它是严重的心律失常及任何心脏病的终末期表现,其核心问题是各种原因引起的心脏排血量下降,以及由此产生的一系列病理生理变化[1]。急性心肌梗死是引起心源性休克最常见的病因,约占所有心源性休克的80%,其他原因包括心肌炎、心肌病、严重心律失常、大块肺栓塞等,明确病因是治疗心源性休克的关键,所以临床医生需将寻找病因放在首位[2]。本例患者从入院后临床表现变化到心源性休克的诊断明确以及后来的病因讨论都经历了不小的波折,但至今病因都还存在疑问。以下将详细介绍该病例的诊治过程。
1 病例
患者女性,54岁,因“中上腹痛1周”于2017-3-31晚上21时左右就诊于我院急诊科,入院前有不洁饮食史,伴有乏力、胸闷、气促等症状。查体:体温:36.5℃,脉搏110次/min,呼吸12 次/min,血压110/70 mmHg(1 mmHg=0.133 kPa),神志清,精神萎靡,心肺未及明显异常,皮肤巩膜无黄染,右中上腹部有压痛,Murphy's征(+),肝区叩击痛(+),余无殊。实验室检查结果详见表1。上腹部CT提示急性胆囊炎伴渗出(图1)。遂患者初诊为“急性胆囊炎”,收入普外科予以胆囊炎相关治疗。

图1 上腹部CT图像(注:箭头所指见胆囊增大伴周围渗出)
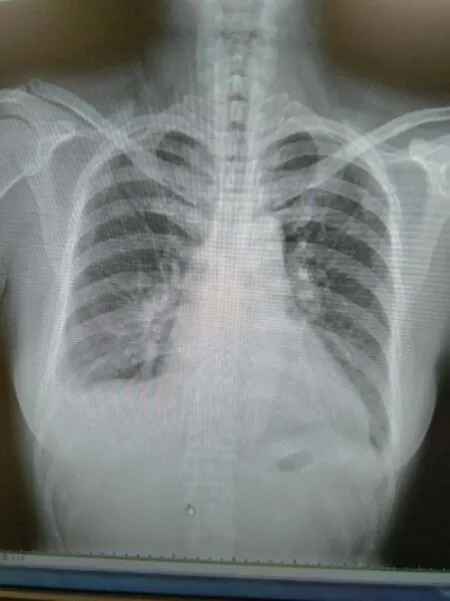
图2 胸部正位图像(注:右侧少量胸腔积液,心脏扩大)

图3 心电图(注:心房扑动,2:1传导,心率150 次/min)
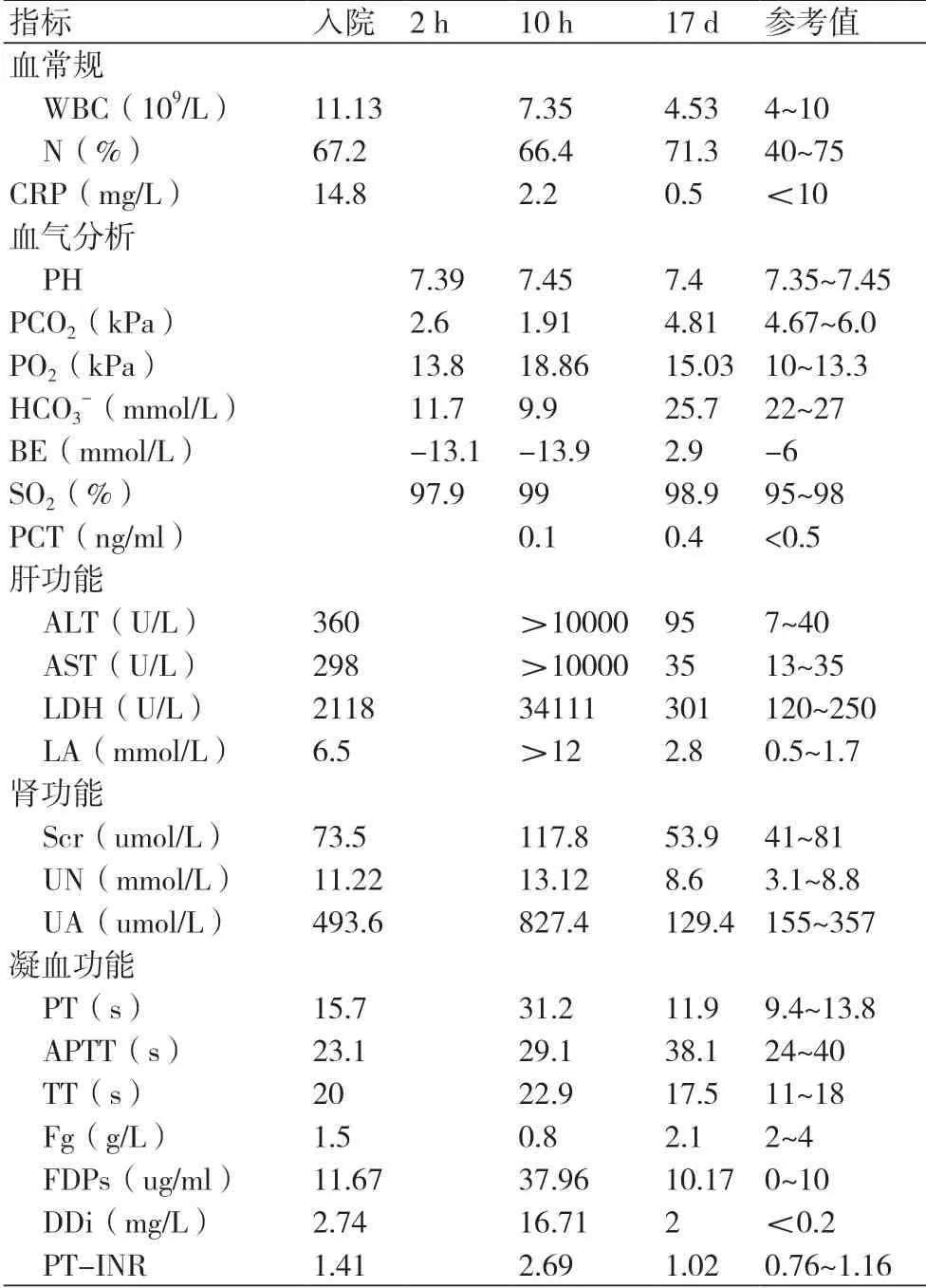
表1 实验室检验结果
患者入院2 h后出现胸闷、气急加重,不能平卧,心肺听诊无明显异常。胸片:右侧少量胸腔积液,心脏扩大(图2);心电图提示心房扑动(2:1传导),心率150 次/min(图3);血压92/54 mmHg;B型钠尿肽1021.2 pg/ml;急查动脉血气分析提示严重酸中毒(表1)。心内科会诊考虑:①心肌炎?心律失常:房扑,心力衰竭(NYHA Ⅳ级)②急性胆囊炎。予以呋塞米利尿、单硝酸异山梨酯扩血管、多巴胺升压、胺碘酮转复心律、西地兰控制心室率等治疗。10 h后,患者肝肾功能急剧恶化,血压持续波动在80/50 mmHg~90/60 mmHg(1 mmHg=0.133kPa)之间。紧急多学科会诊后,鉴于患者严重肝功能衰竭、急性心力衰竭( NYHA Ⅳ级)、急性肾损伤、凝血机制异常等,病情危重,予以转入重症监护室(ICU),调整治疗方案为保肝、护肾、降酶、促肝细胞生长、控制心室率、维生素K1、输血浆改善凝血功能等。
此时,明确患者休克的类型及原因至关重要。该患者无明确出血、烧伤渗液等,排除低血容量性休克;患者无发热,结合感染指标(表1)及腹部CT等结果,不考虑急性胆囊炎导致的感染性休克,无过敏史,排除分布性休克;阻塞性休克、心源性休克不能排除,ICU行急诊床旁超声见左房左室增大,室间隔活动差,左室射血分数(LVEF)20%左右,下腔静脉活动显示血容量尚可(图4)。因此,明确患者休克类型为急性心源性休克,造成多器官功能衰竭。再次调整治疗方案,加用左西孟旦改善心功能,后继以米力农治疗;托拉塞米、托伐普坦利尿;多巴胺、参附升压,心律转复后予以伊伐布雷定控制心室率;磷酸肌酸钠、左卡尼汀、曲美他嗪等营养心肌。第2 d行肺动脉CTA排除肺栓塞(图5);由于患者血压持续<90/60 mmHg,于第5 d行PICCO监测提示低排高阻(表2),予以调整液体入量、继续改善心功能、肝肾功能等治疗。第11 d患者血压平稳后撤除PICCO。第13 d胸部CT:两侧胸腔少量积液(图6);第14 d冠脉CTA:未见明显异常(图7);第17 d复查超声心动图显示LVEF较前显著增加(46%),血常规、血气、凝血、心肌酶、BNP、降钙素无明显异常,肝肾功能基本恢复正常;予以出院。患者治疗过程中肝功能、心肌酶、BNP、LVEF变化(图8~11)。
患者出院后每2~4周在心内科门诊接受规律随访。出院后两周行心脏磁共振(MRI)检查:延迟增强扫描室间隔前部见条索状稍高强化灶,符合心肌炎表现(图12)。出院后1年复查心脏超声显示LVEF完全恢复正常。
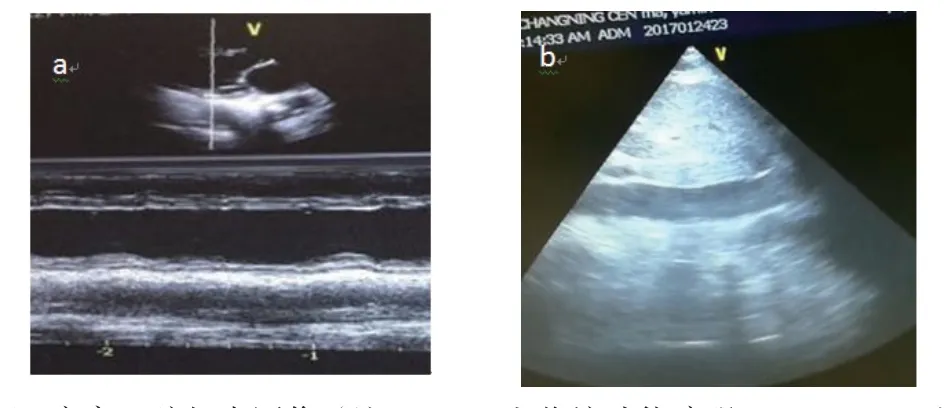
图4 床旁心脏超声图像(注:a双心室收缩功能障碍,LVEF 20%左右;b剑突下切面提示血容量尚可)

图5 肺动脉CTA图像(注:双侧肺动脉充盈良好)
图6 胸部CT图像(注:双侧少量胸腔积液)

图7 冠脉CTA图像(注:各冠脉未见明显异常)
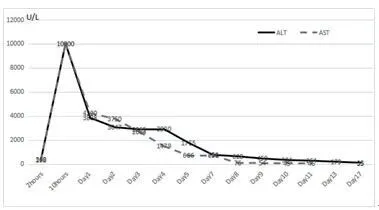
图8 ALT、AST变化图
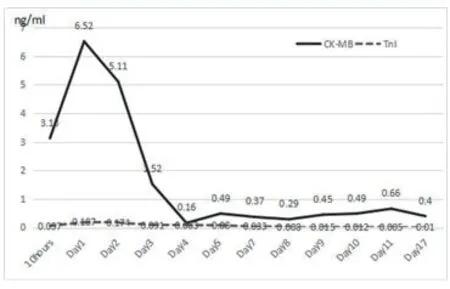
图9 心肌酶变化图
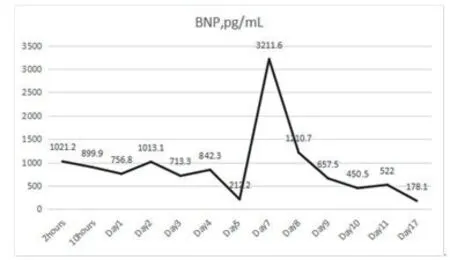
图10 BNP变化图
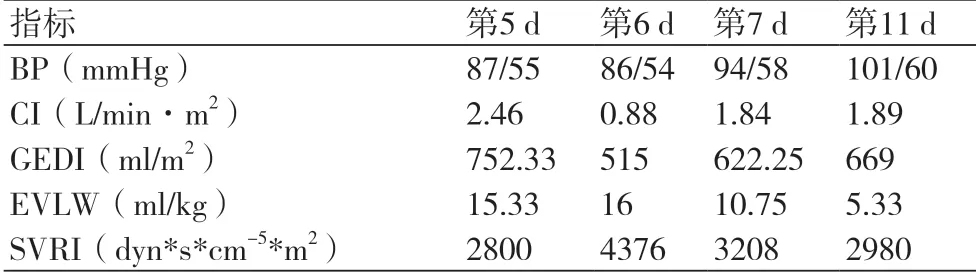
表2 PICCO监测指标

图11 LVEF变化图
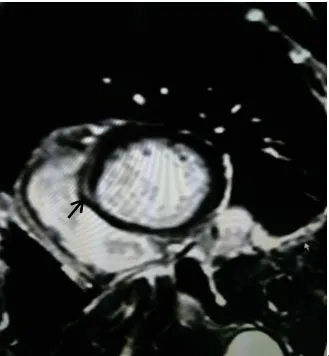
图12 心脏磁共振图像(注:箭头所指见室间隔前部条索状稍高强化灶)
2 讨论
在临床上,尽管在心源性休克的诊断方法和评估预后方面取得了重大进展,但治疗上仍然是一项挑战,有研究显示心源性休克的死亡率在最近十年没有显著下降[3]。心源性休克的诊断和治疗都很复杂,需要深广的知识储备和临床经验。该患者虽然心源性休克、多器官功能损害的诊断已经明确,并治疗成功。但是导致患者心功能不全的具体病因还值得进一步探讨。缺血性心肌病和急性肺栓塞在最关键的时候已经被排除。经过详细的病史询问,该患者在入院前1年有蒽环类药物使用史,两周前有上呼吸道感染史,所以,病毒性心肌炎和药物毒性损伤需予以鉴别。
2.1 病毒性心肌炎?追问病史,患者及家属在入院前有持续咳嗽、流涕等“上呼吸道感染”症状两周,随后出现胸闷、气促症状,并发生快速型心律失常、心功能不全,因此病毒性心肌炎需得考虑。但是血清病毒检测:巨细胞病毒(CMV)IgGⅡ111 (+) U/ml、巨细胞病毒核酸(PCRDNA)小于最低检出限;EB病毒EA IgG 1.71 AU/ml、EB病毒NA IgG 45.67 AU/ml、EB病毒VCA IgG 50.00 AU/ml、EB病毒VCA IgM 0.56 AU/ml、EB病毒核酸(PCR-DNA)小于最低检出限。心肌损伤的标志物在整个疾病过程中没有显著增加(图9)。尽管如此,由2013ESC心肌炎诊治专家共识[4]可知,这些指标正常并不能完全排除心肌炎。心脏MRI有助于诊断,检查结果支持心肌炎的诊断。当然,心肌活检是诊断心肌炎的金标准,但由于其有创性及使用普及受限等原因没有被执行。据此,病毒性心肌炎的可能性很大,但尚不能被充分证明。
2.2 蒽环类化疗药物对心肌的损伤蒽环类药物是细胞毒性疗法的关键组成部分,与其他药物联合治疗包括乳腺癌、肉瘤和淋巴瘤等在内的成人恶性肿瘤[5]。蒽环类药物导致的心脏毒性可分成急性(给药后的几小时或几天内发生)、慢性(在化疗的1年内发生)和迟发性(在化疗后数年发生),其中慢性和迟发性心脏毒性与其累积剂量呈正相关[6]。追问病史,该患者既往有B细胞淋巴瘤病史,病灶已切除,自2016年5月5日至2016年8月20日每21 d进行规律的6个周期标准R-CHOP方案化疗:利妥昔单抗、环磷酰胺、表柔比星、长春新碱和泼尼松。复查未见明显复发征象。其中表柔比星属蒽环类化疗药物,患者化疗后1年内发病,所以由蒽环类药物引起的心脏毒性也存在可能。遗憾的是患者化疗前无心脏病史,未做心功能评估,无法获取既往心脏功能情况与现今对比,也无法行心肌活检对心肌组织病变行定性诊断。因此患者的心源性休克是否由蒽环类药物引起的尚不能下定论。
该病例在2017年5月29日第十届东方心脏病学会议上经过周京敏教授、李新立教授等专家讨论后,认为以上两种原因皆有可能,或者两者之间相互影响最终导致患者发生急性严重的心力衰竭、心源性休克。或许只有心肌活检才能最终进行定性诊断,但是整个过程中该患者的治疗是系统规范进行的。患者出院后良好的配合医生随访、药物调整,经过长达1年多的随访后,复查心超显示心脏收缩功能良好,患者生活质量完全恢复至正常,这是对医生、患者及家属共同坚持、努力的一个完美结局和鼓励!
经此,当遇到休克患者时,在积极稳定生命体征的同时,需快速明确休克的类型和病因,及时调整治疗方案,以提高患者治愈率和预后生活质量。当休克病因存疑时,不要气馁,毕竟在临床上遇到各种原因不明的疾病也实属常见,积极对症处理,按诊治原则一步步进行,临床医生均应谨记:患者的生命永远属于第一位。
