3D打印结合定制钢板内固定技术在治疗复杂胫骨干骨折中的应用*
2020-03-04张方雪禹宝庆敖荣广李得见钱治倪硕仲泽远陈帆成黄晓微黄淦张旭
张方雪 禹宝庆* 敖荣广 李得见 钱治 倪硕 仲泽远 陈帆成 黄晓微 黄淦 张旭
胫骨干骨折是一种多由于如车祸、高处坠落等高能量损伤引起的长骨干骨折,占全身骨折的10%[1],同时骨折常伴有周围组织的严重损伤以及身体其他部位的损伤[2],临床上处理非常棘手[3]。对于简单胫骨干骨折的患者,可使用非手术治疗;而在复杂的胫骨干骨折中,锁定加压钢板和带锁髓内钉是目前常用的两种手术方法[4-5],但髓内钉可能会造成骨折端对位不理想,进而可能会导致骨折端不愈合的情况发生[6],此时医师往往会选择钢板进行固定。但是,由于复杂的胫骨骨折组织破坏严重,造成术者对骨折移位情况判断难度的提高,同时需要通过术中弯折钢板使得钢板能够贴合胫骨骨性结构,不仅延长了手术时间,而且由于反复折弯势必造成钢板的力学性能疲劳,增加断板发生的可能[7]。而如果使用多块钢板进行固定,则会由于局部应力的集中,增加再骨折的风险。
3D打印技术是一种基于计算机模型数据的快速成型技术[8]。临床上,医师一般根据二维图像对患者的病情进行评估并制定手术方案,往往不能精准地把握。而3D 打印技术根据患者CT 三维重建数据,精准地将患者的骨折三维立体形态进行还原,对医师理解病情、制定手术方案以及与患者沟通、解释都具有积极的意义[9-10]。另外,个体化钢板定制来治疗胫骨骨折,可以减少手术时间,增加钢板与骨外形的贴合,降低手术失败的风险[11]。同时,结合个体化钢板定制以及3D打印技术来治疗复杂胫骨骨折的研究目前还尚未见到。因此,本研究运用队列研究分析2014 年1月~6 月于本科接受治疗的23 例胫骨干粉碎性骨折患者的临床资料,根据患者的三维影像数据打印胫骨骨折模型,并定制个体化胫骨钢板用于治疗,取得了满意的疗效,现报告如下。
1 资料与方法
1.1 一般资料
共纳入23 例AO 分型C 型的胫骨骨折病例,分为采用基于3D 打印结合定制钢板治疗(3D 组)与传统锁定钢板治疗(传统组)两组。两组患者的性别、年龄、致伤原因和骨折部位等见表1。3D 组受伤至手术时间为4 ~7 d,平均(4.9±1.0)d;传统组受伤至手术时间为3 ~6 d,平均(4.4±1.0)d。两组患者病例资料经比较差异无统计学意义(>0.05)(见表1)。本研究所有患者签署知情同意书并获上海市浦东医院医学伦理委员会批准(2014-001)。
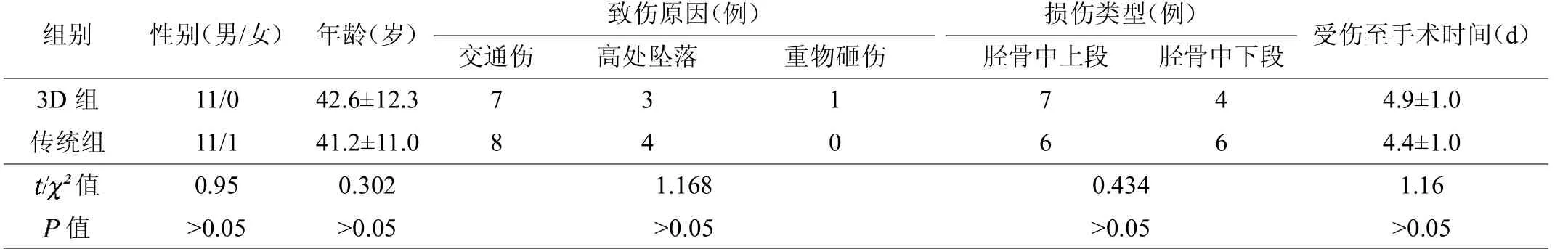
表1 胫骨骨折患者的一般资料比较
1.2 术前处理
患者入院后,根据患者伤情送入ICU 或相关科室。两组患者予以患肢胫骨X 线光片、双侧胫骨全场CT 断层扫描,患肢跟骨牵引。之后完善心电图、胸片、血常规、肝肾功能、电解质、凝血功能检查及血栓筛查等常规检查,待生命体征稳定、患肢肿胀消退后(同时3D 组患者完成定制钢板制作)进行手术。
1.3 术前准备
1.4 手术方法
患者取仰卧位置于可透视手术台上,行全身麻醉后由同一组医师完成手术。常规消毒铺巾后,采用微创接骨板技术[12]于前内侧骨折线两端各取一处,做纵行2 ~3 cm 切口作为手术入路,从上端切口向下端切口分离皮下组织并剥离骨膜后,复位骨折并放置钢板,立即行术中X 线观察钢板摆放位置,调整位置直到钢板摆放位置满意,术中尽可能保护软组织。逐层缝合组织,关闭切口,记录手术时间。术后视伤口情况予以换药,石膏托固定并进行功能锻炼康复。
1.5 术后处理
术后24 h 内预防性给予抗生素,防止感染发生,视切口状况给予换药。术后2 ~3 d 开始患肢膝关节、踝关节主动活动功能锻炼;术后4 周扶双拐下地不负重行走,术后2个月扶双拐部分行走,术后3 个月去拐负重活动。
1.6 观察指标
对两组的手术时间、术中出血量、术中透视次数进行比较。术后1 d 拍摄胫骨X 线片,对患者骨折复位情况进行评估,评估标准采用Matta 复位标准分为解剖复位(<1 mm)、满意复位(1~3mm)及不满意复位(>3mm)。在术后2、4、8、12、16 周及1 年后进行随访,根据骨折愈合时间、Matta 复位标准与Johner-wruhs 评分[13]进行功能评价。
1.7 统计学方法
应用SPSS 17.0 统计软件进行分析,符合正态分布与方差齐性的计量资料采用独立 检验,计数资料比较则采用检验。<0.05 为差异有统计学意义。
2 结果
2.1 术中观察指标
表2 患者术中观察指标比较
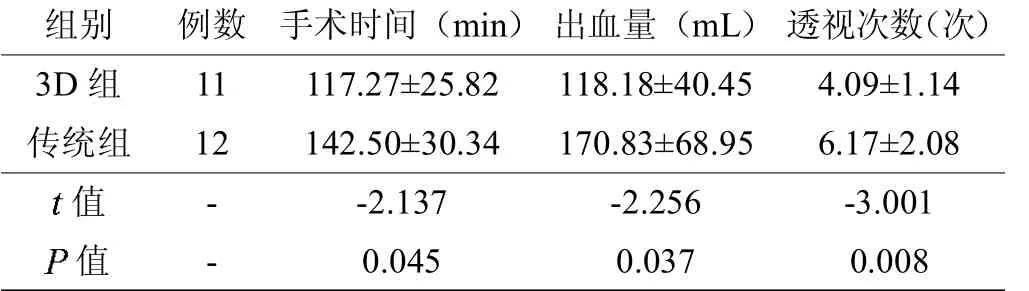
表2 患者术中观察指标比较
2.2 术后观察指标
3D 组术后随访时间为12 ~24 个月,平均(19.9±4.3)个月;传统组术后随访时间为14~26 个月,平均(18.4±4.0)个月。
术后两组患者均愈合,3D 组的骨折愈合时间为(13.18±1.72)周,传统组的骨折愈合时间为(15.41±3.08)周,3D 组的骨折愈合时间短于传统组的患者(=-2.166,=0.044)。根据Matta 复位标准,3D 组解剖复位9 例,满意复位2 例;传统组解剖复位4 例,满意复位8 例,3D 组解剖复位率更高(=5.49,=0.019)。Johner-wruhs 评分方面,3D 组患者的评分9 例优,2 例良;传统组患者的评分6 例优,5 例良,1 例尚可(=2.56,=0.11)。另外在传统组中术后1 周发生1 例术后切口感染,后给予抗生素治疗并隔日更换伤口纱布,3 周后愈合。两组患者术后均未出现断钉、断板或者螺钉松动等其他并发症。
典型病例:患者,男,44 岁,交通伤致右腿胫骨骨折,于伤后第4 d 行3D 打印结合定制钢板内固定治疗(见图1)。

图1 A.术前X 线片示胫骨中段骨折;B.术前利用CT 数据进行患肢三维重建;C.患肢结合健肢三维重建安置模拟钢板;D.打印患肢3D 模型,并将定制的钢板安置在上面进行术前规划;E.术中安置钢板;F、G.术后X 线正侧位片。骨折复位满意,术后恢复良好,Johner-wruhs 评分优
3 讨论
复杂胫骨骨折指胫骨有两处或者两处以上的骨折,多由于如车祸、高处坠落伤等高能量损伤导致,往往伴有较严重的周围组织损伤,治疗难度较大[3]。目前临床上固定胫骨骨折常用的手段包括钢板与髓内钉。然而对于复杂胫骨骨折,髓内钉固定会引起固定不稳、骨折端成角等问题,导致固定失败[14],如此文中病例髓腔封闭,不宜采用髓内钉方式。因此,临床上优先选择钢板作为复杂胫骨骨折的固定方式。但手术难度依然较大,骨块复位不理想或者钢板放置的角度不佳都容易引起钢板应力的集中,导致内固定的断裂。
3.1 3D 打印结合定制钢板在临床上的优势
3D打印技术作为一种极具前景的快速个体化成型技术,在医疗领域得到了广泛的应用[15]。在3D 打印出来的等比例骨折模型指导下分析病情,制定手术方案,相比较于X 线片与CT 平扫等常规手段,更具有准确性。同时配合3D 模型向患者介绍病情与手术也更容易使患者理解[16-17]。以往的3D 打印技术治疗骨折的研究中,有学者在3D 模型上对传统钢板进行塑形[18],这依旧避免不了因反复折弯引起的钢板强度降低,增加断裂的风险。对于这种困境,本研究团队采用3D 打印技术结合定制钢板来解决这个问题。通过定制患者个体化的钢板,并且在术前与患者患肢3D 打印的模型相对照,以获得更好的固定效果[19]。
3.2 3D 打印技术结合定制钢板在临床上的适应证
目前,3D 打印技术在临床上处于科研阶段,尚未大规模的应用,主要用于临床上患者复杂类型骨折的术前手术模拟,适合于老年患者以及恢复能力不佳的患者。
3.3 3D 打印技术结合定制钢板的操作要点
笔者根据几例手术操作的经验得出,运用定制钢板固定应注意:定制钢板应充分比照患者健侧与患侧两侧的3D打印模型,充分了解固定位置与角度;完成术前模拟后应将定制钢板充分灭菌,避免医源性感染;若损伤发生在胫骨中下1/3 处,滋养动脉容易受损,术中应尽可能保护骨膜。
根据病例术中采集的数据进行比较分析,相较于传统组,3D 组患者的手术时间、术中出血量以及术中透视次数均减少。笔者认为,由于3D 组的钢板是根据患者个体化定制,而且在术前医师在根据患者CT数据打印出来真实的3D模型上进行过模拟固定,准备更充分,降低了术中固定的难度,也避免了反复多次折弯钢板来达到与患者骨形态贴合。这减少了术中透视次数,减少了手术的时间,也减少因折弯引起的材料强度疲劳。
术后观察指标方面,3D 组同样表现出优势。3D 组患者的骨折愈合时间比传统组患者短,根据Matta 复位标准,3D组达到解剖复位的比例也更高。笔者认为可能是由于3D 组在手术期间制定更加周密的手术方案,手术用时短,组织破坏也比传统组少,因此愈合更快;另一方面,3D 组的钢板与患者的骨骼形态贴合程度更高,不仅获得了更多的解剖复位,同时也更有利于骨折端骨痂的形成,促进骨折的愈合。Johner-wruhs 评分方面,3D 组的优良率更高,这可能与定制的钢板经过个性化设计,更接近患者个体情况,因此畸形的发生率小而活动恢复得好。
不良事件发生的情况中,传统组发生了1 例表面切口的术后感染,这与传统组手术过程中伤口开放时间过长有关,另一方面,钢板与骨骼形态贴合不好也可能导致消毒死腔的形成,甚至造成骨髓炎等严重感染(在本研究病例中未发生)。其他断钉、断板或螺丝松动等并发症也未在本病例中发生,但是传统组中的钢板经过更多的折弯,会增加内固定发生断裂,造成固定失败的可能。
总而言之,基于3D 打印结合定制钢板内固定技术相比于传统的固定方式更加精准,在术中利于医师完成手术,形状更加贴合患者的胫骨,缩短手术时间,降低术中出血量,减少了切口感染的可能,获得更好的手术效果。在手术过程中,若骨折部位无明显的解剖标志,3D 打印的模型还可起辅助复位的作用,起到模板的参考作用。但需要格外注意的是,在实际手术过程中,有时需要根据手术切口、周围重要的神经、血管等组织对之前模拟的手术方案进行适当修正,尽量减少损伤软组织的情况发生,尤其避免损伤周围的重要血管、神经。
当然,本研究依然存在不足之处。一方面,需要更大样本量数据的研究对本研究所取得的结论进行确认。另一方面,由于个性化定制尚处于小规模应用阶段,未达到临床规模化使用的要求,因此未有相关生物力学的研究,而且制作周期较长,平均需要2 ~3 d,同时由于相关费用不能纳入医保范围,相对会增加患者的负担。
