翼点入路经侧裂血肿清除术联合去骨瓣减压术治疗高血压脑出血
2020-03-03周朝阳仓艳燕
周朝阳,仓艳燕
(1.新郑市人民医院神经外科; 2.新郑市第二人民医院内二科,郑州 450000)
高血压脑出血主要是指高血压引起颅内出血的常见疾病,病死率高达30%~50%[1],现阶段手术是其治疗的主要手段。小骨窗微创术因具有切口小,对血管及神经的损伤相对较小的特点成为治疗高血压脑出血的主要术式,但其手术视野较为局限,尤其是探查脑部深处后,因无法准确定位出血部位,难以实施精准止血,进而引起血肿残留,导致血肿清除率低[2]。翼点入路经侧裂血肿清除术联合去骨瓣减压术是通过解剖外侧裂为手术入路,扩大颅内容量的手术方式,用于高血压脑出血患者中或许可通过扩大颅内容量而降低颅内压。基于此,本研究探讨翼点入路经侧裂血肿清除术联合去骨瓣减压术治疗高血压脑出血患者的效果。
1 资料与方法
1.1 一般资料
经患者家属同意且经医院伦理委员会批准,将新郑市人民医院2018年9月至2019年9月收治的105例高血压脑出血患者,按照手术方式分为对照组52例和观察组53例。对照组男28例,女24例,年龄40~60(53.36±2.20)岁;脑出血量(35.23±10.05)mL;颞叶8例,基底节区30例,顶枕叶10例,其他4例。观察组男32例,女21例,年龄40~62(53.48±2.27)岁;脑出血量(35.44±10.08)mL;颞叶7例,基底节区32例,顶枕叶9例,其他5例。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
纳入标准:1)符合《中国脑出血诊治指南(2014)》[3]中关于高血压脑出血的诊断标准且经头颅CT确诊;2)合并明确高血压病史且未经药物治疗;3)脑出血量20~50 mL;4)发病至入院时间24 h以内;5)手术指征明确。排除标准:1)非高血压引起的脑出血;2)合并自发性颅内出血;3)合并颅内感染等全身性感染;4)脱落病例。
1.2 治疗方法
2组患者术后均予以常规抗感染、止血、降低颅内压治疗,纠正水电解质代谢紊乱及酸碱失衡,并予以足够神经营养等对症支持治疗。
对照组予以骨窗微创术:常规全身麻醉后,经CT确定血肿距皮质最浅处,在头皮处做一大小约5 cm 左右切口,切开全层头皮用乳突撑开器经切口皮层撑起,开颅,用电钻在头颅做3 cm×3 cm骨窗,以“十”字切开硬脑膜,牵开皮质后用吸引器吸除血肿腔血凝块,用双极电凝对渗血点止血,术中采用硝酸甘油控制血压,术后用引流管引流血肿腔,缝合切口,结束手术。
观察组予以翼点入路经侧裂血肿清除术联合去骨瓣减压术:常规全身麻醉后,手术入路为血肿同侧翼点,利用电钻开6 cm×8 cm骨窗,解剖外侧裂,术中持续引流脑脊液,在外侧裂血管上附薄棉片,充分暴露岛叶后将皮质切开1 cm左右,用吸引器缓慢吸出凝血块,用明胶海绵保护血肿壁的同时采用双极电凝对渗血点止血,硝酸甘油控制血压,术后引流管引流血肿腔,缝合切口和硬膜,结束手术。
1.3 观察指标
1)手术效果:观察手术时间、出血量和血肿清除率。血肿清除率=术前血肿体积-术后残留血肿体积。
2)颅内压:术前、术后1 d、术后3 d采用腰椎穿刺测压测量颅内压变化。
3)神经功能:手术前后采用格拉斯哥转归量表(GOS)(总分5分,得分越高神经功能越好)、美国国立卫生研究院卒中量表(NIHSS)(总分45分,得分越高神经功能越差)、Barthel(BI)指数(总分100分,得分越高神经功能越好)评价神经功能。
4)术后血肿再发率:术后随访3个月,采用头部CT复查,查看血肿再发情况。
1.4 统计学方法
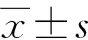
2 结果
2.1 手术效果
2组手术时间、出血量对比差异无统计学意义(P>0.05),但观察组血肿清除率较对照组高(P<0.05),见表1。
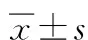
表1 2组手术效果对比
2.2 颅内压
观察组术后1、3 d颅内压水平较对照组低(P<0.05),见表2。
2.3 神经功能
观察组术后GOS及BI评分较对照组高,NIHSS评分较对照组低(P<0.05),见表3。
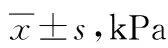
表2 2组颅内压对比
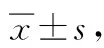
表3 2组神经功能对比 分
2.4 术后血肿再发率
观察组出现1例血肿再发,再发率为1.89%;对照组出现6例血肿再发,再发率为11.54%,2组比较差异有统计学意义(χ2=3.930,P<0.05)。
3 讨论
脑出血是高血压常见并发症,因机体长期处于血液高压状态,脑动脉血流循环出现障碍,进而诱发突发脑部出血发生,损伤局部神经细胞,加重周围脑组织压迫,对患者神经功能造成严重影响[4]。小骨窗微创术治疗因创伤相对较小,对血管及神经的损伤相对较小的特点成为以往临床较为常用的手术方式。但因其手术视野相对较小,对周围血肿去除效果有限,易增加术后血肿再发风险,为此,转变手术方式成为当前研究的重点。
翼点入路经侧裂血肿清除术联合去骨瓣减压术是将翼点作为手术入路,不直接从脑皮层进入,而是通过解剖外侧裂,借助脑组织间的自然间隙达到局部病变部位,保护脑穿支血管,实现微创目的;同时不作皮层切口,进而缩短了切口与血肿腔之间的有效距离,减少了手术对脑组织的损伤,提高血肿清除率。另外,去骨瓣减压术可促进水肿的脑组织向外侧膨胀,减轻水肿对脑室、中脑等部位产生的持续性压迫,进而使颅内压降低,促进侧支血管开放,增加脑血管灌注,进而改善神经功能。
本研究中,2组手术时间、出血量对比差异无统计学意义,但观察组血肿清除率较对照组高,说明翼点入路经侧裂血肿清除联合去骨瓣减压术在不增加手术时间和出血量的情况下可提高血肿清除率。这可能是因为:该术式手术视野相对较大,能在直视条件下全方位清除血肿;不需要作皮层切口,经脑组织间的自然间隙达到局部病变部位,进而不会增加手术时间和出血量。术后随访3个月,观察组血肿再发率较对照组低,说明翼点入路经侧裂血肿清除联合去骨瓣减压术可降低术后血肿再发风险,与唐韬等[5]的研究结果相符,可能是因为该术式手术视野较大,能够观察到血肿腔的每个角落,可精确地清除血肿,减少积血残留,进而降低术后血肿再发率。
高血压脑出血患者多合并不同程度的脑水肿,而持续出现的脑水肿容易使颅内容积代偿能力进一步受到限制[6]。此时,脑血管自动调节能力将逐渐呈下降趋势,进而导致颅内压升高[7]。因此,改善患者颅内压水平是关键。本研究中,观察组术后1、3 d颅内压水平较对照组低,说明翼点入路经侧裂血肿清除联合去骨瓣减压术可改善颅内压水平。在清除血肿过程中,去骨瓣减压术可扩大颅内容量,促进水肿的脑组织向外侧膨胀,减轻水肿部位对脑室、中脑等部位产生的持续性压迫,进而使颅内压降低。
神经功能恢复情况是高血压脑出血患者术后关注重点之一[8],GOS、BI指数以及NIHSS评分均为临床用于评价患者神经功能的量表。本研究中,观察组术后GOS及BI评分较对照组高,NIHSS评分较对照组低,说明翼点入路经侧裂血肿清除术联合去骨瓣减压术可改善高血压脑出血患者的神经功能。翼点入路经侧裂血肿清除术通过解剖外侧裂为手术入路,借助脑组织间的自然间隙达到局部病变部位,能更大程度地保护脑穿支血管,降低手术创伤导致的血脑屏障损害,同时不作皮层切口,缩短切口与血肿腔的间距,最大限度维持脑组织内环境稳定,从而改善神经功能。另外,去骨瓣减压术能通过降低颅内压促进侧支血管开放,进而增加脑血管灌注,改善神经功能。
综上,翼点入路经侧裂血肿清除术联合去骨瓣减压术可通过有效清除高血压脑出血患者脑血肿,降低颅内压,改善神经功能及降低术后血肿再发率。
