视神经血管母细胞瘤1例影像诊断及文献复习
2020-02-25岳光红袁月清韩雪立
岳光红,刘 东,宋 涵,袁月清,韩雪立
(吉林大学第二医院 放射线科,吉林 长春130041)
视神经血管母细胞瘤,又称视神经血管网状细胞瘤,目前对视神经血管母细胞瘤起源争论还很大,考虑为软脑膜血管发生或来源于视神经组织的一种良性肿瘤,在临床上极为罕见,并且该病在临床上并没有给予足够重视。笔者收集1例经病理证实为眶尖部视神经血管母细胞瘤病例,结合国内外文献对其影像表现及临床特点进行回顾性分析,提高对该肿瘤的认识。
1 临床资料
患者女,51岁,左眼视力进行性下降半年,后视力几乎消失,出现头痛、头晕就诊。既往糖尿病病史10年,高血压病史10年,最高血压180/110 mmHg,心脏病病史6年,否认肝炎、结核,否认过敏、外伤及手术史;否认家族遗传病史。眼部检查:右眼视力正常1.0,左眼视力0.01矫正不应;右眼乳头正常,左眼视盘边界欠清。眼球突出度:右眼13 mm,左眼16 mm,眶距97 mm。视觉诱发电位(VEP)检查:右眼VEP未见异常,左眼VEP潜伏期正常,振幅降低;右眼视野未见明显异常,左眼仅存鼻下方视野;双眼未见复试现象。全身行CT检查,未见异常病灶。
CT检查:采用SIEMENS 16层螺旋CT扫描机。扫描条件:管电压120 kV,管电流67 mA,层厚1.0 mm,窗宽4000,窗位60;扫描方式:患者仰卧位,双眼平视前方,以听眦线为扫描基线,采集横断位图;重建方法:采集的数据经图像存储和传输系统(PACS)传至SUN图像后处理工作站,进行MPR或VR重建。MRI检查:采用GE MEDICAL SYSTEMS DISCOVERY MR750 3.0T磁共振成像系统,行常规矢、冠、轴位平扫及增强扫描,对比剂采用钆喷酸双葡甲胺,静脉注射;平扫层厚4.0 mm,增强扫描层厚3.0 mm。
本例CT扫描显示:左眼视神经管明显扩大,左眼视神经眶内段、管内段增粗,见类椭圆形软组织密度影,其长轴与视神经平行,大小约18 mm×11 mm×10 mm,CT值约31-54 HU,密度尚均匀,边界清楚,左侧眼球略向前突出,骨窗显示周围骨质未见破坏征象。MRI扫描显示,左眼视神经眶内段、管内段增粗,呈稍长T1稍长T2不均匀信号,压脂相病灶前方呈类圆形明显不均匀高信号,后方呈稍高信号,病灶沿视神经生长(其长轴与视神经平行),增强扫描病灶前部呈明显强化,后部无明显强化,边界清楚,如图1所示。
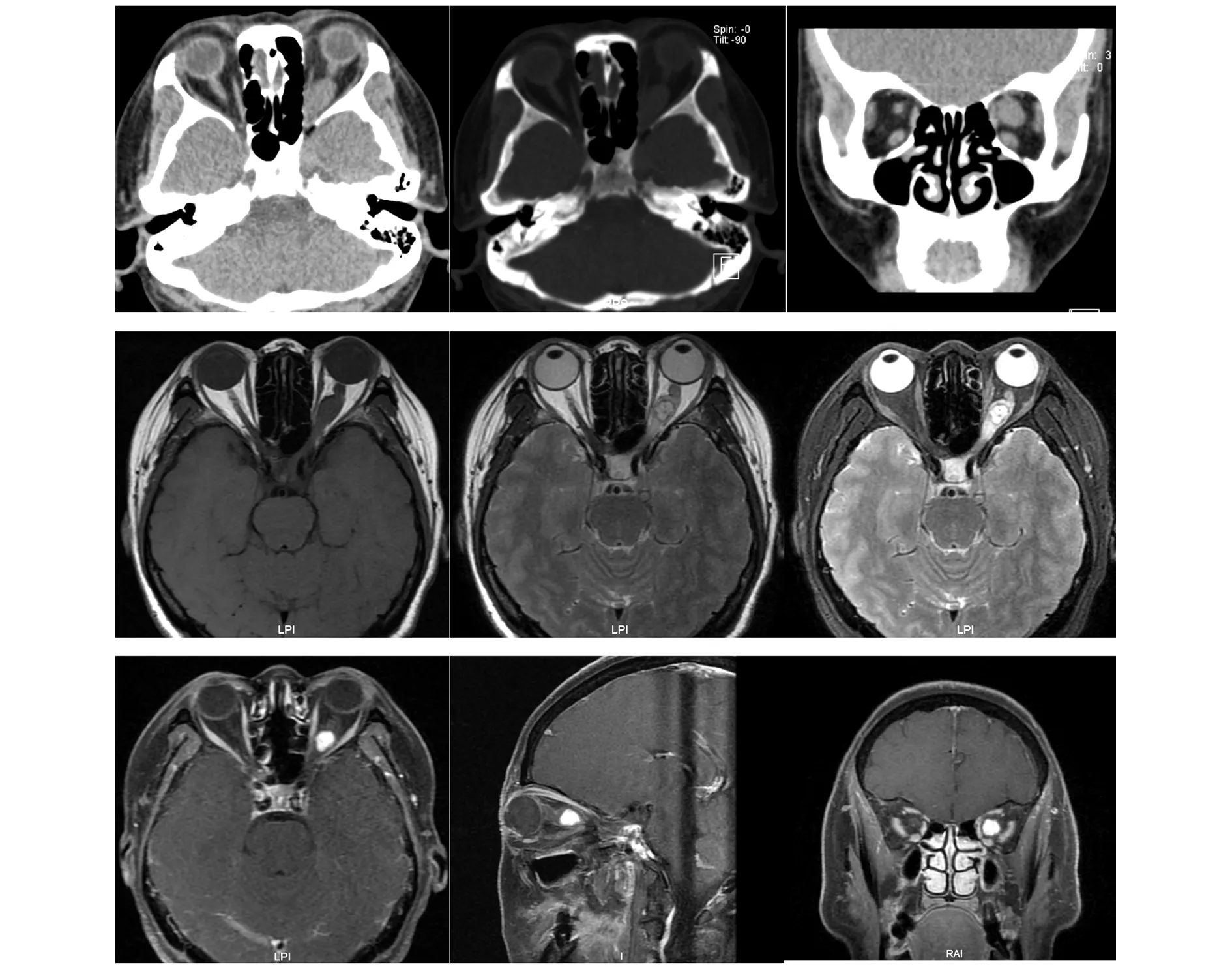
图1 视神经血管母细胞瘤CT、MRI表现
免疫组化染色结果:PR(-),CD34(+),CD31(+)、CK(AE/AE3)(-)、Ki67(阳性率5%),GFAP(-),S-100(-)、CD56(+)、EMA(-)、α-inhibit(灶+)、D2-40(-)。
病理:结合免疫组化染色结果支持血管母细胞瘤。
文献显示[1,2],肿瘤位于视神经中央,边缘无包膜,但与周围组织分界清楚,其内由肿瘤细胞及大量扩张的不同发育阶段的毛细血管构成,血管壁由内皮细胞构成。
2 讨论
原发于中枢神经系统肿瘤,以胶质瘤最多见,约占40%,血管母细胞瘤较少见,约占1%-2%,主要位于后颅窝,90%发生在小脑、延髓、脊髓[3]。Conway J[4]等学者对40例中枢神经系统血管母细胞瘤研究显示,约38%血管母细胞瘤患者合并有Von Hippel-Lindau综合征。Von Hippel-Lindau综合征(中枢神经系统血管瘤综合征)简称VHL综合征,由Von Hippel于1895年首先报道了家族性视网膜血管瘤病,此后1926年Lindau又报道了家族性视网膜血管瘤同时伴小脑和腹腔脏器病变的病例,因而被称为Von Hippel-Lindau综合征。 VHL综合征[5]是由于第3号常染色体短臂3p25.5抑癌基因突变或缺失所致,该病发病率约 1/53000-1/31000, 男女发病率无差异,中青年好发,发病概率依次为中枢神经系统血管母细胞瘤、视网膜血管母细胞瘤、胰腺囊肿、肾囊肿、肾细胞癌、胰腺神经内分泌肿瘤、胰腺浆液性囊腺瘤、嗜铬细胞瘤、附睾乳头状囊腺瘤等,视网膜血管母细胞瘤较常见,但发生在视神经的血管母细胞瘤极其罕见,至今国内外只报道19例(20例),其中4(5)例由中国报道。1930 年Verga首先报道了视神经血管母细胞瘤[6], 2004年中国学者田继辉[1]首次报道1例眶尖部视神经血管母细胞瘤。笔者统计国内外报道的20例病例中(包括本例),女10例,男10例,年龄15-57岁,有11例合并VHL综合征[7],5例单侧发病(包括本例),目前只有1例患者双侧发病[1]。20例患者中,肿瘤可发生于视神经任何部位,本例发生于视神经眶内段、管内段。
因MR对软组织显示较好,目前是显示视神经病变主要术前检查方法。但视神经血管母细胞瘤影像表现至今文献描述较少,笔者总结文献,视神经血管母细胞瘤可以发生在视神经任何部位,18例呈实性肿瘤,1例表现为囊性并伴有瘤结节,本例呈实性肿瘤。视神经血管母细胞瘤CT上多呈软组织密度影,较少累及周围组织及少见骨质破坏;MRI平扫呈等T1等T2或稍长T1稍长T2信号,增强扫描肿瘤实性部分呈明显强化。本例CT表现为左眼视神经眶内段、管内段软组织密度影,MRI平扫呈稍长T1稍长T2不均匀信号,增强扫描呈不均匀明显强化,边界清楚。视神经血管母细胞瘤需要与视神经鞘脑膜瘤及视神经胶质瘤鉴别。
视神经鞘脑膜瘤是视神经鞘最常见的肿瘤,占原发性视神经瘤的1/3,原发性视神经鞘脑膜瘤好发于眶周围硬脑膜内蛛网膜细胞,在视神经周围硬膜下和蛛网膜下腔沿着抵抗力弱的血管和脑膜传播,肿瘤介于神经和硬膜外血管之间[8]。肿瘤所在区视神经脑膜增厚,CT呈软组织密度影,部分内见斑片状钙化,表明肿瘤在生长,肿瘤周围骨质无硬化或破坏征象;在MRI上,T1WI呈稍低信号,T2WI呈等或稍高信号,增强扫描呈中到明显均匀强化(有钙化则强化不均匀),病灶包绕视神经,典型表现为增强扫描呈“双轨征”征象[9],即中央视神经不强化,周围肿瘤强化。
视神经胶质瘤多发生于儿童,20岁以下多见,可单侧发病,也可双侧发病。CT上病灶呈软组织密度影,视神经增粗,冠状位骨窗常见视神经管扩大,病灶内可见囊变、钙化,累及视交叉时呈“哑铃状”。MRI上,T1WI呈低信号,T2WI呈高信号,增强扫描多呈轻度到中度强化,少数明显强化或不强化,无“双轨征”表现[10,11]。
笔者统计文献报道,视神经血管母细胞瘤19例报道中,16例采取手术切除肿瘤,3例由尸检发现。本例报道也采取手术切除肿瘤及术后定期复查。因此,到目前为止,手术是治疗该病的有效方法,术前最重要的诊断方法无非是影像学检查,而MRI是诊断视神经血管母细胞瘤最敏感的影像学技术,增强扫描呈明显强化时,考虑到视神经血管母细胞瘤的可能性。并且此类患者多合并VHL综合征,所以要重视全身检查。同时为了观察视神经血管母细胞瘤的复发及其他部位血管母细胞瘤的发生,应该进行术后长期随访。
