女性分化型甲状腺癌患者超声特点及危险因素分析
2020-02-22李伟袁宁赵心
李伟 袁宁 赵心


[摘要] 目的 對甲状腺结节病理特征及与超声特点进行相关性分析,探讨女性分化型甲状腺癌超声特点及相关危险因素。 方法 回顾性选取北京大学国际医院2014年12月~2018年4月因甲状腺结节行病理检查的287例患者资料,分析不同性质结节的临床、病理特征及超声特点。 结果 287例患者(男81例,女206例)中,病理诊断恶性病变者144例(50.17%),甲状腺乳头状癌132 例,滤泡状癌9例,髓样癌3例。超声影像特点:低回声结节比例, 恶性(69.44% )高于良性(22.38%)(P<0.05);实性结节比例,恶性(83.33%)高于良性(17.48%)(P<0.05);结节内血流丰富程度比例,恶性(73.61%)高于良性(42.66%)(P<0.05);结节形态不规则比例,恶性(68.75%)高于良性(19.58%);结节纵横比>1 的比例,恶性(77.08%)高于良性(9.09%)(P<0.05)。甲状腺球蛋白抗体(Thyroglobulin antibody,TgAb)阳性率恶性结节中高于良性结节。Logistic回归模型结果显示,女性发生恶性病变的风险是男性6倍(OR:6.549,95%CI:1.313~32.658,P<0.05)。结节低回声(OR:0.034,95%CI:1.148~32.607,P<0.05)及TgAb阳性(OR:4.062,95%CI:1.021~16.160,P<0.05)为女性分化型甲状腺癌危险因素。而结节低回声(OR:0.119,95%CI:0.006~2.495,P>0.05)及TgAb阳性(OR:0.097,95%CI:0.004~2.206,P>0.05)与男性分化型甲状腺癌的发生无明显相关。 结论 女性甲状腺结节恶变风险较男性更高。重点监测低回声结节及TgAb水平有助于女性分化型甲状腺癌的诊断及评估。
[关键词] 甲状腺;结节;超声;病理;分化型甲状腺癌
[中图分类号] R581.9 [文献标识码] B [文章编号] 1673-9701(2020)32-0064-04
[Abstract] Objective To analyze the correlation between pathological features and ultrasound features of thyroid nodules, and to investigate the ultrasound features and related risk factors of female patients with differentiated thyroid cancer. Methods The data of 287 patients with thyroid nodules admitted to Peking University International Hospital and treated with pathological examination from December 2014 to April 2018 were retrospectively selected, and the clinical, pathological traits and ultrasound features of different nodules were analyzed. Results Among 287 patients (81 males and 206 females),144 cases(50.17%) were diagnosed as malignant lesions by pathology,in which 132 cases of papillary thyroid cancer,9 cases of follicular cancer and 3 cases of medullary cancer were included.In terms of ultrasound features, the proportion of hypoechoic nodules in malignant was 69.44%, which was higher than 22.38% in benign(P<0.05).The proportion of solid nodules in malignant was 83.33%, which was higher than 17.48% in benign(P<0.05). The proportion of blood flow richness in nodules in malignant was 73.61%,which was higher than 42.66% in benign(P<0.05). The proportion of irregular nodules in malignant was 68.75%, which was higher than 19.58% in benign. The proportion of nodule aspect ratio greater >1 in malignant was 77.08%, which was higher than 9.09% in benign(P<0.05). The positive rate of thyroglobulin antibody(TgAb) in malignant nodules was higher than that in benign nodules. Logistic regression model showed that the risk of malignant lesions in women was 6 times higher than that in men(OR: 6.549, 95%CI: 1.313-32.658, P<0.05). Low echo of nodules(OR: 0.034, 95%CI: 1.148-32.607, P<0.05) and positive TgAb(OR: 4.062, 95%CI: 1.021-16.160, P<0.05) were the risk factors of differentiated thyroid cancer in women. However, hypoechoic nodules(OR: 0.119, 95%CI: 0.006-2.495, P>0.05) and TgAb positive nodules(OR 0.097, 95%CI 0.004-2.206, P>0.05) were not significantly related to the occurrence of male differentiated thyroid cancer. Conclusion The risk of malignant transformation of thyroid nodules in women is higher than that in men. Monitoring hypoechoic nodules and TgAb levels is helpful to the diagnosis and evaluation of differentiated thyroid cancer in women.
[Key words] Thyroid gland; Nodules; Ultrasound; Pathology; Differentiated thyroid cancer
近30年来由于医学影像学发展,甲状腺疾病诊断率明显提高。据报道,健康人群体检中甲状腺结节检出率高达50%~60%[1]。甲状腺结节由于性质及临床表现不同其治疗方式各异,导致住院时间、医疗费用、生存质量及预后等方面相差明显。因此,准确判定甲状腺结节性质及手术指征和手术时机的把握对临床治疗至关重要。本文通过回顾性分析我院287例甲状腺结节病理及临床检验、超声检查等资料,比较不同性质结节的超声特点及甲状腺功能水平,分析分化型甲状腺癌的危险因素,为甲状腺结节的定性诊断提供临床依据,现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取2014年12月~2018年4月于我院287例甲状腺结节患者的临床病理资料进行分析,其中男81例,女206例,男平均年龄45.36岁,女平均年龄46.10岁。纳入标准:(1)明确诊断为甲状腺结节,甲状腺结节良恶性鉴别诊断符合《甲状腺癌诊疗规范(2018年版)》[2];(2)甲状腺结节取得组织病理学报告;(3)甲状腺功能及超声检查资料完整。排除标准:(1)标本不明显或者病理诊断不明确[3];(2)临床病理学资料不完整。
1.2 方法
287例患者均于我院超声科行甲状腺超声检查及甲状腺功能指标检查,包括游离甲状腺素(Free thyroxine,FT4)、游离三碘甲状腺原氨酸(Free Triiodothyronine,FT3)、促甲状腺素(Thyroid-stimulating hormone,TSH)、甲状腺球蛋白抗体(Thyroglobulin Antibody,TgAb)及甲状腺过氧化物酶抗体(Thyroid peroxidase antibody,TPOAb),以上检验指标在北京大学国际医院检验科完成,采用电化学发光法测定,检测仪器型号为COBAS 8000(罗氏,日本)。所有患者均行甲状腺结节病理检查,依据病理结果将287例患者分为良性组(143例)和恶性组(144例),恶性组病理类型中,141例为甲状腺分化型甲状腺癌,3例为甲状腺髓样癌,对各组病例资料进行对比分析。
1.3 统计学方法
使用SPSS19.0软件进行数据处理,符合正态分布的计量资料采用(x±s)表示,两组间比较采用t检验。计数资料以[n(%)]表示,组间比较采用χ2检验。采用逐步Logistic回归进行多变量分析,以病理结果是否恶性为因变量(1为恶性,0为良性),以年龄、性别、以及结节回声、形态、边界、血流信号、是否钙化、纵横比、TgAb等为自变量,建立多因素Logistic回归模型,分析甲状腺恶性结节的危险因素。分别在女性及男性分化型甲状腺癌患者中,以病理结果是否恶性为因变量(1为恶性,0为良性),以年龄,结节回声、形态、边界、血流信号、是否钙化、纵横比、TgAb等为自变量,建立多因素Logistic回归模型,分析不同性别分化型甲状腺癌的危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 不同性别两组患者一般资料及病理分型比较
在287例患者中良性143例,恶性144例。其中恶性结节男34例,女110例,以乳头状癌为主(91.67%)。见表1。
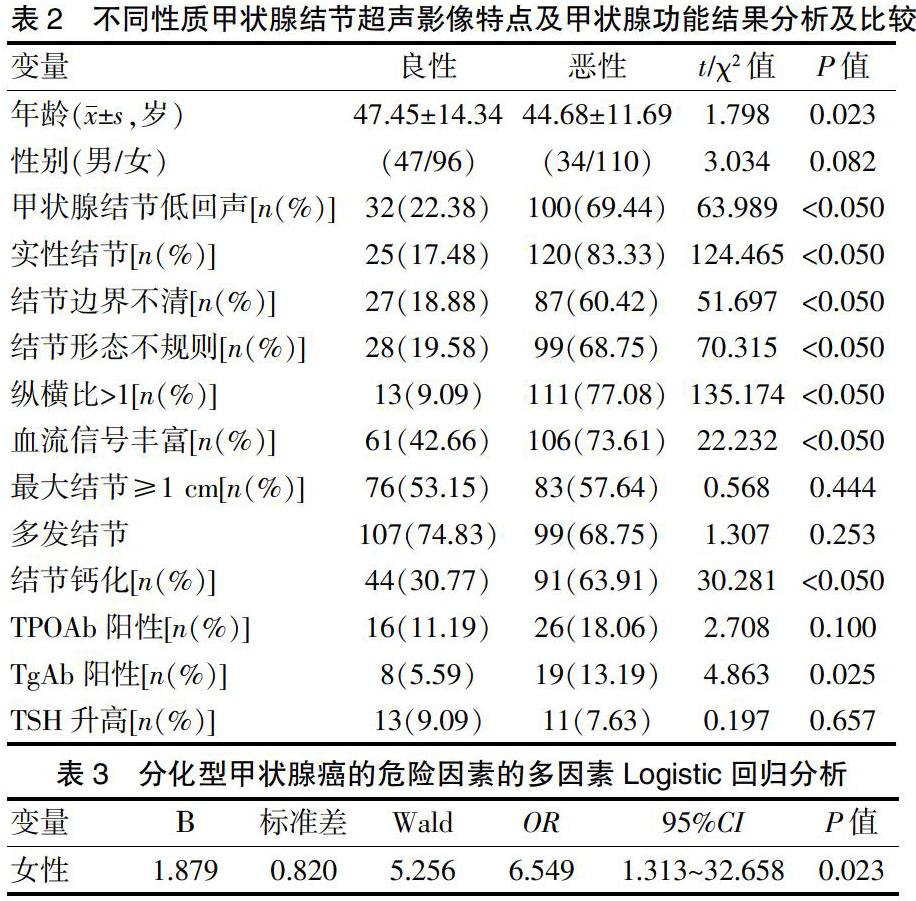
2.2 不同性质甲状腺结节超声影像特点及甲状腺功能结果分析及比较
287例患者超声影像特点中,恶性结节呈现低回声比例(69.44%)明显高于良性结节呈现低回声比例(22.38%)(P<0.05);恶性结节实性结节比例(83.33%)明显高于良性结节实性结节比例(17.48%)(P<0.05);恶性结节内血流丰富程度比例(73.61%)高于良性结节内血流丰富程度比例(42.66%)(P<0.05);恶性结节形态不规则比例(68.75%)高于良性结节形态不规则比例(19.58%);恶性结节纵横比大于1的比例(77.08%)高于良性结节纵横比大于1的比例(9.09%)(P<0.05)。见表2。
2.3 分化型甲状腺癌危险因素的多因素Logistic回归分析
以病理结果是否恶性为因变量(1为恶性,0为良性),以年龄、性别、结节回声、形态、边界、血流信号、是否钙化、纵横比、TgAb等为自变量,代入多因素Logistic回归模型。结果显示,女性甲状腺结节发生恶性病变的风险是男性6倍(OR:6.549,95%CI:1.313~32.658,P<0.05)。见表3。
2.4 女性分化型甲状腺癌的危险因素分析
在女性分化型甲状腺癌患者中,以病理结果是否恶性为因变量(1为恶性,0为良性),以年龄、结节回声、形态、边界、血流信号、是否钙化、纵横比、TgAb等为自变量,代入多因素Logistic回归模型。结果显示,结节低回声(OR:0.034,95%CI:1.148~32.607,P<0.05)及TgAb陽性(OR:4.062,95%CI:1.021~16.160,P<0.05)为女性分化型甲状腺癌危险因素(表4)。而在男性患者中低回声(OR:0.119,95%CI:0.006~2.495,P>0.05)及TgAb(OR:0.097,95%CI:0.004~2.206,P>0.05)与分化型甲状腺癌发生无明显相关。见表4。
3 讨论
近年来甲状腺癌患病率逐年增长,据我国国家癌症中心2019年数据显示,甲状腺癌总发病率位居恶性肿瘤第7位,女性位于第4位[4]。尤其育龄妇女甲状腺癌患病率上升更为明显,甲状腺癌的发生与危险因素存在明显的性别差异,但导致这种性别差异的真正原因亦尚未明确,根据已有的证据尚不足以制定性别特异性的甲状腺癌治疗方案[5]。有报道显示,女性激素水平可能是甲状腺癌的发病诱因之一[6]。绝经后雌激素受体α表达增加,可能与女性绝经后甲状腺乳头状癌的发生发展有关[7]。研究表明,全球男性与女性患甲状腺恶性肿瘤的患病率分别为0.3%、0.8%[8]。女性甲状腺恶性肿瘤的发生率明显高于男性。本研究发现女性患甲状腺恶性结节的风险是男性的6.549倍,与上述研究一致。
甲狀腺结节患者初始多无临床表现,早期不易确诊,定性甲状腺结节的基本方法包括超声、细针穿刺细胞学检查和甲功检测等。通过评估结节的超声影像学、病理特征等因素可有助于早期发现甲状腺恶性结节。超声检查中发现结节钙化尤其是其影像特点(粗大钙化、细小钙化等)的表现,对于鉴别结节良恶性具有非常重要的意义。超声中结节单发、实性、不均质低回声,边缘分叶或不规则,纵横径比值大于1,微钙化等特点可能是恶性结节的表现[9-10]。与上述研究相似,本研究显示,结节呈现低回声、丰富的血流、钙化、不规则结节形态以及纵横比大于1的超声表现在恶性结节中的发生率均高于良性结节,但是甲状腺结节单发及多发在良性与恶性结节之间中未见明显差异,与窦丹燕等研究结果[11]不一致,可能与样本量、地域环境等相关因素有关。
乳头状癌具有生长缓慢,低度恶性特点,并可见于各个年龄段。大多是因体检及颈部淋巴结肿大就诊检查时发现。本组研究中,287例患者术后病理结果显示,良性中以结节性甲状腺肿为主,而恶性中多数为乳头状癌,与目前文献报道一致[12]。有研究表明TSH水平增高与甲状腺微小乳头状癌进展有关。保持较低水平的TSH可能会延缓甲状腺微小乳头状癌的进展[13]。本组研究中,将两组FT4、FT3及TSH作对比,发现良、恶性结节的甲功未见明显差异。TSH与甲状腺结节恶性发生率之间相关性在Logistic回归分析中并未得到证实,与以往研究报道不一致。另有学者提出,自身免疫性甲状腺炎与甲状腺恶性肿瘤具有一定的相关性,可能是其易感因素,甲状腺恶性肿瘤患者也更易于发生自身免疫性甲状腺炎[14]。有研究报道,高胰岛素血症与TPOAb阳性是甲状腺乳头状癌发生的危险因素,TGAb与甲状腺乳头状癌发生风险无关[15]。荟萃分析显示,TGAb阳性与甲状腺癌风险增高有关,TGAb阳性是甲状腺癌发生的独立危险因素[16]。在本组研究中,TGAb阳性在恶性结节中发生率明显高于良性,恶性甲状腺结节和自身免疫性甲状腺炎之间可能具有一定相关性。本研究发现,在女性分化型甲状腺癌患者中,结节低回声、TgAb阳性是其发生的危险因素,因此本研究推测,女性患者低回声结节及TgAb阳性可能是分化型甲状腺癌发生的危险因素,在男性患者中,并未发现上述情况,提示不同性别甲状腺癌发生的危险因素存在差异,自身免疫性因素对女性分化型甲状腺癌的发生可能发挥更大的作用,女性甲状腺结节患者需要更加关注结节回声情况及TgAb水平。但这一结果还需要在今后的研究中采用更大样本量及多中心研究来证实。
综合本研究后推测女性、甲状腺B超提示结节低回声、形态不规则、纵横比>1、结节钙化、血流丰富及TgAb阳性均提示甲状腺结节恶性风险增高,可用于甲状腺结节分类的参考指标。甲状腺功能TSH、FT3、FT4及甲状腺过氧化物酶结果对结节良恶性鉴别的作用未被证实,同时,对于女性甲状腺结节患者而言,关注结节回声情况及TgAb水平可能会对结节良恶性判断提供帮助,为临床医生判断甲状腺结节性质提供了一定的参考。
[参考文献]
[1] Gharib H,Papini E,Garber R,et al.AACE/ACE/AME task force on thyroid nodules. american association of clinical endocrinologists,american college of endocrinology and associazione medici endocrinologi medical guidelines for clinical practice for the diagnosis and management of thyroid nodules-2016 update[J].Endocr Pract,2016,22(5):622-639.
[2] 中华人民共和国国家卫生健康委员会.甲状腺癌诊疗规范(2018年版)[J].中华普通外科学文献(电子版),2019,13(1):1-15.
[3] Moreno RR,Kyrilli A,Lytrivi M,et al.Is there still a role for thyroid scintigraphy in the workup of a thyroid nodule in the era of fine needle aspiration cytology and molecular testing?[J].Res,2016,5:763.
[4] 郑荣寿,孙可欣,张思维,等.2015年中国恶性肿瘤流行情况分析[J].中华肿瘤杂志,2019,41(1):19-28.
[5] Lorenz K,Schneider R,Elwerr M. Thyroid carcinoma:do we need to treat men and women differently[J].Visc Med,2020,36(1):10-14.
[6] Zane M,Parello C,Pennelli G,et al.Estrogen and thyroid cancer is a stem affair:A preliminary study[J]. Biomed Pharmacother,2017,85:399-411.
[7] Rubio A,Catanuto P,Glassberg K,et al. Estrogen receptor subtype expression and regulation is altered in papillary thyroid cancer after menopause[J].Surgery,2018,163(1):143-149.
[8] Haugen BR,Alexander EK,Bible KC,et al.2015 American thyroid association management guidelines for adult patients with thyroid nodules and differentiated thyroid cancer:The American thyroid association guidelines task force on thyroid nodules and differentiated thyroid cancer[J].Thyroid,2016,26(1):121-133.
[9] Polat SB,Cakir B,Evranos B,et al.Preoperative predictors and prognosis of bilateral multifocal papillary thyroid carcinomas[J].Surg Oncol,2019,28:145-149.
[10] 高麗华.高频彩超在甲状腺良、恶性结节鉴别中的应用价值及体会[J].影像研究与医学应用,2020,4(14):149-151.
[11] 窦丹燕,李柠肖,麦湘湘.不同性质甲状腺结节的临床特征与高频超声诊断价值[J].中国实验诊断学,2020, 24(4):609-611.
[12] Prades JM,Querat C,Dumollard JM,et al.Thyroidnodule surgery:Predictive diagnostic value of fine-needle aspiration cytology and frozen section[J].EurAn Otorhinolaryngol Head Neck Dis,2013,130(4):195-199.
[13] Kim I,Jang W,Ahn Seon,et al.High aerum TSH level is associated with progression of papillary thyroid microcarcinoma during active surveillance[J].J Clin Endocrinol Metab,2018,103(2):446-451.
[14] Pandiyan B,Merrill J. A model of the cost of delaying treatment of hashimotos thyroiditis:Thyroid cancer initiation and growth[J]. Math Biosci Eng,2019,16(6):8069-8091.
[15] Xiaoyan G,Xinyan C,Ce Z,et al.Hyperinsulinemia and thyroid peroxidase antibody in Chinese patients with papillary thyroid cancer[J]. Endocr J,2019,66(8):731-737.
[16] Yang X,Quan Z,Yong X,et al.Positive thyroid antibodies and risk of thyroid cancer:A systematic review and meta-analysis[J].Mol Clin Oncol,2019,11(3):234-242.
(收稿日期:2020-07-13)
