CPAP 在先天性心脏病合并重症肺炎心功能不全患儿中的应用
2020-02-19王智利罗斯颖张光莉田小银罗征秀
王智利 罗斯颖 易 茜 唐 源 张光莉 田小银 罗征秀
1.重庆医科大学附属儿童医院呼吸科;2.儿童发育疾病研究教育部重点实验室 国家儿童健康与疾病临床医学研究中心 儿童发育重大疾病国家国际科技合作基地
肺炎是儿童时期常见疾病,是全球5 岁以下儿童死亡的常见病因[1]。先天性心脏病是儿童罹患重症肺炎的危险因素之一[2],可致心脏压力负荷及容量负荷增加[3],引起心功能不全[4]。肺炎亦可导致心肌非缺血性损伤、左心室压力负荷以及容量负荷增加[5],诱发或加重心功能不全。先天性心脏病合并重症肺炎心功能不全的传统治疗除肺炎常规治疗措施外,还包括吸氧、强心、利尿、扩血管等[6-8],当动脉血氧饱和度(arterial oxygen saturation,SaO2)不能维持或出现严重呼吸困难、呼吸肌疲劳时,需行机械通气或无创通气治疗[9]。持续正压通气(continuous positive airway pressure,CPAP)作为一种无创通气措施,可为整个呼吸周期提供恒定正压,扩张萎陷的肺泡和塌陷气道,改善肺通气和肺换气,并能减少呼吸肌做功,缓解呼吸肌疲劳[10-11],近年在重症肺炎患儿的治疗中显示有较好疗效[12-14]。CPAP能增加肺泡内压,减少分流及肺血流量,降低肺血管阻力,改善左向右分流先天性心脏病患者右心功能[15]。来自成人的研究提示,CPAP能快速改善急性心源性肺水肿患者临床症状、增加心排血量[16-17]。而CPAP在先天性心脏病合并重症肺炎心功能不全患儿中的应用分析报道较少,本研究拟通过回顾性分析,探讨CPAP 在先天性心脏病合并重症肺炎心功能不全患儿中应用的有效性,以期为先天性心脏病合并重症肺炎心功能不全患儿诊治提供更多实践依据。
1 研究对象及方法
1.1 研究对象
回顾性分析2015 年1月—2017 年12 月重庆医科大学附属儿童医院先天性心脏病合并重症肺炎心功能不全住院患儿的临床资料。研究对象纳入标准:①年龄1个月~5岁;②符合重症肺炎诊断[18];③符合先天性心脏病诊断[19];④有心功能不全临床表现[20],有心动过速、气促、肺部啰音、肝大、水肿等,改良ROSS心力衰竭分级法评分大于3 分,伴或不伴胸部影像学提示心影增大;⑤排除病例资料不完整者,心脏搏动和/或呼吸停止者,自主呼吸微弱或频繁呼吸暂停者,入院时已行有创通气者。
患儿入院后均接受肺炎、心功能不全常规治疗措施,根据呼吸支持治疗措施的不同分为CPAP 组和对照组,其中入院后采用CPAP进行呼吸支持者为CPAP组,常规措施者为对照组。CPAP使用指征为[15]:①轻至中度呼吸困难,表现为呼吸急促,出现三凹征及鼻翼扇动,皮肤发绀;②动脉血气异常:pH值<7.35,动脉血二氧化碳分压(PaCO2)>45 mmHg或动脉血氧分压/吸入氧浓度(P/F)<250 mmHg。
1.2 研究方法
1.2.1 临床资料收集 收集包括患儿人口学特征(年龄、性别、体质量)、临床表现(咳嗽、发热、喘息、气促、平素有无呼吸过快及多汗表现)、重要体征(发绀、三凹征、鼻翼扇动、肺部体征、肝脏大小)、重要实验室及影像学检查结果(血气分析、超声心动图、胸片/胸部CT)、住院日、重要用药信息等资料。
1.2.2 治疗措施 入院后肺炎治疗措施为雾化、吸痰保持呼吸道通畅等对症治疗,合并细菌感染者使用抗菌药物治疗。CPAP组均采用鼻塞式通气罩,压力设置为0.25~0.50 kPa,氧流量设置为4~10 L/min;对照组均采用鼻导管给氧,氧流量0.5~1.0 L/min。心功能不全的治疗方法包括利尿、强心、扩血管中一项或多项。
1.2.3 疗效评估 分别收集CPAP 组及对照组治疗后2、6、24小时RR、HR,两组治疗前后心功能的差异及住院日作为评价CPAP有效性的结局指标。
1.3 统计学分析
采用SPSS 20.0统计软件进行统计分析。计量资料符合正态分布的以均数±标准差表示,组间数据比较采用两独立样本t检验,组内数据比较采用配对t检验。非正态分布计量资料以中位数和四分位数范围表示,组间比较采用Wilcoxon秩和检验。计数资料以百分比或率表示,组间比较采用χ2检验。应用重复测量方差分析比较CPAP组及治疗组治疗前后不同时间点RR 及HR 数据变化,数据如不符合球形假设,则采用Greenhouse-Geisser法进行校正,且组别和时间交互效应均有显著意义(P均<0.05),故采用SIDAK法分别对各组不同时间点之间的差异以及在各时间点的组间差异进行两两比较。以P<0.05为差异有统计学意义。
2 结果
2.1 研究对象一般情况
研究期间共纳入符合研究标准的患儿130 例,其中心脏单一畸形共80 例:房间隔缺损(ASD)49例、室间隔缺损(VSD)19 例、动脉导管未闭(PDA)12 例;心脏多发畸形共50 例:ASD+VSD 25 例、ASD+VSD+PDA 7例、ASD+PDA 6例、VSD+PDA 6例、其他 6 例。心影增大者64 例(49.2%),肝脏肿大者104例(80.0%),左室射血分数(ejection fraction,EF)明显降低(<45%)者10例(7.7%)。共24例患儿测定右室收缩压(right ventricular systolic pressure,RVSP),其中16例(66.7%)升高,中位RVSP为40 mmHg(31~73 mmHg)。
130例患儿中,CPAP组58例、对照组72例,两组患儿在性别、年龄、体质量、主要临床症状、重要体征、影像学表现、治疗前血气指标、RR及心功能不全治疗措施的差异均无统计学意义(P均>0.05)。CPAP组的肌酸激酶同工酶 (isoenzyme of creatinekinase-MB,CKMB) 值较对照组增高,差异有统计学意义(P<0.05)。见表1。
CPAP组58例患儿中9例使用利尿剂(氢氯噻嗪、螺内酯)治疗;30 例使用利尿剂联合多巴酚丁胺治疗;19 例使用利尿剂联合地高辛强心治疗。对照组72 例患儿中16 例使用利尿剂治疗,39 例使用利尿剂联合多巴酚丁胺治疗,17 例使用利尿剂联合地高辛强心治疗。
2.2 CPAP治疗效果分析
根据重复测量设计方差分析,数据不满足球形检验(近似卡方RR=31.846、近似卡方HR=76.196,P均<0.001),故选择校正后的Greenhouse-Geisser 检验结果,组别与时间的交互效应、时间效应的影响均有显著性意义(FRR交互=14.924、FRR时间=188.041,FHR交互=7.495,FHR时间=133.703,P均 <0.001)。CPAP组和对照组治疗前后的RR、HR采用SIDAK法进行时间与组别的单独效应分析。组内各时间点两两比较分析发现,CPAP组与对照组治疗后2、6、24小时RR和HR较治疗前均下降,差异有统计学意义(P均<0.05)。组间各时间点两两比较,CPAP 组和对照组之间治疗前RR和HR差异无统计学意义(P>0.05);CPAP组治疗后2、6、24小时RR和HR均低于对照组,差异有统计学意义(P均<0.05)。见表2、3。

表1 CPAP组与对照组一般资料比较

表2 CPAP组与对照组治疗前后RR比较
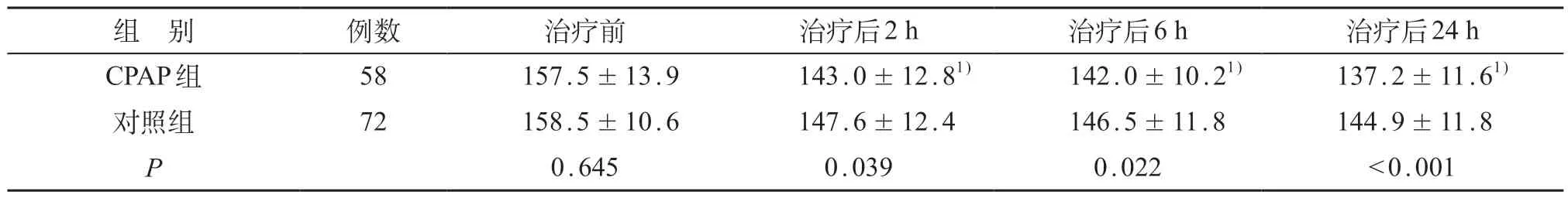
表3 CPAP组与对照组治疗前后HR比较
CPAP 组和对照组患儿平均住院时间分别为(8.7±2.2)天和(11.8±3.5)天,CPAP组住院时间显著短于对照组(t=5.90,P<0.001)。
2.3 CPAP组和对照组治疗前后心功能比较
130例患儿中共有42例患儿完成治疗前后心功能动态监测(CPAP组17例、对照组25例),CPAP组复测超声心动图的中位时间为治疗后5天(3~7天),对照组为治疗后6天(3~11天)。两组患儿治疗前的EF值差异无统计学意义(P>0.05);治疗后CPAP 组EF 值较对照组升高,且CPAP组治疗后EF值较治疗前显著增高,差异均有统计学意义(P<0.05)。对照组治疗前后EF值差异无统计学意义(P>0.05)。见表4。
两组治疗前后左室缩短分数(fractional shortening,FS)、左心室等容舒张时间(IRT)、二尖瓣E峰与A峰比值(E/A)差异均无统计学意义(P>0.05)。见表4。
3 讨论
肺炎是儿童时期常见疾病,先天性心脏病是儿童重症肺炎死亡的危险因素之一,当合并心功能不全时,重症肺炎患儿死亡率增加[21]。近年来,CPAP在儿童重症肺炎中的临床应用逐渐增多,但CPAP 在儿童先天性心脏病合并重症肺炎心功能不全中的应用报道较少。本研究回顾性分析发现,CPAP能更有效缓解先天性心脏病合并重症肺炎心功能不全患儿RR、HR、缩短患儿住院日,并且CPAP 还可能在一定程度上改善心功能。
本组患儿心影增大者64 例(49%),肝脏肿大者104 例(80%),但EF 异常者较少(EF 低于45%者占7.6%),同既往研究报道的肺炎并发心功能不全患儿表现相仿[22-23]。相关研究报道,肺炎并发心功能不全患儿可能出现左心FS降低[23],但本研究中CPAP组及对照组FS较文献报道偏高,分析可能与研究对象病情差异有关。有研究发现,肺炎并发心功能不全者RVSP显著升高[24],本研究中共24例测定RVSP,16例(67%)升高,中位RVSP 为40 mmHg(31~73 mmHg),同文献报道相仿。综上,临床医生师应提升对先天性心脏病重症肺炎患儿并发心功能不全的识别,早期给予积极干预可能防止病情进展。
本研究发现CPAP 支持治疗后2 h、6 h、24 h,与对照组相比,RR、HR 下降更显著,同既往研究报道相符[12,14,25],且CPAP 组住院日较对照组显著缩短。CPAP 更快改善RR、HR 的可能机制为[10-11]:提供持续气道正压改善肺通气功能;扩张萎陷肺泡、改善肺不张,增加功能残气量,改善通气/血流比及肺换气功能;克服气道阻力,减轻呼吸机疲劳,减少呼吸肌做功。另外,本组42例患儿完成了治疗前后心功能动态监测,结果显示CPAP 组治疗后EF 值显著增高,而对照组治疗前后EF值改变差异无统计学意义。同时,两组IRT及E/A等左心舒张功能参数在治疗前后差异无统计学意义,提示CPAP 呼吸支持除对重症肺炎有积极治疗作用,还可能对左心收缩功能有一定改善作用。通常认为心功能正常者心排血量为前负荷依赖,而心功能不全者心排血量为后负荷依赖。CPAP 在呼吸周期中产生恒定正压,增加胸腔内压,减少静脉回心血量从而降低前负荷,使心功能正常者心排血量降低[26]。而在心功能不全患者中,CPAP增加胸腔内压,能降低左室跨壁压及后负荷,增加心排血量[27]。本研究发现CPAP治疗组患儿EF值较对照组显著上升,推测CPAP 可能在一定程度上降低左心后负荷、增加左心排血量,进而降低心脏前负荷及肺静脉压,改善肺淤血及肺换气功能,一定程度缓解呼吸困难症状。但本研究中完成动态心功能监测的患儿较少,其结果可能不能代表全部研究对象,今后尚需大样本前瞻性研究进一步探讨明确。此外,本研究绝大多数患儿为左向右分流型先天性心脏病,且EF值大多正常,研究现有数据尚不能明确CPAP是否减少左向右分流,CPAP对左向右分流先天性心脏病的其他血流动力学效应、对心腔及大血管的机械作用机制等亦需进一步研究得以明确。

表4 CPAP组与对照组治疗前后心功能比较
本研究存在以下几点不足:第一,为回顾性研究,多数研究对象未完成心功能动态监测;第二,心功能不全与重症肺炎有交叉临床表现,二者均可出现气促、心率加快、呼吸困难等,尽管研究对象中心影增大者占49%,但绝大多数患儿EF值正常,究其原因一方面可能与患儿超声心动图检查多为接受治疗病情好转后完成有关;另一方面不能完全除外诊断心功能不全者的临床表现系重症肺炎所致可能性。
综上,本回顾性研究提示CPAP 可改善先天性心脏病合并重症肺炎心功能不全患儿临床症状、缩短住院时间,对心功能可能也有一定改善作用。今后尚需大样本、前瞻性研究进一步明确CPAP 对先天性心脏病心功能不全的影响及可能机制。
