完全腹腔镜下与开腹解剖性左肝切除术在肝胆管结石治疗中的对照分析
2020-01-16于江涛吴盼盼任魁梧杨锐宋坤黄强
于江涛 吴盼盼 任魁梧 杨锐 宋坤 黄强
1安徽省阜阳市人民医院肝胆胰外科(安徽阜阳236000);2中国科学技术大学附属第一医院(安徽省立医院)胆胰外科(合肥230001)
肝胆管结石目前仍然是影响人民健康的常见病,也是复杂的胆道系统疾病,发病率约占结石病的10%,在某些地区可以高达40~50%。肝胆管结石病具有发病率高、病程长、病情复杂等特点,常伴有不同程度的胆道狭窄与扩张、肝实质纤维化萎缩,并可引发肝脓肿、胆汁淤积性肝硬化等严重并发症,甚至引起癌变[1-2]。复杂性肝胆管结石的治疗仍是肝胆胰外科医生面临的一个棘手问题,其治疗原则仍是黄志强院士倡导的“去除病灶、解除梗阻、矫正狭窄、通畅引流”16字方针[3]。目前常用的手术方式有单纯胆管切开取石(联合T管引流或者胆管一期缝合)、腹腔镜联合胆道镜取石、肝切除术、肝外胆管切除联合胆肠吻合术、经皮经肝胆道镜技术等[4]。
由于肝脏解剖的复杂性和特殊性,手术时容易出血,术后并发症较多,解剖性肝切除治疗肝胆管结石具有出血少、术后并发症少、能最大限度地取净结石和同时去除病灶等优点,目前被认为是处理复杂性肝胆管结石最为有效的手术方式。传统的开放肝切除手术创伤大、术后恢复慢、并发症多,而腹腔镜下肝切除手术具有损伤小、恢复快等优点,近年在国内外大的肝脏外科中心开展的较为普遍,但由于其手术难度较高,尚未普遍推广,能否在国内区域性综合医院普及尚需大量研究数据支持[5-7]。本文回顾性分析了2014年2月至2019年6月在阜阳市人民医院肝胆胰外科所施行的完全腹腔镜下解剖性左肝切除24例和同期所行的开腹解剖性左肝切除40例患者的临床资料,进行对照分析,探讨在区域性综合医院开展腹腔镜下解剖性左肝切除治疗肝胆管结石的安全性和有效性,以期形成系统化、规范化的方案。
1 资料和方法
1.1 一般资料纳入本次研究的患者共64例均为2014年2月至2019年6月在阜阳市人民医院肝胆胰外科进行的解剖性左肝切除来治疗肝胆管结石,根据是否行腹腔镜手术分为研究组和对照组,研究组为腹腔镜下解剖性左肝切除24例,对照组为开放下解剖性左肝切除40例。本研究经阜阳市人民医院伦理委员会审批,所有患者签署手术同意书和知情同意书。
1.2 入组标准及排除标准
1.2.1 入组标准(1)经腹部超声、CT或者MR诊断为肝胆管结石,引流肝段胆管有明显狭窄处;(2)结石局限于肝脏左叶一个或者相邻的两个肝段;(3)合并不同程度的左肝萎缩;(4)无右肝管狭窄、结石、肿瘤或右肝萎缩;(5)心肺功能能耐受腹腔镜手术治疗;(6)肝脏功能Child分级A级;(7)签署知情同意书。
1.2.2 排除标准伴有肝脏、胆道占位性病变或继发癌变;(2)伴有右肝病变或肝功能不全;(3)合并肝硬化、门静脉高压或者门脉系统血栓;(4)合并严重的心肺疾病;(5)合并血液系统疾病;(6)有严重的凝血功能障碍。
1.2.3 术前规划术前常规行上腹CTA和/或MRCP,术前规划手术切除范围,对部分残肝体积不能明确界定的患者行三维重建,测定残余肝脏体积,并且保证残留肝脏出入血流的血管完整性。
1.3 手术方法两组均为全身麻醉,研究组为头高脚低平卧分腿位,先于脐部孔切开1 cm切口,置气腹压力满意后穿刺10 mm套管,进入30度腹腔镜观察无腹水、无肿瘤结节后,再结合术中具体情况分别于左右上腹部置4个5~12 mm套管,建立操作孔。分离第一肝门,预置阻断带,解剖左肝动脉及门静脉左支,结扎左肝动脉,游离左三角韧带,随后超声刀切开肝实质,助手电凝肝面止血,解剖肝组织其间脉管结构,Hemolock生物夹夹闭满意。对于肝左静脉较为粗大者,常需要直线切割闭合器白钉进行闭合离断,对于左半肝的切除,要注意避免损伤肝中静脉,不必要的牵拉可能会导致其撕裂出血。闭合离断肝左静脉时候,避免损伤肝左和肝中静脉的共干,切除后将标本移除,创面彻底止血,必要时无损伤线进行缝合止血。胆道镜分别置入肝断面胆管和胆总管,冲洗取尽结石,然后缝合肝断面胆管,放置大小合适T管于胆总管,胆总管使用4-0可吸收缝线间断缝合,T管由胆管投影处套管引出固定。如果结石取出满意且胆管无急性炎症改变,胆总管也可一期缝合。对照组行常规开放手术操作,麻醉及体位选择同研究组一致,切口选择位于肋缘下,固定拉钩充分显露腹腔,肝门及肝实质的解剖和腔镜下保持一致,精细解剖,对于左肝静脉予双层结扎满意。胆总管切开后胆道镜辅助下将结石取出,肝断面胆管胆道镜观察取石后予以缝合,胆总管放置合适大小T管,使用4-0可吸收缝线间断缝合,T管由体表垂直方向引出。两组患者术后均予抗生素预防感染治疗,并根据腹腔引流物及血象变化调整[5-7]。
1.4 观察指标(1)手术时间、术中出血量、输血情况;(2)术后并发症情况(胆瘘、腹腔出血、腹腔感染、残余结石);(3)术后第1天及第4天反映两组患者恢复情况的相关实验室指标,包括术后白细胞、中性粒细胞、谷丙转氨酶、谷草转氨酶、总胆红素及直接胆红素、血清白蛋白水平;(4)术后住院时间、住院总费用。
1.5 术后随访情况电话或门诊随访,一般术后两周试行夹闭T管,无不适情况下继续在家观察,直到术后一个半月来院复查行T管造影或者影像学检查确定无结石残留后方可拔除T管。
1.6 统计学方法采用SPSS 25.0统计软件对数据进行统计学处理。计量资料采用t检验,计数资料、分类或无序变量采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 一般情况纳入本次研究的患者共64例,研究组为24例,其中男5例、女19例,平均年龄57.00±11.08(40~83)岁;对照组为40例,其中男13例、女27例,平均年龄58.34±12.89(31~94)岁;通过对研究组和对照组的人口学信息、吸烟史、酗酒史、疾病史、手术部位进行比较,研究组和对照组的性别、年龄、吸烟、酗酒、肝硬化、糖尿病、腹部手术史、是否胆探、手术部位差异均无统计学意义(P>0.05),具有可比性,见表1。
2.2 术中情况64例患者均顺利完成手术,围手术期无死亡病例,两组患者围手术期均无输血;研究组术中出血量>300 mL 6例,手术时间>180 min 17例;对照组术中出血量>300 mL 32例,手术时间>180 min 19例;研究组的术中出血量低于对照组(P<0.001),两组的手术时间未见明显差异(P=0.210)。
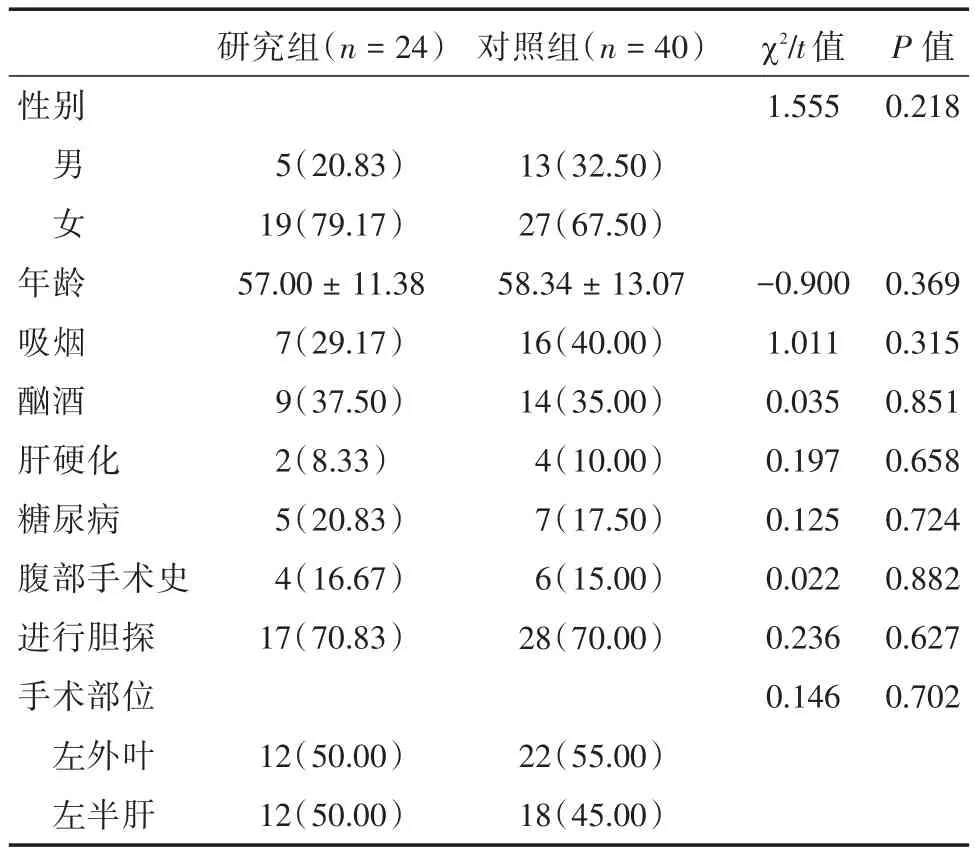
表1 患者一般资料Tab.1 General information of patients例(%)
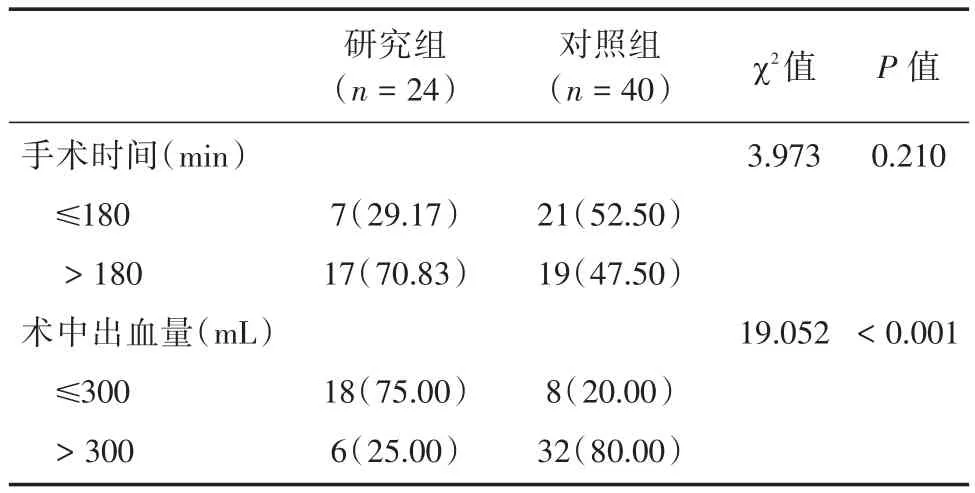
表2 手术情况比较Tab.2 Comparison of surgical condition例(%)
2.3 术后恢复及并发症研究组患者术后恢复进食时间、下床时间较对照组有明显优势(均P<0.05);但在胆瘘、胸腔积液、腹腔感染、结石残留等并发症发生率方面差异无统计学意义(P>0.05),见表3。研究组患者在术后第1天和第4天的白细胞和中性粒细胞水平明显低于对照组(均P<0.05);研究组术后第1天的谷丙转氨酶和谷草转氨酶也明显低于对照组(均P<0.05);在术后第4天,两组之间的转氨酶水平未见到显著性差异均(P>0.05);研究组患者在术后第1天和第4天的血清白蛋白水平明显高于对照组(均P<0.05);无论是术后第1天还是术后第4天,两组的胆红素水平均未见明显差异(均P>0.05);详见表4和表5。
2.4 住院时间及费用情况研究组住院时间明显低于对照组(P=0.020),研究组和对照组在住院费用方面未见明显差异(P=0.825),见表3。

表3 患者术后恢复情况Tab.3 Postoperative recovery of patients例(%)
2.5 随访结果所有患者最少随访6周,其间行T管造影或者联合影像学检查(腹部超声、CT或MRCP检查),均未见结石残留,然后拔除T管。
3 讨论
自60多年前国外学者首先报道胆管癌合并肝胆管结石以来,肝胆管结石继发胆管癌一直是肝胆胰外科医生关注的热点,国内外大量研究均表明肝内胆管结石是肝内胆管癌一种重要的危险因素。目前,国内外报告肝胆管结石继发胆管癌的发生率约在0.36%到10%左右。左肝胆管结石在临床有着较高的发病率,单纯的切开取石而保留萎缩肝实质和狭窄的胆管会显著增加术后胆管癌的发生几率[8-9]。目前多数学者认为,肝脏部分切除手术是目前最为直接且有效的治疗肝内胆管结石的手段。腹腔镜肝切除治疗肝胆管结石在国内大的医学中心已经开展运用多年,但尚未在所有医院普及[5-7,10]。笔者所在的阜阳市人民医院是本地区首先开展此术式的单位,所积累的经验对区域内腹腔镜肝切除技术的推广有着一定的意义。
表4 术后第1天相关指标Tab.4 Related indicators in the first day after operation±s
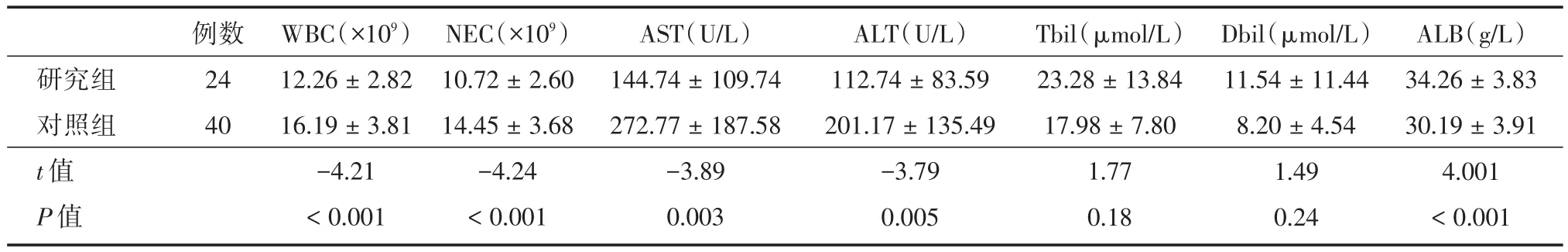
表4 术后第1天相关指标Tab.4 Related indicators in the first day after operation±s
研究组对照组t值P值例数24 40 WBC(×109)12.26±2.82 16.19±3.81-4.21<0.001 NEC(×109)10.72±2.60 14.45±3.68-4.24<0.001 AST(U/L)144.74±109.74 272.77±187.58-3.89 0.003 ALT(U/L)112.74±83.59 201.17±135.49-3.79 0.005 Tbil(μmol/L)23.28±13.84 17.98±7.80 1.77 0.18 Dbil(μmol/L)11.54±11.44 8.20±4.54 1.49 0.24 ALB(g/L)34.26±3.83 30.19±3.91 4.001<0.001
表5 术后第4天相关指标Tab.5 Related indicators in the forth day after operation ±s
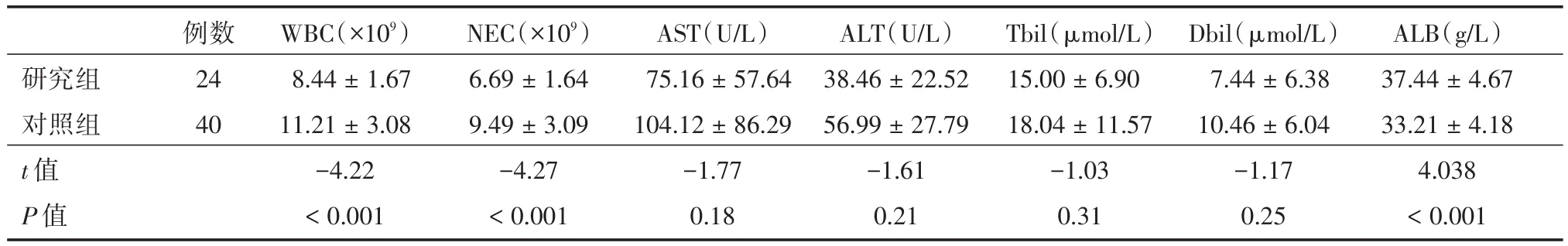
表5 术后第4天相关指标Tab.5 Related indicators in the forth day after operation ±s
研究组对照组t值P值例数24 40 WBC(×109)8.44±1.67 11.21±3.08-4.22<0.001 NEC(×109)6.69±1.64 9.49±3.09-4.27<0.001 AST(U/L)75.16±57.64 104.12±86.29-1.77 0.18 ALT(U/L)38.46±22.52 56.99±27.79-1.61 0.21 Tbil(μmol/L)15.00±6.90 18.04±11.57-1.03 0.31 Dbil(μmol/L)7.44±6.38 10.46±6.04-1.17 0.25 ALB(g/L)37.44±4.67 33.21±4.18 4.038<0.001
首先腹腔镜下操作有自己天然的优势,可以对腹腔进行整体观察,腹腔内的情况显露清晰,便于整体评估和把控。由于肝内胆管结石的病变顺着胆管树呈现为节段性分布特点,以肝脏解剖为断面切除可以确保其他胆管分支不受影响。从肝脏的脏面开始平行视野下切入肝实质加上腹腔镜的放大作用,能更有利的显露肝实质内脉管的走形,在有效完整切除病变的同时避免损伤其他胆管,同时腹腔镜的放大作用能看清术野中更细的胆管,从而降低术后胆瘘发生率[5-7]。
熟练精细的操作和良好的手术流程掌控是成功的关键,肝胆管结石的肝组织常伴有一定的炎症,腹腔镜下断肝的难度稍高于肝肿瘤手术。术中切忌大块组织钳夹切割,宜少量、精细解剖,尽可能有预见性的处理管状结构,减少出血。精准肝脏外科的理念应贯穿于整个手术过程,第一肝门的常规预阻断对于刚开始开展腹腔镜下肝切除的术者非常有意义,避免肝断面大出血时的慌乱,一旦发生大出血选择序贯式肝脏血流阻断,争取在最短时间内分离切断肝叶的门蒂血管,确保肝脏和机体创伤最小化的前提下使患者获益最大化。对于肝创面的活动性出血,无损伤线的缝合止血能有效的止血,切记避免盲目的夹闭。使用自己熟悉掌握的断肝器械,有良好的团队配合是手术成功的重要保障。手术中应该先行切除病肝然后再打开胆总管,尽量减少胆汁对腹腔内的污染,对于有结石的肝内胆管应该直视下切开胆管而不是闭合器离断避免结石的残留,这些手术流程中的细节都决定着患者术后恢复及术后结石是否残留[5-7]。
MACACARI等[11]在一篇meta分析中的结论支持腹腔镜手术作为治疗左肝疾病的金标准。本研究中使用腹腔镜治疗的研究组患者均顺利完成手术,研究组的术中出血量明显比对照组降低,减少了手术中的出血风险。研究组在术后有着比对照组更快速的进食、下床和出院,这与国内杨威等[12]、孙孝环等[13]的研究结论也是一致的。同时笔者通过对比两组患者术后第1天和第4天的反映术后应激和炎症反应的指标以及肝功能情况的实验室指标发现,研究组术后第1天的白细胞和中性粒细胞水平、谷丙转氨酶和谷草转氨酶水平均明显低于对照组,而血清白蛋白水平高于对照组,研究组术后第4天的白细胞和中性粒细胞水平也明显低于对照组,而血清白蛋白水平也高于对照组、基本处于正常水平。这说明了行腹腔镜肝切除治疗左肝内胆管结石的治疗方法较传统开腹手术对患者有着更小的手术创伤和应激,并且对于患者肝功能的损害更加轻微、术后更易恢复正常,可能与腹腔镜手术更小的创伤以及更少的出血有关[14]。另外,何军明[5]、NAMGOONG等[15]的研究表明,规则性左肝切除治疗肝胆管结石的一期清石率约为82.8%~100%,而笔者的清石率为百分之百,这可能与严格的病例筛选、严格的指征把握以及术中严格按照规范化操作流程执行等有关。因此,腹腔下解剖性左肝切除治疗肝胆管结石是一种安全有效的方式,熟悉并掌握技术流程后值得进一步在区域性综合医院推广。
腹腔下解剖性左肝切除是治疗肝胆管结石一种安全有效、创伤更小、恢复更快的方式,得到中国医师协会外科医师分会微创外科医师专业委员会的推荐与国内推广[16],该结论也和中山大学的汪根树[17]等学者对国内外16篇相关文献的荟萃分析结论一致;然而其与腹腔镜联合胆道镜肝胆管结石取石术、单孔经皮经肝胆道镜取石术等在临床中的应用对比仍需大量的临床对照研究和长时间的观察;另外本研究为回顾性分析,纳入的样本量也有限,尚需大样本、全国多中心的前瞻性临床RCT研究进一步证实。
