“升阳举陷汤”治疗老年体位性低血压21例临床研究
2020-01-15张聪雪彭菊琴侯丕华
张聪雪 彭菊琴 刘 琳 侯丕华
(1.绍兴文理学院附属医院,浙江绍兴312000;2.北京中医药大学,北京100029;3.中日友好医院,北京100029)
体位性低血压(OH)是一种较为常见的老年慢性疾病,指患者因体位改变导致血压明显下降,临床主要表现为头晕、黑蒙、视物不清,重则晕厥、跌倒等。据统计,OH患病率随增龄而增长,65岁以上老年人的患病率为15%~25%,其中75岁以上老年人的发病率可高达30%~50%[1]。OH的危害并不局限于低血压本身,更严重的是其与短暂性脑缺血发作、心肌梗死、跌倒后骨折等并发症密切相关,严重影响老年人生活质量和身体健康[2]。目前,对本病缺乏特效治疗药物,且长期西药治疗副作用较多,远期疗效亦不明确。中医从整体论治,可提高患者机体自身调控能力。侯丕华主任医师前期研究发现,老年OH患者临床症状相对集中,其中气阴两虚、血脉瘀阻型占总体样本量的70%~80%[3],针对该证型,结合多年临床经验拟定“升阳举陷汤”,并在临床实践中取得较好疗效,现将相关研究结果报道如下。
1 临床资料
1.1 一般资料 选取2015年12月至2017年5月于中日友好医院门诊及病房诊断为体位性低血压的老年患者42例,采用随机、单盲法分为治疗组和对照组,每组21例。治疗组男18例,女3例;平均年龄(89.75±3.02)岁;平均病程(2.89±0.77)年。对照组男18例,女3例;平均年龄(80.5±2.75)岁;平均病程(2.64±0.45)年。2组患者一般资料比较无统计学差异(P>0.05),具有可比性。
1.2 诊断标准 参照1996年美国自主协会与美国神经病学学会共同委员会制定的体位性低血压诊断标准[4]:在体位由仰卧位变为直立位3 min内,收缩压(SBP)下降≥20 mm Hg和(或)舒张压(DBP)下降≥10 mm Hg,伴或不伴有临床症状。
1.3 中医辨证标准 参照普通高等教育“十一五”国家级规划教材《中医内科学》[5]及《中药新药临床研究指导原则》[6]辨证属气阴两虚兼血瘀证,表现为眩晕,头痛或刺痛,身疲乏力,气短,五心烦热,潮热盗汗,尿黄便结,舌红少苔,舌暗或紫暗,或有瘀点、瘀斑,舌下静脉迂曲、增粗、青紫,脉细数或细涩。由2名主任中医师共同辨证分型,最后将两人辨证一致的证型作为最终诊断。
1.4 纳入标准 符合上述诊断及辨证标准者;年龄≥60岁;签署知情同意书者。
1.5 排除标准 正在服用西药治疗OH的患者;伴有急性炎症、各种慢性疾病病情不稳定者;有心、脑、肾、神经系统严重器质性病变者;合并恶性肿瘤及精神病患者;不能坚持按医嘱服用汤药治疗者。
2 治疗方法
2.1 对照组 予健康教育及生活方式干预,指导患者合理饮食、运动,并规范基础疾病治疗。
2.2 治疗组 在对照组基础上予升阳举陷汤口服。药物组成:太子参20 g,炙黄芪30 g,麦冬10 g,桔梗10 g,升麻10 g,柴胡10 g,生地15 g,玄参10 g,川芎10 g,丹参30 g。气虚明显者炙黄芪加至80 g,改太子参为党参20~30 g,加黄精20 g;阴虚为主者,加石斛10 g;血瘀明显者,川芎加至20~25 g,加赤芍10~20 g;纳差、腹胀、便秘明显者,加焦麦芽15 g,木香10 g,砂仁10 g(包),枳实15 g,厚朴10 g。每日1剂,水煎200 mL,早、晚2次分服。
2组均以14 d为1个疗程,共治疗2个疗程。
3 疗效观察
3.1 观察指标
3.1.1 卧立位血压值及改变体位血压下降值 在每个疗程治疗结束后2~3 d内测量记录2组患者卧立位血压:包括卧位收缩压(SBP)、舒张压(DBP)及立位SBP、DBP,每位患者测量2次,取平均值。根据平均值计算2组患者由卧位转向立位时SBP、DBP的下降值。
3.1.2 临床症状 在每个疗程治疗结束后2~3 d观察记录2组患者的临床症状变化情况,包括头晕、乏力、气短懒言、口干舌燥、手足心热、大便干结、舌质暗红等症状,填写中医症状观察表格,参照《中药新药临床研究指导原则》[6]计算患者临床症状积分。
3.1.3 安全性指标 2组患者治疗前后均检查血常规、肝肾功能、B型钠尿肽(BNP)、心电图等,并记录治疗过程中出现的不良反应,评价药物安全性。
3.2 疗效评定标准 显效:由卧位转向直立时SBP下降小于10 mm Hg,或DBP下降小于5 mm Hg,疗效指数≥80%;有效:由卧位转向直立位时SBP下降10~20 mm Hg,或DBP下降5~10 mm Hg,疗效指数50%~80%;无效:由卧位转向直立位时SBP和DBP较治疗前无变化,或恶化,疗效指数<50%[6-7]。疗效指数=[(治疗前症状积分-治疗后症状积分)/治疗前症状积分]×100%。
3.3 统计学方法 采用SPSS 22.0统计软件进行数据分析,计量资料采用(±s)表示,计数资料采用绝对数和相对数表示,治疗前后组间比较采用独立样本t检验,组内比较采用配对样本t检验,疗效评价采用χ2检验。P<0.05为差异有统计学意义。
3.4 治疗结果
3.4.1 2组患者治疗前后卧位转立位血压下降值比较 见表1。
表1 治疗组与对照组治疗前后卧位转立位血压下降值比较(±s) 单位:mm Hg
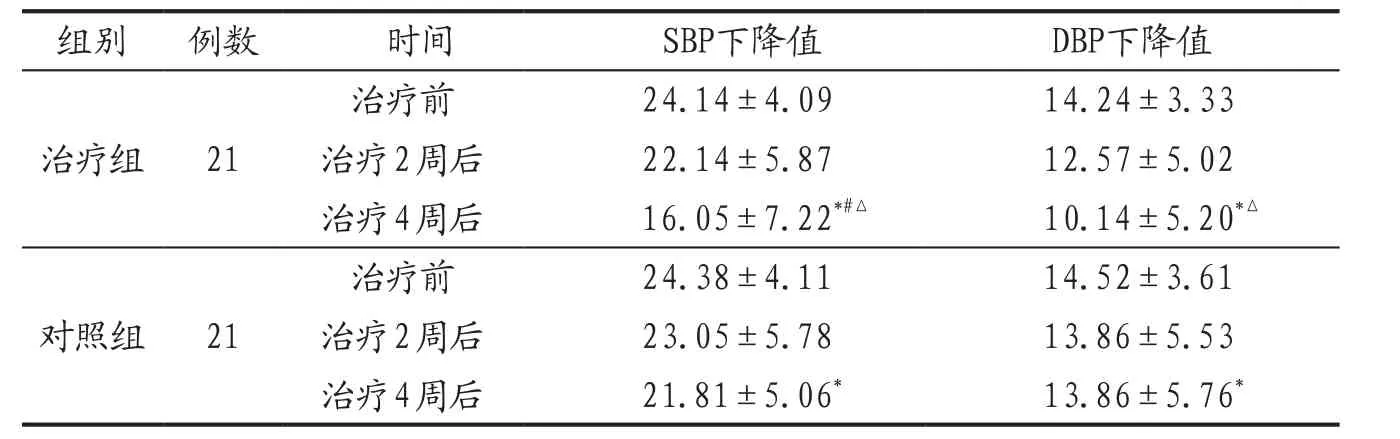
表1 治疗组与对照组治疗前后卧位转立位血压下降值比较(±s) 单位:mm Hg
注: 与本组治疗前比较,*P<0.05;与本组治疗2周后比较,#P<0.05;与对照组同期比较,△P<0.05。
组别 例数 时间 S B P下降值 D B P下降值治疗组 21治疗前 24.14±4.09 14.24±3.33治疗2周后 22.14±5.87 12.57±5.02治疗4周后 16.05±7.22*#△ 10.14±5.20*△对照组 21治疗前 24.38±4.11 14.52±3.61治疗2周后 23.05±5.78 13.86±5.53治疗4周后 21.81±5.06* 13.86±5.76*
3.4.2 2组患者治疗前后血压值比较 见表2。
表2 治疗组与对照组治疗前后血压值比较(±s) 单位:mm Hg
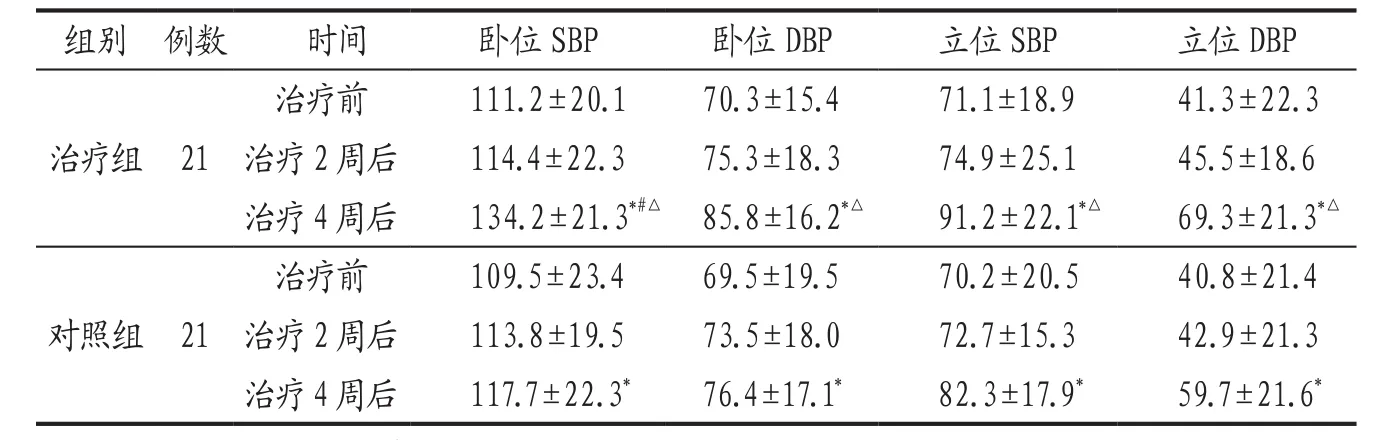
表2 治疗组与对照组治疗前后血压值比较(±s) 单位:mm Hg
注: 与本组治疗前比较,*P<0.05;与本组治疗2周后比较,#P<0.05;与对照组同期比较,△P<0.05。
组别 例数 时间 卧位S B P 卧位D B P 立位S B P 立位D B P治疗组 21治疗前 111.2±20.1 70.3±15.4 71.1±18.9 41.3±22.3治疗2周后 114.4±22.3 75.3±18.3 74.9±25.1 45.5±18.6治疗4周后 134.2±21.3*#△ 85.8±16.2*△ 91.2±22.1*△ 69.3±21.3*△对照组 21治疗前 109.5±23.4 69.5±19.5 70.2±20.5 40.8±21.4治疗2周后 113.8±19.5 73.5±18.0 72.7±15.3 42.9±21.3治疗4周后 117.7±22.3* 76.4±17.1* 82.3±17.9* 59.7±21.6*
3.4.3 2组患者临床疗效比较 见表3。
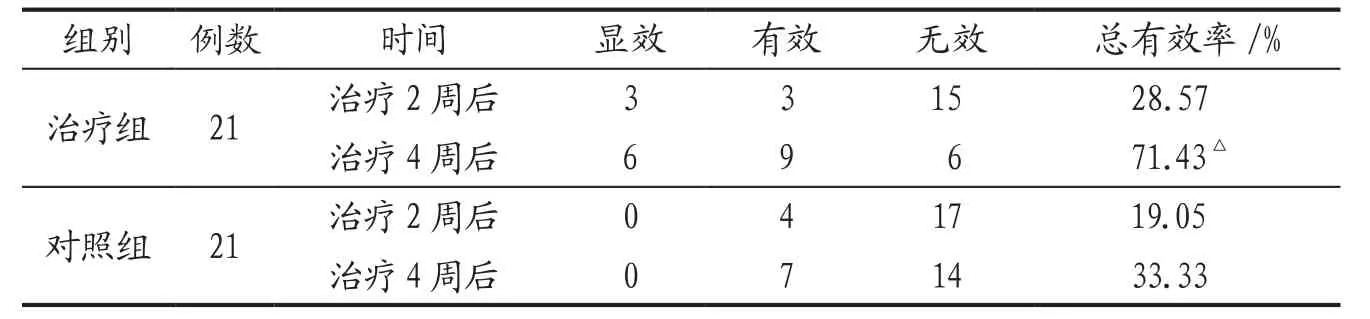
表3 治疗组与对照组临床疗效比较 单位:例
3.5 安全性指标 2组患者治疗前后血常规、肝肾功能、BNP、心电图等指标均无显著差异(P>0.05)。治疗组部分患者服药后略感口干,但尚可耐受,无其他明显不适症状。
4 讨论
老年OH是临床上较为难治的疾病之一,随着我国人口老龄化问题逐渐凸显,其发病率呈逐年上升趋势,不仅严重影响老年患者的生活质量,也给家庭和社会造成极大压力。现代医学对于该病的研究尚属于起步阶段,其治疗用药也有限,且长期西药治疗疗效不确切、副作用大,不被普遍使用。古代中医并无体位性低血压病名,根据临床表现一般将本病归属于中医学“眩晕”“厥证”等范畴。《黄帝内经》中有大量关于眩晕的论述,例如《灵枢》有“上虚作眩”的说法,《灵枢·海论》云“髓海不足,则脑转耳鸣,胫痠眩冒”等,与OH中医病机类似。后世医家在此基础上对眩晕进行了更深层探索,张景岳强调“无虚不作眩”的观点,《医学衷中参西录》中记载:“致脑贫血者,是因胸中大气虚损,不能助血上升”等,阐述了“眩晕”因虚所致的原因。现代中医对OH虽没有统一的认识,但多数医家认为本病多由脾胃气血亏虚,中气不足,升举鼓动无力,中气下陷,脑失所养所致,中气虚弱、清阳不升、清窍失养是因虚作眩的主要病机。治疗上以益气补血、升阳举陷、益气活血、补益肝肾等为主。
自拟升阳举陷汤为升陷汤加减而来,升陷汤出自张锡纯《医学衷中参西录》,主治“胸中大气下陷,气短不足以息,或努力呼吸有似乎喘,或气息将停,危在顷刻”,其中“胸中大气下陷”之病机与老年OH病机相近。张锡纯自注方意谓:“以黄芪为主者,因黄芪既善补气,又善升气。惟其性稍热,故以知母之凉润者济之。柴胡为少阳之药,能引大气之陷者自左上升。升麻为阳明之药,能引大气之陷者自右上升。桔梗为药中之舟楫,能载诸药之力上达胸中故用之为向导也。”侯丕华主任医师结合临床多年对老年OH的认识和治疗经验,认为气阴两虚构成了老年OH患者的主要病机,血瘀又导致病久难愈,故在张锡纯升陷汤的基础上加太子参增强建中之力,麦冬、生地、玄参滋阴润燥,川芎、丹参活血化瘀,意在益气养阴的基础上升举阳气,在阳气升举的基础上化瘀通脉,虚实兼顾,补虚为主,无峻烈之品,无阴阳之偏过,无寒热之过激,求缓而图之,益而无弊。各药共奏益气升阳举陷,活血化瘀生新之效,下陷之气回居本位,则气血运行如常,眩晕遂止。
现代药理研究显示,黄芪的主要化学成分黄芪总皂苷,对心肌有正性肌力作用,对血压有双向调节作用[8];太子参、麦冬能够增强免疫功能[9];玄参、升麻、柴胡、生地、桔梗均有一定的调节血压作用[10];川芎、丹参具有改善微循环的作用。
本研究结果显示,气阴两虚血瘀证老年OH患者,在控制基础疾病、健康宣教、生活方式指导的基础上加用升阳举陷汤治疗2周后,患者临床症状、卧立位血压及血压下降值均有改善,但与对照组无统计学差异;治疗组治疗4周后临床症状、卧立位血压及卧转立位血压下降值均明显优于治疗前及对照组治疗后。表明基础治疗联合中药升阳举陷汤治疗老年OH在改善患者临床症状、提高生活质量和缓解疾病进展方面疗效较好,能有效提高患者卧立位SBP、DBP值,缩小改变体位时血压下降幅度,且安全性良好。但本研究仅针对老年OH气阴两虚血瘀型患者使用升阳举陷汤治疗进行疗效观察,并不涵盖老年OH所有证型,具有一定的局限性,在今后研究中应扩大样本量,延长观察时间,细控各项指标,覆盖所有证型,分辨轻、中、重病情,细化疗效判定标准,从而获得更科学、更准确、高质量的研究成果,为老年OH的中医诊疗共识提供更有价值的参考资料。
