补肺益肾活血法对COPD稳定期炎症细胞因子及T淋巴细胞免疫影响的临床研究
——附40例临床资料
2020-01-15张元雯宋长丽杨佩兰
张元雯 宋长丽 杨佩兰
(1.上海中医药大学附属岳阳中西医结合医院,上海200437;2.上海建工医院,上海200083)
慢性阻塞性肺疾病(COPD)是一种以不完全可逆气流受限为主要特征且呈持续性发展状态的可预防、治疗性的呼吸系统疾病,由于其较高的发病率、致残率、死亡率,目前已经成为亟待解决的热点问题[1]。COPD稳定期的治疗和日常调护与病情进展程度密切相关,但此期患者临床症状轻微,易被忽视,治疗和康复依从性差[2]。现代医学目前通过健康教育、家庭氧疗、药物治疗等方法虽可改善肺功能及控制临床症状,但存在家庭经济负担重、药物不良反应频发、耐药性剧增等问题,导致病情控制难度增加,并非COPD稳定期最理想的治疗方案[3]。近年来中医药在干预COPD稳定期方面的价值及优势日益凸显,但均为经验性或个案性报道,且相关具体作用机制尚未完全明确,无法进一步为COPD防控提供更多理论支撑[4-5]。本研究根据中医学对COPD稳定期的理论认识,采用补肺益肾活血法干预COPD稳定期患者40例,分析患者炎症细胞因子及T淋巴细胞免疫水平变化,旨在探究补肺益肾活血法作用机制,为延缓病情进展提供新方法,现报道如下。
1 临床资料
1.1 一般资料 本研究在按照自愿原则,遵照伦理委员会批准方案,并切实保护受试者健康权益的前提下,选取上海岳阳中西医结合医院2017年2月至2018年3月期间诊治的COPD稳定期患者86例,其中男65例,女21例;年龄45~78岁;病程3~8年;稳定期分组A组39例,B组47例;合并有2型糖尿病13例,高血压17例,冠心病5例。按照就诊先后顺序,采用单双号法分为治疗组和对照组各43例。2组患者性别、年龄、病程、病情分组、合并基础疾病等一般资料比较,无统计学差异(P>0.05),具有可比性。详见表1。
1.2 诊断标准
1.2.1 西医诊断标准 COPD诊断根据中华医学会呼吸病学分会慢性阻塞性肺疾病学组制定的《慢性阻塞性肺疾病诊治指南(2013年修订版)》[6],结合2016年版《慢性阻塞性肺疾病防治全球倡议(GOLD)》[7]中有关内容制定:(1)年龄≥40岁;(2)慢性咳嗽、咳痰和(或)呼吸困难;(3)风险因素暴露史:烟草烟雾、取暖燃料和烹饪产生的烟雾、职业性粉尘和化学物质;(4)肺功能:吸入支气管舒张剂后FEV1/FVC<70%即明确存在持续的气流受限;(5)COPD稳定期标准[6]:患者咳嗽、咳痰、胸闷等症状较发病时稳定,整体处于急性COPD发病前状态,慢性阻塞性肺疾病评估测定表评分≥10分。分组标准:A组风险低、症状少,肺功能1~2级,急性加重次数<2次/年;B组风险低、症状多,肺功能1~2级,急性加重次数<2次/年;C组风险高、症状少,肺功能3~4级,急性加重次数≥2次/年;D组风险高、症状多,肺功能3~4级,急性加重次数≥2次/年。(6)除外其他疾病。
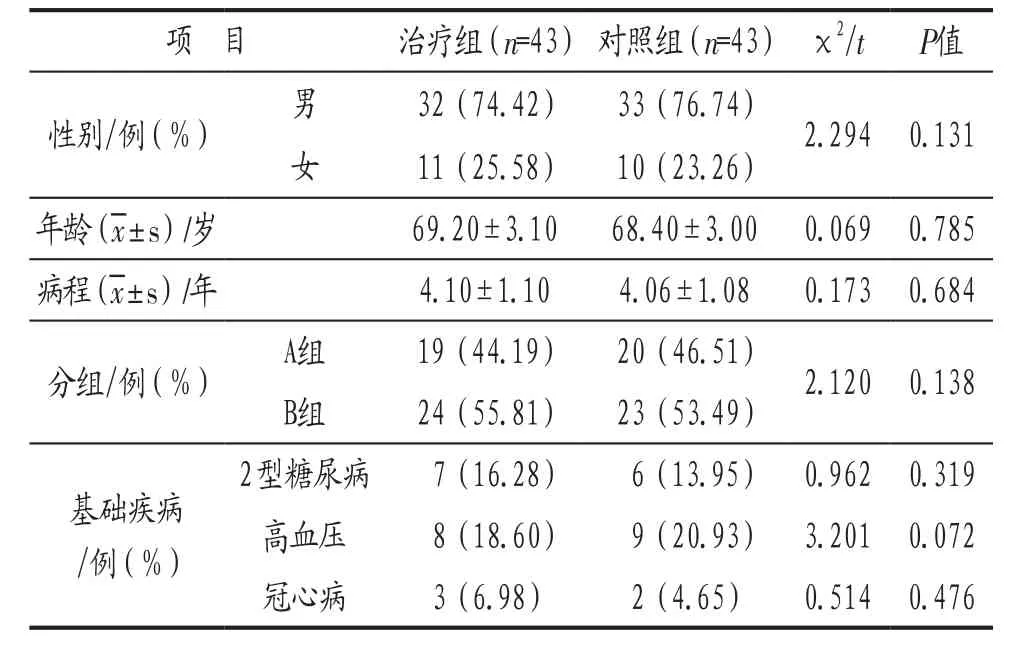
表1 治疗组与对照组一般资料比较
1.2.2 中医诊断标准[8](1)喘息、气短、动则加重;(2)乏力或自汗,动则加重;(3)恶风,易受凉;(4)腰膝酸软;(5)耳鸣,头昏沉或面目虚肿;(6)小便频数、夜尿增多,或咳而遗尿;(7)舌质淡、苔薄白,脉象细弱或沉细。符合(1)(2)(3)中的两项,及(4)(5)(6)(7)中的两项即可。
1.3 纳入标准 (1)符合西医诊断标准及中医病证诊断标准,且综合评估为A组、B组者;(2)病情稳定在14 d以上;(3)近7 d无抗菌药物、糖皮质激素和免疫调节剂使用史。
1.4 排除标准 (1)合并间质性肺炎、支气管哮喘等其他呼吸系统疾病和感染性疾病、免疫性疾病;(2)合并其他原因所致的心血管、肾脏等严重原发性疾病;(3)过敏体质及对中药不耐受;(4)中途资料缺失影响研究结果。
1.5 脱落和剔除标准 (1)失访,研究期间病情演变为急性期;(2)依从性差,无法参与完成整个研究;(3)研究期间出现严重不良事件或心肺肝肾等器官严重并发症;(4)自行或要求退出研究;(5)检查资料缺失[9]。
2 治疗方法
2.1 对照组 在基础干预如健康教育、家庭氧疗等基础上,根据COPD稳定期分组给予相应措施。A组患者予短效支气管舒张剂:硫酸沙丁胺醇吸入剂[生产厂家:葛兰素史克制药(苏州)有限公司,批准文号:国药准字J20160074,规格100 µg×200揿],200 µg,吸入,必要时;B组患者予长效支气管舒张剂噻托溴铵粉雾剂(生产厂家:正大天晴药业集团股份有限公司,批准文号:国药准字H20060454,规格18 µg×10吸),18 µg,吸入,每天1次。
2.2 治疗组 在对照组基础上加用补肺益肾活血中药口服。方药组成:党参20 g,黄芪30 g,白术12 g,熟地黄10 g,黄精12 g,补骨脂15 g,山萸肉15 g,陈皮10 g,化橘红12 g,紫菀15 g,款冬花15 g,丹参15 g,川芎12 g,炙甘草6 g。每日1剂,早晚温服。
2组均以4周为1个疗程,连续治疗2个疗程。
3 疗效观察
3.1 观察指标 (1)炎症细胞因子及T淋巴细胞:分别于治疗前后检测、比较2组患者炎症细胞因子白细胞介素-8(IL-8)、肿瘤坏死因子-α(TNF-α)及T淋巴细胞亚群(CD4+、CD8+)水平。由上海中医药大学附属岳阳中西医结合医院中心试验室进行标本采集及测定。(2)肺功能指标:分别于治疗前后检测、比较2组患者肺功能指标。采用德国Jaeger公司生产的Master Screen肺功能诊断检查仪测定1秒钟用力呼气容积(FEV1)、用力肺活量(FVC)及FEV1占预计值百分比(FEV1%)等指标,由上海中医药大学附属岳阳中西医结合医院肺功能室测定。(3)6个月内急性加重次数:对2组患者随访6个月,记录、比较2组患者随访期内急性加重次数。
3.2 统计学方法 本研究所有数据均采用SPSS 17.0软件进行统计分析,计量资料以(-x± s)表示,采用t检验,计数资料以百分比表示,采用χ2检验,以P<0.05为有显著性差异。
3.3 治疗结果
3.3.1 脱落和剔除病例 治疗组脱落3例,实际观察40例;对照组脱落5例,实际观察38例。
3.3.2 2组炎症细胞因子及T淋巴细胞水平比较 治疗前,2组患者IL-8、TNF-α、CD4+、CD8+水平比较,差异无统计学意义(P>0.05)。治 疗 后,2组 患 者IL-8、TNF-α及CD8+水平均较治疗前明显降低(P<0.05),CD4+水 平 较 治 疗前明显升高(P<0.05);且治疗组IL-8、TNF-α及CD8+水平明显低于对照组(P<0.05),CD4+水平明显高于对照组(P<0.05)。见表2。
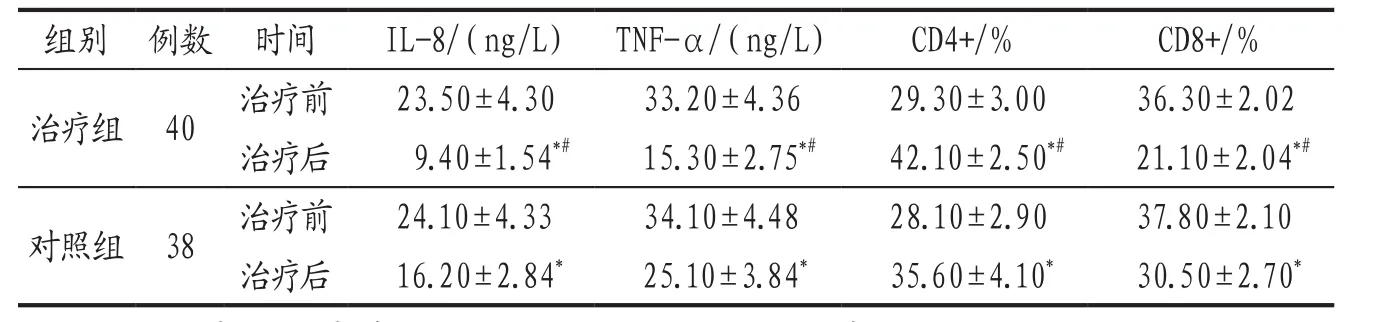
表2 治疗组与对照组治疗前后炎症细胞因子及T淋巴细胞水平比较
3.3.3 2组肺功能指标比较 治疗前,2组FEV1/FVC、FEV1%水平比较,差异无统计学意义(P>0.05);治疗后,2组FEV1%水平均较治疗前明显升高(P<0.05),且治疗组明显高于对照组(P<0.05)。见表3。
表3 治疗组与对照组治疗前后肺功能指标比较(±s) 单位:%
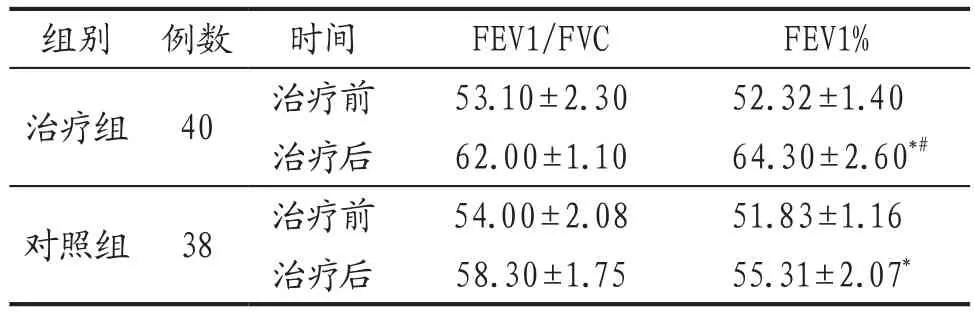
表3 治疗组与对照组治疗前后肺功能指标比较(±s) 单位:%
注: 与本组治疗前比较,*P<0.05;与对照组治疗后比较,#P<0.05。
组别 例数 时间 FEV1/FVC FEV1%治疗组 40 治疗前 53.10±2.30 52.32±1.40治疗后 62.00±1.10 64.30±2.60*#对照组 38 治疗前 54.00±2.08 51.83±1.16治疗后 58.30±1.75 55.31±2.07*
3.3.4 2组随访6个月急性加重率比较 随访6个月,治疗组急性加重率显著低于对照组,具有显著性差异(P<0.05)。见表4。

表4 治疗组与对照组随访6个月急性加重率比较 单位:例(%)
4 讨论
根据慢性阻塞性肺疾病临床表现,可将其归属于中医学“肺胀病”范畴。《灵枢·胀论》提及:“肺胀者,虚满而喘咳”,《金匮要略》曰:“咳而上气,此为肺胀,其人喘,目如脱状”,由此可知肺胀病可引起宣发与肃降失常,致肺主治节失常而难以通调水道[10-11]。肺为金脏,为水之上源,主气;肾为水脏,主纳气。肺病日久影响津液的运行及气机的出入,最终累及肾脏,肺不主气,肾失纳气,致清气难入,浊气难出,逆于胸中;金水不生,肾之蒸腾气化与封藏摄纳失司,反过来进一步上犯肺脏,形成恶性循环,久之水湿、痰浊相间。《金匮要略》又云:“血不利则为水。”血、津、水三者本为一体,且气滞、津停均会影响血的运行,因此肺胀日久,三焦闭锁,地道不通,血性涩滞[12-13]。由此,COPD为本虚标实之证,其中肺、肾虚损为本,痰浊、血瘀内停为标。故而COPD急性发作期以祛邪治标为主,稳定期则侧重固本扶正,兼顾祛邪,各期治疗重点不同。
基于上述认知,本研究将补肺益肾活血法贯穿COPD稳定期始终。方中党参补肺益气,与黄芪同用可增强其功效,熟地黄滋肾养阴而上济于肺,共为君药;白术健脾益气,黄精补肾填髓益精,补骨脂补肾固精,山萸肉补益肝肾,共为臣药;陈皮理气化痰、燥湿健脾,化橘红行气化痰,紫菀、款冬花下气消痰止咳,再配以丹参、川芎活血化瘀,同为佐药;炙甘草调和诸药,使得药性平和。纵观全方配伍得当,药精效强,使临床疗效倍增。另外,现代药理研究显示党参能提高机体网状内皮系统和巨噬细胞吞噬能力,利于增强患者机体抵抗力,抑制变态反应,改善肺通气,降低气道高反应状态;黄芪含有的黄芪皂苷、甘草中的甘草酸成分均具有抗菌、抗病毒功效,且黄芪皂苷还能兴奋呼吸中枢及提高机体缺氧耐受力[14];熟地、补骨脂、山萸肉同样能提高机体免疫能力,化橘红、陈皮则具有化痰与抗炎功效,紫菀对革兰阴性菌起到不同程度抑制作用,白术中所含有的白术醇提取物可以明显抑制炎症细胞因子合成和释放,丹参、川芎则能改善血液流变学指标而增强肺部血供[15]。
IL-8作为一种由肺泡巨噬细胞、上皮细胞、内皮细胞和淋巴细胞产生的炎症细胞因子,可趋化中性粒细胞,从而增强致炎作用、介导细胞毒力等[16]。而TNF-α由巨噬细胞、肥大细胞等产生,能够促进中性粒细胞发挥吞噬作用且可启动气道炎症反应,进而诱导其他炎症细胞因子(如IL-8)产生相应的炎症反应,易诱发急性加重期发生[17]。T淋巴细胞作为机体免疫调节发挥作用的关键与核心,若免疫应答难以对抗病原菌入侵则会导致致炎机制发生[18],诱发急性加重期发生与进展。本研究结果显示,补肺益肾活血方药可有效降低炎症细胞因子水平,提高T淋巴细胞免疫功能,降低机体炎症反应,减轻炎症趋化,利于维持患者稳定期,从而遏制病情进展。此外,补肺益肾活血方药还能显著提高FEV1%水平,改善肺功能及降低半年内急性加重率,可能与以下机制有关:(1)补肺益肾活血法符合COPD稳定期治疗原则,即治病求本、审因论治及顺脏腑之生理,因势而利导。(2)肺胀病日久可累及心,心主血脉影响血液运行,进一步加重瘀血阻滞而出现口唇紫暗等症,活血通络为该病证后期更主要的治法,而本研究病例尚属该病证的轻中度时期,此时使用活血法,一定程度起到截断病程的作用,也是截断扭转法的应用。(3)补肺益肾活血法通过降低炎症细胞因子水平,有利于减少溶酶体酶的大量产生与释放,从而有助减轻气道组织结构破坏、重塑和气道阻塞,进而改善肺功能,因此对纠正COPD稳定期患者缺氧状态有一定疗效[19]。
综上所述,补肺益肾活血法可通过提高机体免疫能力,降低炎症细胞因子水平,改善肺功能,减少急性加重率,从而延缓病情进展,是对COPD稳定期现有治疗方案的有益补充,值得进一步扩大样本深入研究。
