加味补肾调经汤联合人工周期疗法治疗卵巢早衰40例 *
2020-01-01黄长盛骆世存管雁丞罗明琍贺守第谭婷婷
★ 黄长盛 骆世存 管雁丞 罗明琍 贺守第 谭婷婷
(1.华中科技大学协和深圳医院 广东 深圳 518052;2.深圳市中医院 广东 深圳 518033;3.九江学院 江西 九江 332000)
卵巢早衰( Premature ovarian failure,POF) 是在40岁前出现的由于卵巢功能衰竭所导致的常见妇科疾病,临床具有高促性腺激素及低雌激素血症的特征[1]。其主要临床表现为闭经、不孕及潮热出汗、心烦失眠、阴道干涩等。据统计,POF的发病率约为1%-3%,有逐年上升趋势,且患者发病年龄逐渐降低[2]。POF不仅有碍妇女的身心健康,也涉及到人类种族繁衍,因此研究其防治方法具有较大的临床意义和社会意义。笔者运用加味补肾调经汤联合人工周期治疗POF患者,获得较好疗效。
1 研究对象
1.1 一般资料 选择2016年1月—2017年12月在华中科技大学协和深圳医院就诊的POF患者80例,年龄23~39岁,病程6~28个月。按随机数字表法分为观察组和对照组各40例。观察组中平均年龄(33.49±3.65)岁,平均病程(14.16±5.38)月;对照组中平均年龄(32.39±3.93)岁,平均病程(14.73±5.08)月。两组一般资料比较,差异不明显(P>0.05),组间具有可比性。
1.2 纳入标准 (1)POF诊断标准[3]:西医诊断标准参照《妇产科学》制定:40岁以下女性;闭经时间4个月以 上;检查2次以上卵泡刺激素(Follicle-Stimulating hormone, FSH)>40 IU/L(2次检查间隔1个月以上), 雌二醇(Estradiol, E2)< 73.2 pmol/L,黄体生成素(Luteinizing hormone, LH)正常或升高。多伴有潮热、盗汗、烦躁易怒、夜寐差等围绝经期综合征临床症状;(2)年龄为处于40岁以下的性成熟女性;(3)未同时使用其他药物;(4)患者知情并同意此项研究。
1.3 排除标准 (1)近3个月内使用性激素类药物;(2)原发性闭经;(3)生殖器官器质性疾病,与性激素相关的恶性肿瘤或癌前病变;(4)其他内分泌疾病;(5)合并严重重要脏器疾病、血栓高危因素及精神类疾病;(6)对本研究药物过敏;(7)未按照要求用药或数据遗漏等降低疗效判断效果。
2 方法
2.1 治疗方法 对照组于月经第5d开始服用戊酸雌二醇片(生产企业:拜耳医药保健公司广州分公司分装, 批准文号:J20130009),口服,1mg/次,1次/d,共21d。后10d加服地屈孕酮片(生产企业:Abbott Biologicals B.V. 批准文号:H20130110),口服,10mg/次,2次/d。停两种药物后3~7d月经来潮,于此次月经第5d开始服用下个周期药物,如此次月经未来潮,于停药第7d开始服用下个周期药物,连服3个周期。
观察组在对照组药物基础上,加服加味补肾调经汤:熟地黄20g、菟丝子25g、续断15g、党参20g、白术15g、制首乌30g、枸杞子15g、金樱子20g、桑寄生25g、黄精25g、鹿角霜15g、山萸肉15g、当归10g、鸡血藤30g、白芍15g、紫河车10g研末冲服、炙甘草5g。潮热汗出者加浮小麦、知母、黄柏,失眠多梦者加首乌藤、酸枣仁,腰膝冷痛者加杜仲、巴戟天、狗脊,纳差便溏者加砂仁、陈皮、白扁豆,大便干结者加玉竹、玄参,心烦易怒者加柴胡、合欢皮、钩藤,经前1周加入牛膝、益母草。每日1剂,水煎2次,早晚分2次口服。连服3个月。
2.2 疗效观测项目
2.2.1 观察指标 (1)临床疗效: 按《中医病证诊断疗效标准》[4]中评价标准进行评定。治愈: 停药后临床症状消失,月经恢复正常且维持3个周期以上;好转:停药后临床症状缓解,月经恢复但月经周期不规律;无效:停药后临床症状未缓解或恶化,月经未恢复。(2)临床症状积分:结合评价围绝经期症状的改良Kupperman[5]评分法。(3)血清激素及免疫功能:于治疗前、治疗后月经周期第3d上午8~10点,空腹、静息状态下,取肘正中静脉血,化学发光法测定激素促卵泡刺激素(FSH)、促黄体生成素(LH)、雌二醇(E2)、抗苗勒氏管激素(Anti-mullerian hormone, AMH)、抑制素B(Inhibin-B, INH-B),流式细胞技术测T淋巴细胞亚群CD3+、CD4+、CD8+细胞水平。
3 结果
3.1 临床疗效 观察组总有效率为87.50% , 对照组为62.50% , 两组比较有显著差异(P<0.05)。见表1。
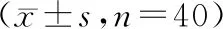
表1 两组治疗后疗效比较 例
注:与对照组比较,*P< 0. 05。
3.2 改良Kupperman症状评分 治疗前两组改良Kupperman症状评分无显著差异(P>0.05),提示两组具有可比性。与治疗前比较,两组治疗后Kupperman症状评分与治疗前比较均有显著差异(P<0.01)。治疗后两组比较,Kupperman症状评分有显著差异(P<0.01)。见表2。
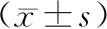
表2 两组改良Kupperman症状评分比较 分
注:与本组治疗前比较,*P<0. 01;与同期对照组比较,▲P< 0. 01。
3.3 两组血清激素水平比较 两组治疗前各项指标均无显著差异(P>0.05)。与治疗前比较,两组治疗后血清FSH、E2、AMH、INH-B与治疗前比较均有显著差异(P<0.05或P<0.01)。观察组治疗后血清LH与治疗前比较有明显差异(P<0.05)。治疗后与对照组比较,血清FSH、LH、E2、AMH、INH-B均有显著差异(P<0.05或P<0.01)。见表3。
3.4 血清免疫功能指标 治疗前两组各项指标水平均无显著差异(P>0.05),提示两组具有可比性。与治疗前比较,两组治疗后CD3+、CD4+、CD8+、CD4+/CD8+与治疗前比较均有显著差异(P<0.01)。治疗后两组比较,CD3+、CD4+、CD8+、CD4+/CD8+均有显著差异(P<0.05或P<0.01)。
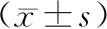
表3 两组血清激素指标比较
注:与本组治疗前比较,*P< 0. 01;与同期对照组比较,△P< 0. 05、▼P< 0. 01。
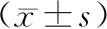
表4 两组CD3+、CD4+、CD8+、CD4+/CD8+比较
注:与本组治疗前比较,*P<0. 01;与对照组比较,★P<0. 05,△P<0. 01。
4 讨论
POF发病机制复杂,卵泡成熟障碍、无排卵、卵泡闭锁以及机体T细胞亚群失衡导致的免疫功能紊乱在本病发病中起着重要的作用[6-8]。一方面,POF患者卵巢内卵泡无法成熟及排卵,卵泡甚至在40岁前业已耗竭,卵巢结构开始萎缩,性激素分泌失常,导致FSH、LH升高和E2、AMH、INH-B降低;另一方面,失衡的T细胞亚群产生的细胞因子作用于B细胞,生成破坏卵泡的抗体,从而阻碍卵泡成熟、甚至引起卵泡闭锁,最终造成POF患者的性激素缺乏。AMH与INH-B均为目前生殖医学运用广泛的检测治疗。AMH的来源为卵巢窦前卵泡和小窦卵泡的颗粒细胞,检测不受月经周期的影响。INH-B则主要来源于卵泡期卵巢中正在发育的卵泡簇,对于早期卵巢储备功能下降,两者均较FSH值更为敏感,更能早期直接反应卵巢储备功能[9]。CD3+、CD4+、CD8+T细胞是T细胞亚群中的主要免疫细胞,POF患者CD3+、CD4+降低、CD8+升高,CD4+/CD8+降低[10-11]。对于POF的治疗,现代医学主要釆用人工周期激素替代疗法,但也增加肿瘤、血栓等的发病风险。因此,采用中医中药安全有效的治疗POF,是符合患者需求的研究方向。
中医学认为POF发病与肾虚密切相关。肾为先天之本、五脏之根,藏真阴而寓元阳,为人体生长发育和繁衍后代的基础。罗元恺教授认为肾气、天癸、冲任与生殖息息相关,肾气-天癸-冲任胞宫这条生殖轴是女性月经和妊娠的关键所在。女性所特有的生理及生殖功能的变化,与肾气由产生、渐盛、充盛、渐衰到衰竭的自然过程是一致的。肾气的盛衰主宰着天癸的至与竭,冲任的盛与通、月经的行与止。POF发病的根本责之于肾虚,患者往往表现为闭经,腰膝酸软、阴道干涩、潮热盗汗等肾虚症状。现代医学治疗POF以补肾为主,但笔者认为在补肾的同时,也要调理脾肾气血。肾为先天之本,主藏五脏六腑之精气;脾为后天之本,气血生化之源。妇女以血为用,若血海充盛,则月经能按时来潮,若脾虚运化失职,气血生化乏源,则血海空虚,无余可下,月经不行。故《女科经纶》引程若水语:“妇人经水与乳,俱由脾胃所生。”临床上患者常常兼顾神疲乏力、失眠多梦、纳差便溏等脾虚而致气血不足的临床表现。因此对于POF的治疗应以补肾为主,同时必须辅以健脾而调理气血,脾肾同调,先天之精与后天之精相互支持,以促月经来潮。
补肾调经汤本为罗元恺教授治疗崩漏基本处方,原方以补肾为主,兼顾调理脾肾气血,为崩漏治疗三法“塞流、澄源、复旧”中的复旧治疗手段。当崩漏阴道出血已止,但身体机能并未恢复,需要调整肾气-天癸-冲任胞宫生殖轴,使卵巢按期排卵,以使月经周期恢复正常,从而防止崩漏反复发作。原方以菟丝子、续断、熟地黄、金樱子、鹿角霜补养肾气,何首乌、黄精、枸杞子、桑寄生补血养血,党参、白术健脾益气,使肾气充盛,气血和调,冲任得固[12]。笔者临床在治疗崩漏时,发现许多围绝经期的崩漏患者往往有FSH轻度或明显上升,AMH、INH-B下降,基础体温测定单相。因此这种崩漏是因为卵巢储备功能下降,卵泡成熟障碍,甚至卵泡闭锁并耗竭导致的无排卵性功能失调性子宫出血,这也是POF的前期表现,对月经和妊娠都有影响。如此时不予以警惕并及时诊断并用药处理,往往导致持续月经紊乱,难以妊娠,最终发展为POF。随着现代生活节奏的加快,这种崩漏越来越年轻化,但常常被临床医生所忽略。如果能在此时及时测量AMH、INH-B这些较FSH更能早期提示卵巢功能异常、更为敏感的指标,及早发现卵巢储备功能下降,并予罗老的补肾调经汤治疗,多数患者FSH下降,AMH、INH-B上升,基础体温测定恢复双相,提示此方能提高卵巢储备功能,使患者恢复排卵。因此笔者将其加味运用于POF的治疗,发现其能够显剧改善临床症状,甚至能够使长期无排卵的POF患者恢复排卵,获得正常月经周期,甚至还有成功自然妊娠的案例。在原方基础上,加当归、白芍、鸡血藤养血活血,紫河车养血益精,更增强原方补益精血之力。
本研究发现,加味补肾调经汤联合人工周期疗法治疗POF,可以有效缓解围绝经期症状,提高卵巢储备功能,改善血清激素FSH、LH、AMH、INH-B水平;调节免疫紊乱,使CD4+升高、CD8+降低,CD4+/CD8+升高,且中西医结合疗效优于单用西药。研究指出,方中菟丝子具有植物性雌激素作用和抗衰老、调节免疫的作用[13]。本研究组已用菟丝子单味药总体物干预POF大鼠模型,发现菟丝子总提物可能具有类雌激素样作用,改善卵巢储备能力,使 E2 升高,FSH、FSH/LH降低,AMH升高,生长卵泡增加,闭锁卵泡减少[14];有研究证实,菟丝子可以提高衰老小鼠CD4+、CD4+/CD8+水平,并使其接近青年组[15]。这些现代药理研究与本临床研究结果是一致的。本研究为防治POF提供了新的思路。
