单纯空腹血糖增加的GDM孕妇母婴结局的相关因素研究
2019-12-31陈春燕潘国琴
陈春燕,潘国琴
(湖州市妇幼保健院妇产科,浙江 湖州 313000)
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠期妇女存在不同程度的糖耐量异常,不包括妊娠前已存在的糖尿病患者[1]。随着经济的发展和生活方式的转变,近年来GDM的发生率逐年升高,增大了不良妊娠结局的发生率,对母婴健康产生了严重威胁[2]。因此对GDM患者进行早诊断、早治疗是控制患者血糖,降低不良妊娠结局发生率的关键[3]。已有研究指出口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)中单纯空腹血糖增加的孕妇具有较好的预后,但是由于空腹血糖会与反应性高血糖、禁食时间不足等多种因素相关,因而部分患者可能为血糖假性升高,若对此类患者采取干预措施,可能会产生不良心理影响,影响母婴结局[4]。因此本研究通过分析单纯空腹血糖增加的GDM妇女母婴结局的相关因素,以期能改善GDM患者的母婴结局。现分析报道如下。
1资料与方法
1.1一般资料
回顾性分析2015年1月至2018年1月期间湖州市妇幼保健院收治的668例单纯空腹血糖增加的GDM妇女的临床资料。年龄为18~40岁,平均(27.18±3.22)岁;确诊GDM时间为孕14~38周,平均确诊时间为孕(29.10±2.11)周;总妊娠孕周为30~42周,平均孕周为(38.81±2.07)周。根据是否出现不良母婴结局将668例孕妇分为对照组(n=296)和不良结局组(n=372)。所有研究对象均知情同意自愿参与研究。
纳入标准:①经临床诊断为GDM的患者;②年龄≥18周岁的患者;③妊娠24~28周内行75gOGTT检查仅有空腹血糖增加的患者;④单胎妊娠患者;⑤临床资料和随访资料完整的患者。排除标准:①合并严重心、肝、肾、肺功能障碍的患者;②合并恶性肿瘤或免疫系统疾病的患者;③中途失访患者。
1.2方法
通过电话、门诊、微信等方式对患者进行随访,回顾性分析患者的母婴结局等临床资料和随访资料。符合以下情况任意一种即为不良母婴结局:①不良妊娠结局,包括剖宫产、胎膜早破、早产、妊娠期高血压疾病、妊娠期肝内胆汁淤积症、羊水过多、羊水过少、轻度子痫前期、产后出血、重度子痫前期、产后感染;②不良围产儿结局,包括巨大儿、高胆红素血症、胎儿窘迫、新生儿畸形、围产儿死亡、新生儿窒息。其他收集资料包括年龄、孕前BMI、早孕期空腹血糖、OGTT时间-血糖曲线的曲线下面积(area under thecurve,AUC)、75gOGTT、复测空腹血糖、糖化血红蛋白、低密度脂蛋白胆固醇(low density lipoprotein-cholesterin,LDL-C)、高密度脂蛋白胆固醇(high density lipoprotein-cholesterin,HDL-C)、甘油三酯、总胆固醇、超敏C反应蛋白(super c-reactive protein,sCRP)、尿酸(uric acid,UA)。
1.3统计学方法
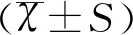
2结果
2.1不良母婴结局分析
单纯空腹血糖增加GDM妇女剖腹产、胎膜早破、早产、妊娠期高血压疾病、妊娠期肝内胆汁淤积症为其主要不良妊娠结局,围产儿不良结局主要为巨大儿、高胆红素血症和胎儿宫内窘迫,见表1。

表1 不良母婴结局分析Table 1 Analysis of adverse maternal and fetal outcomes
2.2影响不良母婴结局的单因素分析
本研究显示年龄、孕前体重指数、AUC、75gOGTT 1h及2h、糖化血红蛋白、LDL-C、甘油三酯、总胆固醇、sCRP、UA与单纯空腹血糖增加GDM妇女不良母婴结局有一定相关性,差异具有统计学意义(χ2/t值分别为7.037、4.739、6.389、2.489、2.561、4.385、2.793、2.186、2.549、2.396、2.557,均P<0.05),见表2。
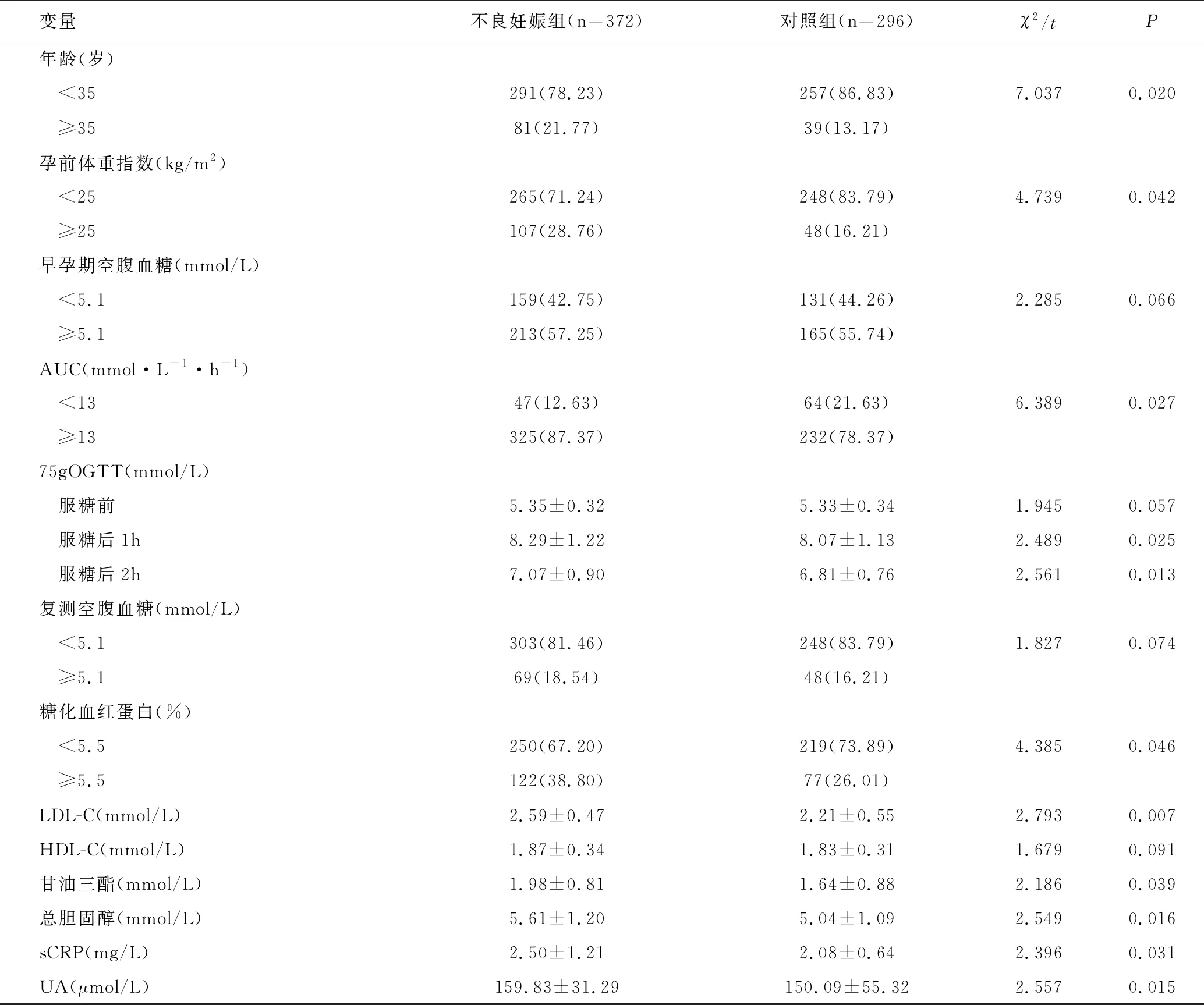
表2 影响不良母婴结局的单因素分析Table 2 Univariate analysis of adverse maternal and fetal outcomes
2.3影响不良母婴结局的多因素分析
多因素分析结果显示,孕前体重指数≥25kg/m2、AUC≥13mmol·L-1·h-1、甘油三酯高、总胆固醇高、sCRP高为单纯空腹血糖增加孕期糖尿病妇女不良母婴结局的危险因素(OR值分别为1.74、3.52、3.67、2.30、1.99,均P<0.05),见表3。

表3 影响不良母婴结局的多因素Logistic分析Table 3 Multivariate Logistic analysis of adverse maternal and fetal outcomes
3讨论
3.1孕妇空腹血糖增加的危害
妊娠期妇女体内胰岛素抵抗因素增多,胰岛素受体减少,因此妊娠期妇女机体的胰岛素敏感性较低,影响了胰岛素的分泌,导致血糖升高。同时,由于胎儿从母体内摄取所需葡萄糖等养分,导致葡萄糖消耗量增多,因此妊娠期妇女多发GDM,且患者空腹血糖水平较高[5]。而妊娠早期高血糖会抑制胚胎的发育,减少胎儿宫内血流的供应,影响胎儿发育,此时母体血糖若处于高水平,胎儿长期处于高血糖状态,胰岛素分泌量增多,脂肪和蛋白合成量增多,多发巨大儿[6]。另外,由于妊娠早期高血糖抑制胚胎发育,胎盘血管异常,胎儿发育受到影响,多发胎儿生长受限[7]。因此GDM妇女空腹血糖增加可能会增大不良母婴结局的发生率,因而临床上需要了解不良母婴结局发生的相关因素,以采取及时有效的干预措施,改善母婴结局。
3.2单纯空腹血糖增加GDM妇女不良母婴结局相关因素
本文研究结果显示,单纯空腹血糖增加的GDM妇女剖腹产、胎膜早破、早产、妊娠期高血压疾病、妊娠期肝内胆汁淤积症为主要不良妊娠结局,围产儿多发生巨大儿、高胆红素血症和胎儿宫内窘迫,这些不良母婴结局可能导致产伤、难产等发生率升高,影响严重。胎儿长期处于高血糖状态中,不仅会导致巨大儿和生长受限,胎儿高胰岛素血症也会增加其氧耗量,导致新生儿窒息和胎儿宫内窘迫的发生。且本研究Logistic回归分析结果显示,孕前BMI≥25kg/m2、AUC≥13mmol·L-1·h-1、甘油三酯高、总胆固醇高、sCRP高为单纯空腹血糖增加GDM妇女不良母婴结局的危险因素。胎儿生长发育所需的营养全部来自于母体,因而母体在妊娠期体内脂代谢和糖代谢会发生显著变化,本研究中不良妊娠结局患者的甘油三酯高、总胆固醇高,这说明患者体内存在严重的胰岛素抵抗,进而引起了显著的血脂代谢变化。因此妊娠早期应积极监测孕妇血脂情况,对存在血脂代谢异常的孕妇应积极给予运动和饮食干预,预防GDM的发生。sCRP是临床常用的慢性亚临床炎症标志物,肥胖患者体内sCRP水平显著升高,这提示我们sCRP水平与患者体内胰岛素抵抗有一定相关性[8]。因此应积极监测并调控孕妇体重,帮助降低其sCRP水平,进而缓解胰岛素抵抗,降低不良母婴结局的发生率。时间-血糖曲线的AUC在糖尿病中应用广泛,能够反映OGTT各时间点血糖的几何平均值,已有研究指出,OGTT时间-血糖曲线能够较好的预测产后糖尿病发病风险,曲线下降缓慢、峰值较高的孕产妇,产后糖尿病发生率较高[9]。
综上所述,应对孕前BMI≥25kg/m2、AUC≥13mmol·L-1·h-1、甘油三酯高、总胆固醇高、sCRP高的单纯空腹血糖增加GDM妇女加强监控,降低不良母婴结局的发生率。进一步提示我们,临床上对于不良母婴结局高危人群应进行积极监测,给予积极干预,同时避免对非高危人群过度干预,这对于改善母婴结局有重要意义。
