妊娠期糖尿病患者分娩后糖脂代谢转归失败的高危因素分析
2019-12-31郑益雪管子函郑乐群
郑益雪,管子函,郑乐群
(温州市中医院内分泌科,浙江 温州 325000)
妊娠期是妇女生理负担最重的一段时期,为了适应妊娠,机体将发生多种适应性代谢变化。随着孕期的增加,孕妇体内抗胰岛素样物质的分泌不断上升,对胰岛素的敏感性逐渐降低,进而诱导妊娠期糖尿病(gestational diabetesmellitus,GDM)的发生[1-2]。GDM对产妇及胎儿均有不同程度的影响,有研究数据表示,GDM将增加妇女产后发生糖尿病的概率[3-4]。积极调查影响GDM患者产后血脂代谢转归失败的相关因素,在调整患者产后代谢状态、降低糖尿病发生率中具有积极意义。基于以上背景,我院开展如下研究。
1资料与方法
1.1一般资料
1.1.1 GDM诊断标准
孕24~28周行75g 葡萄糖耐量试验(oral glucose tolerance test,OGTT),空腹血糖≥5.1mmol/L,餐后1h血糖≥10.0mmol/L,餐后2h血糖≥8.5mmol/L,符合上述任意一项,即可确诊为GDM[5]。
1.1.2纳入标准
将2016年1月至2018年1月间,在我院经75g OGTT试验确诊为GDM的213例患者纳为研究对象,患者年龄21~38岁,均为单胎妊娠,分娩后均接受为期6~12周的随访,监测其产后6~12周的血糖及血脂代谢转归情况。所有研究对象均知情同意自愿参与研究。
1.1.3排除标准
排除双胎妊娠者、孕前已被诊断为2型糖尿病者、合并慢性传染性疾病者、严重肝肾器质性疾病者、患有内分泌疾病者及不能配合调查者。
1.2研究方法
1.2.1统计GDM患者产后6~12周糖脂代谢转归情况
产后糖尿病诊断标准[6]:①二型糖尿病(type 2 diabetes mellitus,T2DM):空腹血糖(fasting plasma glucose,FPG)≥7.0mmol/L,或OCTT餐后2h血糖(2h postprandial blood glucose,2hPBG)≥11.1mol/L;②葡萄糖耐量受损(impaired glucose tolerance,IGT):FPG<7.0mmol/L,且7.8≤2hPBG<11.1mmol/L;③空腹血糖受损(impaired fasting glucose,IFG):6.1≤FPG<7.0mmol/L,且2hPBG<7.8mmol/L。
产后脂质代谢异常诊断标准[7]:①高三酰甘油血症:三酰甘油(triglyceride,TG)≥1.7mmol/L;②高胆固醇血症:总胆固醇(total cholesterol,TC)≥5.18mmol/L;③高低密度脂蛋白(low-density lipoprotein cholesterol,LDL-C)血症:LDL-C≥3.37 mmol/L;④低高密度脂蛋白(high-density lipoprotein cholesterol,HDL-C)血症:HDL-C≤1.04 mmol/L。
1.2.2分析影响GDM患者产后糖代谢转归的相关因素
根据GDM患者产后糖脂代谢转归情况,将其分为糖脂代谢正常组与糖脂代谢异常组,其中糖代谢与脂代谢中有一项存在异常即将其归为异常组。比较两组患者以下资料:①人口统计学资料:包括患者年龄、孕前BMI、孕期增重、孕次、吸烟史与饮酒史;②孕24~28周与产后OGTT试验结果,包括FPG、1hPBG、2hPBG、糖化血红蛋白(glycosylated hemoglobin A1c,HbA1c)、空腹胰岛素(fasting insulin,FINS)、胰岛素抵抗指数(homeostasis model assessment of insulin resistance,HOMA-IR)、TG、TC、HDL-C、LDL-C;③产后因素:包括产后BMI、产后腰围、产后喂养方式(包括纯母乳喂养、混合喂养、奶粉喂养)。
1.3观察指标
①统计213例GDM患者分娩后6~12周糖脂代谢转归情况;②单因素分析影响GDM患者产后糖脂代谢转归的相关因素;③将单因素分析有意义的指标纳入多因素Logistic回归模型,分析影响患者产后糖脂代谢回归的危险因素。
1.4统计学方法
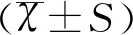
2结果
2.1 GDM患者产后糖脂代谢转归情况
GDM患者产后糖代谢异常发生率为22.54%,脂代谢异常发生率为36.15%,其中共17例糖代谢与脂代谢均异常。本文213例GDM患者中共108例产后糖脂代谢转归失败,105例为产后糖脂代谢转归正常,见表1和表2。

表1 GDM患者产后糖代谢异常情况Table 1 Abnormal postpartum glucosemetabolism in GDM patients

表2 GDM患者产后脂代谢异常情况Table 2 Abnormal postpartum lipid metabolism in GDM patients
2.2代谢转归异常组与正常组GDM患者人口统计学资料比较
比较两组人口统计学资料发现,代谢转归异常组与正常组间年龄、孕期增重、孕次、吸烟史及饮酒史差异无统计学意义,两组孕前BMI差异显著(t=6.921,P<0.05),见表3。

表3 两组GDM患者人口统计学资料比较Table 3 Comparison of demographic data between two groups of GDM patients
2.3代谢转归异常组与正常组的GDM患者OGTT试验结果差值比较
两组孕中期与产后FPG、2hPBG、FINS、HOMA-IR及TG差值差别有统计学意义(t=38.016、43.748、15.087、30.507、16.194,均P<0.05),其余指标孕中期与产后差值无统计学意义(P>0.05),见表4。
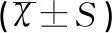
表4 两组GDM患者OGTT试验结果差值比较Table 4 Comparison of OGTT test results between two groups of GDM patients
2.4代谢转归异常组与正常组GDM患者产后因素比较
两组产后BMI、产后腰围及产后喂养方式差别均有统计学意义(t值分别为7.872、10.571,χ2=19.961,均P<0.05),见表5。
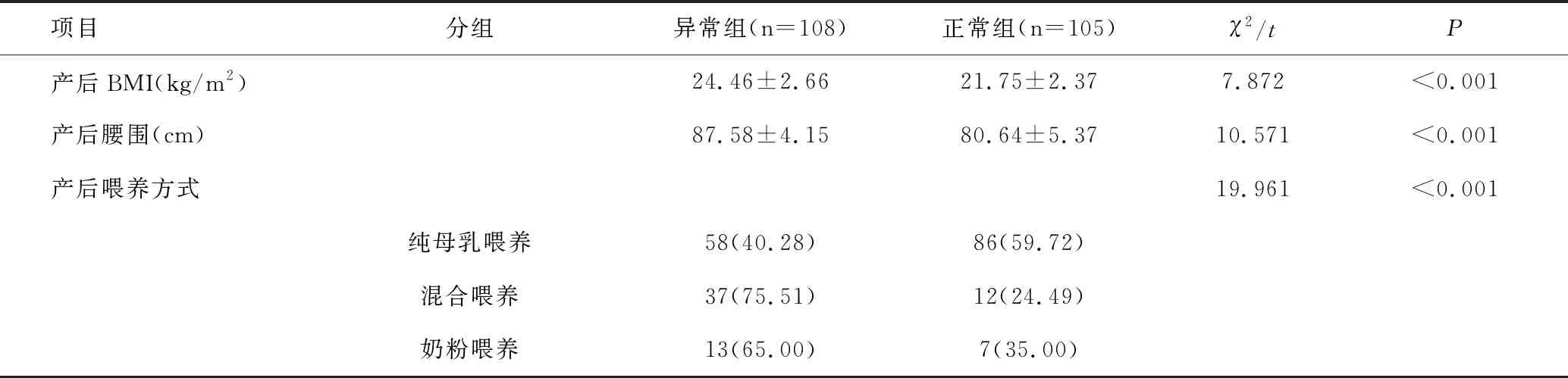
表5 两组GDM患者产后因素比较Table 5 Comparison of postpartum factors between two groups of GDM patients
2.5影响GDM患者产后糖脂代谢转归的因素分析
Logistic回归分析提示,孕中期-产后FPG差值、2hPBG差值、HOMA-IR差值及产后喂养方式均是影响GDM患者产后糖脂代谢转归的因素,其OR值及95%CI分别为4.14(1.40~12.27)、5.92(2.02~17.32)、1.59(1.15~2.20)、1.49(1.06~2.09),见表6。

表6 影响GDM患者产后糖脂代谢转归的因素分析Table 6 Factors influencing postpartum glucose and lipid metabolism in GDM patients
3讨论
3.1 GDM患者产后糖脂代谢转归失败比例较高
GDM对产妇及胎儿均会造成不同程度的影响,且孕妇生产后糖脂代谢转归失败比例较高,本文将213例GDM患者纳为研究对象,统计发现,患者分娩6~12周内糖代谢异常者占比22.54%,脂代谢异常者占比36.15%,产后6~12周内糖脂代谢恢复正常者仅105例,占比49.30%。目前,DGM患者产后糖脂代谢异常的原因尚不明确,但积极探索影响GDM患者产后糖脂代谢转归的相关因素,在产后管理与降低远期糖尿病发生率中具有指导性意义[8]。
本次研究根据GDM患者产后糖脂代谢转归情况分为正常组与异常组,比较两组人口统计资料、孕中期-产后OGTT检测结果差值及产后因素发现,与正常者比,产后糖脂代谢异常者孕前BMI更高,产后糖脂代谢异常组患者产后2hPBG、FINS、HOMA-IR及TG水平较同组孕中期下降幅度均明显低于糖脂代谢正常组。此外,两组患者在产后BMI、腰围及喂养方式中也存在明显差异。将单因素分析有意义的指标纳入Logistic回归模型发现,孕中期-产后FPG差值、2hPBG差值、HOMA-IR差值及产后喂养方式均是影响GDM患者产后糖脂代谢转归失败的独立危险因素。
3.2 GDM患者产后血脂代谢转归失败相关因素分析
本研究中,产后糖脂代谢正常组患者产后FPG水平与孕中期相比无明显变化,但产后糖脂代谢异常组患者产后FPG水平上升,两组孕中期-产后FPG水平差异明显。后经多因素回归分析提示,孕中期-产后FPG差值是影响DGM患者产后糖脂代谢转归的独立因素,提示产后FPG水平上升可能影响患者血脂代谢正常转归。此外,产后2hPBG及HOMA-IR值下降幅度过小也是影响GDM患者产后糖脂代谢转归的独立危险因素。建议GDM患者产后及时进行复查,对FPG、2hPBG及HOMA-IR水平过高者加强健康宣教,采用多种手段控制其血脂代谢异常,以防止产后血脂代谢转归异常[9-10]。
对比两组产后资料发现,血脂代谢异常组患者产后BMI、腰围均明显高于正常组,这与既往 “产后BMI及腰围值过高均将影响患者产后糖脂代谢转归” 的研究相符[9]。但本研究显示,GDM患者产后BMI及腰围均不是影响其产后糖脂代谢转归的独立危险因素,可能与本研究样本量较小有关。此外,产后糖脂代谢正常组与异常组患者产后喂养方式差异显著,多因素分析也提示,产后喂养方式是影响其产后糖脂代谢转归的独立因素。母乳喂养利于维持体内高催乳素水平,并更为有效的利用体内葡萄糖等营养物质,进而改善糖脂代谢,促进产妇产后糖脂代谢正常转归,故建议GDM患者产后坚持母乳喂养[11-12]。
综上所述,GDM患者产后糖脂代谢转归失败的发生率高,而孕中期-产后FPG、2hPBG及HOMA-IR差值与产后喂养方式均是影响GDM患者产后糖脂代谢转归的独立因素,建议临床积极监测患者产后FPG、2hPBG及HOMA-IR状况,加强健康宣教,并建议患者坚持纯母乳喂养,以降低产后糖脂代谢转归失败率。
