25-羟基维生素D 与妊娠期糖尿病发生风险的Meta 分析
2019-12-26吴宇碧张丽娟傅锦坚
吴宇碧 张丽娟 陈 军 傅锦坚 林 忠
柳州市妇幼保健院产科,广西柳州 545001
25-羟基维生素D[25(OH)D]及其对几种妊娠结局的包括胎儿生长,高血压疾病和妊娠期糖尿病(gestational diabetes mellitus,GDM)等的潜在影响仍是人们感兴趣的研究方向[1-2]。25(OH)D 改善胰腺外分泌功能和胰岛素敏感性的循证医学证据已在动物模型中被证实[3]。孕妇通过准确摄入25(OH)D 药物来维持体内的25(OH)D 水平,从而预防或减轻GDM 的发生[4]。本研究针对中国孕产妇人群发生GDM 及25(OH)D 水平不足的情况进行汇总分析,现报道如下:
1 资料与方法
1.1 资料来源
检索1990 年1 月~2018 年3 月PubMed、MEDLINE、中国知网、万方和维普网发表的关于孕产妇25(OH)D 水平与GDM 发病风险相关性的所有文献。以“维生素D”或“25(OH)D”或“25-羟基维生素D”和“妊娠期糖尿病”为关键词。
1.2 文献纳入及排除标准
纳入标准:①孕产妇;②有GDM 结果数据,对照组是葡萄糖耐量检测正常的妊娠妇女;③文献评估了25(OH)D 状态与GDM 风险之间的关联;④提供或可以计算出用于比较25(OH)D 不足的95%置信区间(CI)的效应估计[比值比(OR)]。排除标准:①病例报告;②综述;③无法提供数值用于计算25(OH)D 不足与GDM 的关联研究。
1.3 数据提取
使用标准化方法独立地搜索和审查所有检索的文献,数据通过标准化的数据表格提取。收集的数据包括第一作者姓名、研究省份、研究设计、GDM 数量、对照纳入数量、GDM 诊断标准、25(OH)D 测量方法、25(OH)D 的平均值、标准差、GDM 病例中有25(OH)D不足的人数和截断值。由于不同研究中25(OH)D 截断值存在差异,因此按照文献报告的测量标准,将孕产妇的25(OH)D 缺乏或不足的水平定义为<30 ng/mL[5],如果文献报道的25(OH)D 值以nmol/L 为计量单位,根据公式2.5 nmol/L=1 ng/mL 换算为以ng/mL 为25(OH)D 的计量单位。纽卡斯尔-渥太华质量评估量表(NOS)[6]用于评估文献的质量。
1.4 统计学方法
采用Stata V13.0 软件进行数据的统计分析,使用95%CI 的效应评估(OR)来统计25(OH)D 状况与GDM 风险之间的关系。GDM 人群中25(OH)D 不足率、25(OH)D 不足与总GDM 发病风险之间关系的汇总分析、地域性差异均使用随机效应模型进行统计,结果采用森林图表示。使用I2值和P 值检验研究之间的异质性[7]。通过Begg's 检验和Egger 检验[8]来评估文献的发表偏倚。P <0.10 提示发表有显著偏倚。
2 结果
2.1 入选文献及基本特征
检索出203 篇论文,入选50 篇文献进入评价,有3 篇论文无法根据数据得出GDM 组及正常妊娠组25(OH)D 水平,予以剔除,最终纳入47 篇[9-55]文献进行分析。其基本特征见表1。针对GDM 组25(OH)D不足情况,以20 ng/mL 为截断值,纳入文献进行汇总分析,结果见图1。从图1 可知,GDM 孕妇25(OH)D不足的发生情况较高,共调查了3439 名GDM 孕妇,其中2459 名孕妇25(OH)D 不足,发生率高达71%(62%~80%)。
2.2 25(OH)D 不足与GDM 发病风险的情况分析
共24 680 名调查对象检测了25(OH)D 的水平,其中7201 名孕妇经糖尿病诊断标准诊断为GDM。与正常妊娠妇女比较,GDM 患者血清25(OH)D 水平明显下降1.81 ng/mL(95%CI=1.48~2.14 ng/mL)。亚组分析纳入的北方人群10 780 名,其中病例2751 例;南方人群21 001 名,其中病例4450 例。数据分析显示北方GDM 患者血清25(OH)D 水平较正常妊娠妇女降低了1.23 ng/mL(95%CI=0.81~1.65 ng/mL),南方GDM 孕妇血清25(OH)D 水平明显下降2.31 ng/mL(95%CI=1.81~2.80 ng/mL),南方GDM 患者血清25(OH)D 水平不足情况更甚于北方,差异有高度统计学意义(P <0.001)。
2.3 文献数据间的变异情况及发表偏倚
共有44 篇文献调查了25(OH)D 不足与GDM 的发病风险,数据间的变异度较大(I2=99.1%,P <0.001)。Begg's 检验和Egger 检验结果显示,调查中国妇女25(OH)D 水平与GDM 发病风险的数据具有一定的发表偏倚(P=0.001)。
3 讨论
GDM 是母亲体内葡萄糖耐量异常的一种情况。GDM 的发生是由于孕期妇女身体无法代偿由于胰岛β 细胞胰岛素分泌的增加而带来的不良后果[56]。为了维持由于β 细胞功能障碍带来的高水平胰岛素抵抗,GDM 给孕妇带来的不良后果一般会出现在产褥期和/或生命后期,表明GDM 是一种身体出现短暂损害、有长期代谢受损风险且对未来身体健康有重大影响的疾病[57]。
本研究汇总了47 篇在中国妇女人群中调查的有关体内25(OH)D 水平与GDM 相关关系的文献,全面地Meta 分析纳入了24 680 名受试者检测了25(OH)D 的水平,其中7201 名来自我国南方和北方的GDM 病例。本研究结果发现,母体25(OH)D 不足可能在GDM 发病风险中发挥重要的作用,GDM 人群中约71%患者存在25(OH)D 水平不足情况。本研究对741 名孕妇的研究显示,重度25(OH)D 缺乏(<12.5 nmol/L 或<5 ng/mL)人群中,GDM 的比例高于血糖正常的孕妇,同时该文发现胰岛素稳态模型指数与血清25(OH)D 水平的相关性较强。与上述结果类似,Zhang 等[58]研究发现约33%的GDM 孕妇出现25(OH)D 水平不足的情况,而对照组孕妇的GDM 发生率仅为14%(P <0.001)。此外,Zhang 等[58]发现体内每减少5 ng/mL 的25(OH)D,GDM 的发病风险显著增加1.29 倍。最后Pascale 等[59]的研究结果证实,即使在调整了其他混杂因素(如母亲年龄、糖尿病家族史及妊娠前BMI)之后,低25(OH)D 水平仍与GDM 的发病存在相关性。本研究对中国妊娠妇女25(OH)D 水平的调查结果与之类似,GDM 患者的25(OH)D 水平较正常妊娠妇女下降了1.81 ng/mL。结合前人[60]的研究和本研究的结果,提示葡萄糖代谢与25(OH)D 途径之间存在严格的联系。
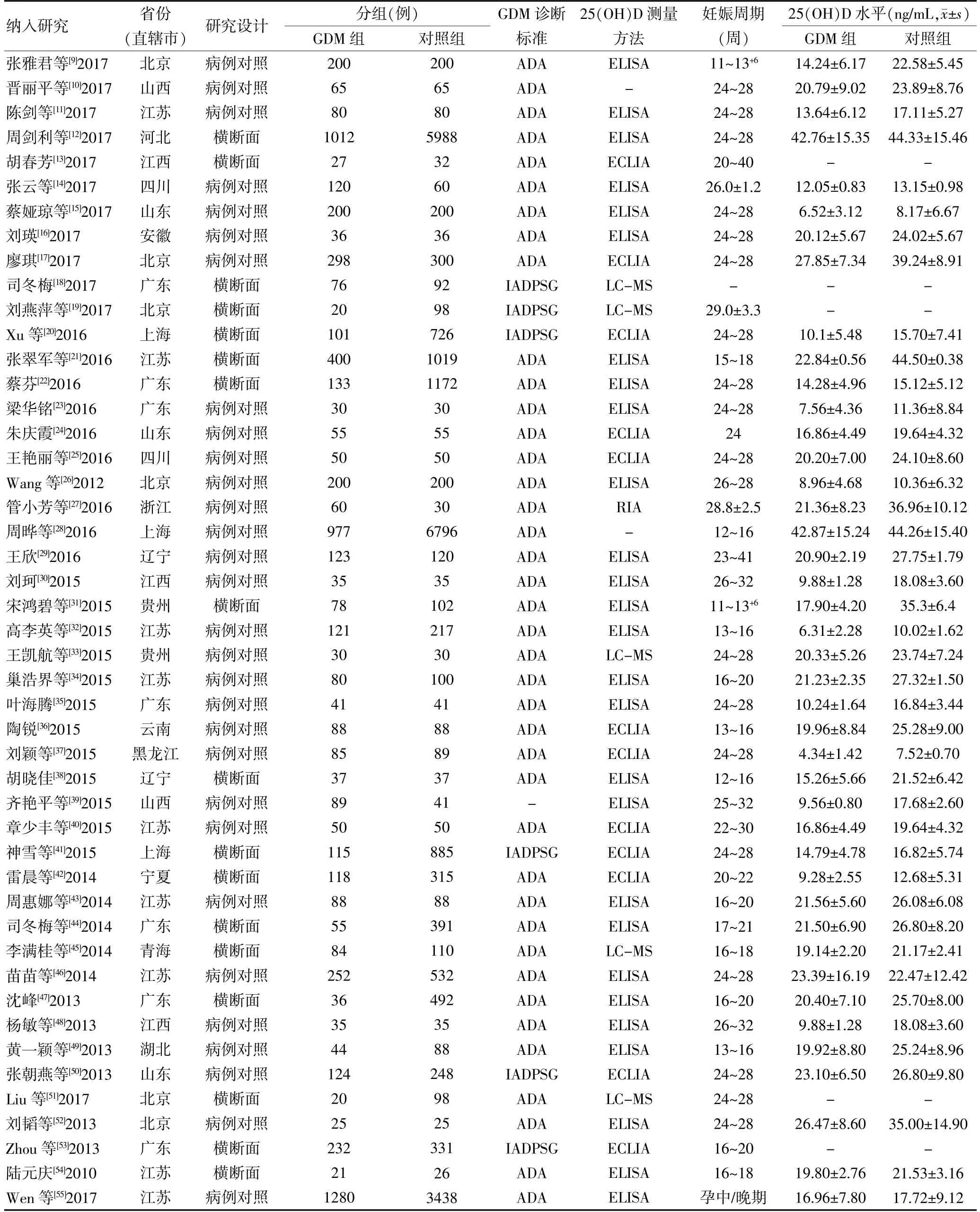
表1 纳入的文献基本特征
25(OH)D 的合成依赖于太阳光的紫外线辐射,受纬度、季节和日照时间的影响较大。南方日照充足,25(OH)D 不足情况理论上应低于北方,但本研究结果显示,GDM 患者25(OH)D 不足情况,南方孕妇的恶化程度更甚。已有研究显示饮食中25(OH)D 摄入量和个人紫外线照射习惯可能部分解释25(OH)D 状态的地理差异。
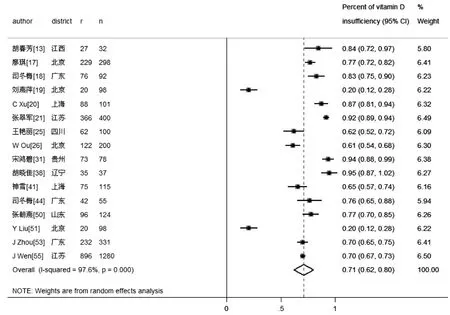
图1 妊娠期糖尿病组维生素D 不足的流行率
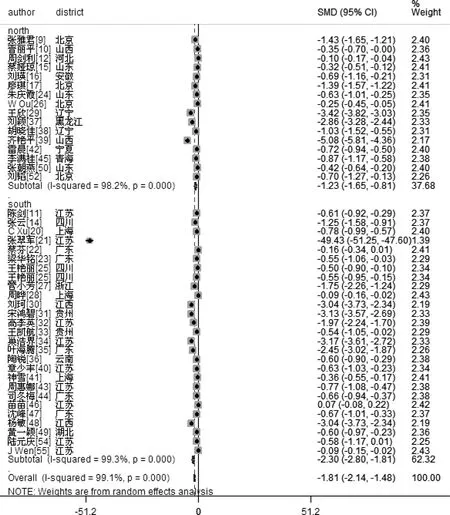
图2 25(OH)D 水平与GDM 发病风险和南北地域性差异分布的随机效应模型
综上所述,以上结果强调了低25(OH)D 水平与中国妇女发生GDM 的风险性,仍需要进一步的、基于更大样本量的研究人群以获得上述关联的明确证据。
