急症创伤大量输血患者血液指标及凝血状态研究
2019-12-25霍彩虹李彩梅席真艳
霍彩虹, 李彩梅, 席真艳
(陕西省榆林市第二医院 输血科, 陕西 榆林, 719000)
急症创伤严重威胁着患者的生命安全,早期创伤患者的主要致死原因之一是出血,后期创伤患者的主要致死原因之一是多器官衰竭[1-3]。急症创伤患者输血后,会由于凝血因子被稀释而出现凝血功能障碍,增大器官衰竭的发生风险。为了提高创伤患者的生存率,临床对患者实施复苏治疗时应及时给予输血治疗,并采取相应止血措施和对症治疗措施[4-5]。本研究分析了急症创伤需大量输血患者在输血治疗前后的血液指标及凝血状态,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2015年1月—2018年12月在本院治疗的急症创伤需大量输血的98例患者作为研究对象,患者均需输注大于8 U的红细胞,排除血液系统疾病、消化道出血、严重肝部疾病以及对血小板和凝血功能有影响的其他疾病患者。98例患者中,男63例,女35例,年龄19~70岁,平均(41.33±20.14)岁,致伤原因为车祸51例、外伤28例、高处坠落6例、跌倒4例、其他9例。本次研究符合本院医学伦理学要求,患者及家属均知情且自愿参与研究。将入院24 h内输注悬浮红细胞:血浆为1∶1的31例患者设为A组,将比例为1.5∶1的40例患者设为B组,将比例为2∶1的27例患者设为C组。3组患者的一般资料对比,差异无统计学意义(P>0.05), 具有可比性。
1.2 方法
对所有患者输血前后的凝血功能指标、血液指标等进行检测。① 凝血功能检测: 抽取3 mL患者肘部静脉血,在其中加入0.3 mL浓度为0.109 mmol/L的枸缘酸钠(天津金耀药业有限公司,国药准字H12020997)混合,摇匀后放至全自动血液离心仪上离心15 min, 转速为3 000转/min, 取血浆备用待检。采用本院Sysmex XT2000i型全自动凝血分析仪对凝血活酶时间(APTT)、凝血酶原时间(PT)、纤维蛋白原(FIB)等凝血指标进行检测,注意检测应在血样采集后的2 h内进行。② 血液指标检测:抽取患者3 mL静脉血,采用BC-5800全自动五分类血液细胞分析仪(深圳迈瑞生物医疗电子股份有限公司)及其配套试剂检测血小板计数(PLT)、血红蛋白(Hb)、红细胞压积(HCT)等指标。
1.3 观察指标
观察并比较3组患者的相关血液指标、凝血功能指标的变化情况,血液指标包括PLT、Hb、HCT, 凝血指标包括APTT、PT、FIB。
1.4 统计学处理

2 结 果
2.1 输血前后凝血功能指标变化情况
与输血前比较, 3组患者大量输血后的APTT、PT延长, FIB水平降低,差异均有统计学意义(P<0.05); 输血后, A组、B组的APTT、PT、FIB水平比较,差异无统计学意义(P>0.05), C组的APTT、PT水平高于A组、B组,FIB水平低于A组、B组,差异有统计学意义(P<0.05)。见表1。
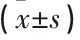
表1 3组患者输血前后凝血功能指标变化情况比较
APTT: 凝血活酶时间; PT: 凝血酶原时间; FIB: 纤维蛋白原。与输血前比较, *P<0.05; 与C组比较, #P<0.05。
2.2 输血前后血液指标变化情况
与输血前比较, 3组患者大量输血后的PLT水平降低, Hb、HCT水平升高,差异均有统计学意义(P<0.05); 输血后, A组、B组的PLT、Hb、HCT水平比较,差异无统计学意义(P>0.05), C组的PLT水平低于A组,差异有统计学意义(P<0.05)。见表2。
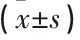
表2 3组患者输血前后血液指标变化情况比较
PLT: 血小板计数; Hb: 血红蛋白; HCT: 红细胞压积。与输血前比较, *P<0.05; 与A组比较, #P<0.05。
3 讨 论
创伤性失血是导致创伤患者死亡的主要原因之一,对于重症创伤性患者,临床主要采用液体复苏以及大量输血的方法进行治疗[6-7]。液体复苏的原则是先采用晶体液和胶体液对患者的血容量进行扩充,同时输注红细胞类制品,促进患者输氧能力的提升[8]。在充分扩充血容量后,患者如依然表现为严重出血,或发生微血管性出血时,则应及时为患者输注血浆或冷沉淀及血小板等。重症创伤性患者尽早进行输血治疗,能够有效改善机体微循环,对提高治疗效果及降低病死率具有非常重要的作用[9]。但输血过程中要把握好输注剂量,大量输注晶体胶体液及红细胞悬液后,如因未密切监测患者的凝血功能指标及血液指标的变化情况,而未及时给患者补充血小板以及相应凝血因子,则极易导致患者发生再出血、酸中毒、弥散性血管内凝血(DIC)等严重并发症,不但增大了患者死亡风险,还增高了临床治疗的难度[10]。
目前,临床对于大量输血的定义并未明确说明,研究[11]认为当患者在创伤24 h内输注悬浮红细胞的量≥8 U, 或患者在创伤24 h内所输注的悬浮红细胞的量多于自身血容量时则判断为大量输血。一般情况下,创伤患者大量输血后会稀释血液,使血液中的凝血因子减少,导致凝血功能出现障碍。普通的冰冻血浆中所含有的凝血因子比较稳定,能够有效改善患者的凝血功能[12]。本研究结果显示,与输血前相比, 3组患者大量输血后的APTT、PT延长, FIB水平降低,差异有统计学意义(P<0.05), 说明3种比例输血方式均有效,且A组、B组输血后的凝血功能相近,但与C组比较差异有统计学意义。分析原因,患者失血过多后,血小板大量流失,而大量补充胶体液、晶体液、悬浮红细胞时会稀释血液中凝血因子、血小板[13], 另外患者输注的血液大多为库存血液,其中的凝血因子减少,血液输注后不但对机体血液造成稀释,还引起患者体温降低,这也可造成患者凝血功能障碍; 同时,悬浮红细胞多保存于枸橼酸盐中,大量输注悬浮红细胞会升高血液中枸橼酸水平,进一步影响凝血功能,说明对急症创伤大出血患者输注高比例(2∶1)悬浮红细胞会影响其凝血功能,诱发凝血功能障碍[14]。本研究还发现,输血治疗后,C组患者PLT水平显著低于A组,考虑原因为患者受到创伤后,持续低压导致重要组织出现缺氧、酸中毒等,激活凝血系统,消耗了大量的血小板和凝血因子,加上止血过程中的消耗以及大量输血造成了血液的稀释,患者体温下降影响血小板活性,故建议对重症创伤患者尽早进行胶体液和红细胞的输注,减少晶体液使用量,同时采用血浆、红细胞、血小板等比例性输注,这对于纠正患者凝血功能障碍具有非常重要的作用[15]。
综上所述,急症创伤患者的输血治疗过程中,大量输注悬浮红细胞会明显造成凝血功能障碍,故建议输血时悬浮红细胞: 血浆为1∶1或1.5∶1, 减少对凝血功能的影响,同时在输血前后均需密切监测患者的血液指标及凝血功能状态,及时补充冷沉淀、血小板等血液成分,以纠正患者凝血功能,提升救治成功率。
