腹腔镜与经腹子宫肌瘤剔除术的比较
2019-12-20卢芳
卢芳
南京市江宁区中医医院妇科,江苏南京 211100
子宫肌瘤属于临床女性较为常见的生殖系统良性肿瘤疾病之一,对患者的身心健康及生活质量均造成一定损害。目前该病的治疗方法普遍以手术为主,较为常用的方法包括:统经腹子宫肌瘤剔除术、全子宫切除术、腹腔镜子宫肌瘤剔除术等[1]。最近几年,随着医疗水平的提高,腹腔镜技术得以发展与完善,被广泛用于临床疾病诊治工作中,效果显著,备受患者的好评与认可。较传统开腹手术治疗相比,腹腔镜子宫肌瘤剔除术具有操作简便、安全性高等优势[2]。该研究以2014年9月—2019年3月该院收治206例子宫肌瘤患者为研究对象,分析经腹与腹腔镜子宫肌瘤剔除术的临床应用价值,现报道如下。
1 资料与方法
1.1 一般资料
此次选择该院收治子宫肌瘤患者206例为研究对象,参照计算机抽选结果分为观察组与对照组,对照组总计患者103例,最小年龄32岁、最大年龄48岁,平均年龄(39.5±1.2)岁;病程时间短则 6个月,长则 3年,平均病程(1.4±0.2)年;其中单发肌瘤患者84例,多发肌瘤患者19例;肌瘤直径短则 2.5 cm,长则 8.4 cm,平均直径(5.2±1.3)cm。 观察组共计患者103例,最小年龄33岁、最大年龄47岁,平均年龄(39.4±1.1)岁;病程时间短则7个月,长则3.5年,平均病程(1.5±0.1)年;其中单发肌瘤患者83例,多发肌瘤患者20例;肌瘤直径短则2.4 cm,长则8.5 cm,平均直径(5.3±1.2)cm。两组患者基本资料经统计软件检验,差异无统计学意义(P>0.05),可对比分析。该次研究经伦理委员会许可,患者均明确知晓实验内容,签署同意书。
1.2 纳入、排除标准
纳入标准:①全体患者经诊断均判定患子宫肌瘤疾病,符合该疾病相关诊断标准;②全体患者年龄范围在32~48岁之间。
排除标准:①手术禁忌患者;②凝血功能障碍患者;③患严重精神方面疾病的患者。
1.3 方法
两组患者术前均接受常规处理,如高血压患者内科调好血压,异常子宫出血患者诊断性刮宫后排除子宫内膜癌变的可能等。
观察组采取腹腔镜子宫剔除术治疗,具体过程为:采用常规麻醉处理,并铺设无菌铺巾。患者取平卧仰卧位,将患者臀部调高约15°~30°,在脐孔作第一穿刺孔,置入腹腔镜,同时分别在肚脐左侧的左下反麦氏点和右侧下麦氏点进行穿刺,放入腹腔镜手术配套器材。如患者子宫内瘤体体积较大,且位于子宫底部,则需将腹腔镜穿刺点下移1~2 cm。宫体瘤床注射垂体后叶素3~6 U,以超声刀或电凝刀切开浅层肌肉层,完整剥离瘤体后采用电凝止血。摘除后置入特置垃圾袋内,使用分碎器旋切。以防瘤屑腹腔种植,同时取碎后的瘤体组织开展后续病理检查。
对照组采取经腹子宫肌瘤剔除术治疗,具体过程为:对患者实施全麻后,于患者下腹正中位置做切口,分离皮下脂肪及肌肉,使子宫完全暴露出来,宫体瘤床注射垂体后叶素3~6 U,切除肌瘤后止血,利用2“0”可收线缝合肌瘤创面,闭合腹壁,做好术后处理工作。
1.4 观察指标
评估两组患者治疗效果。康复:患者临床疾病症状彻底消失,月经恢复正常;好转:患者临床疾病症状有所改善,月经基本正常;无效:患者临床疾病症状未发生变化,月经仍存在异常。总有效率=康复率+好转率。记录两组患者术中、术后相关指标。具体包括:术中出血量、手术用时、术后排气时间、下床时间、住院总时间。记录并计算各组患者术后并发症发生率、残留率及复发率。术后90 d内连续两次超声超声检查均发现子宫肌瘤则判定残留。术后90 d内未发现子宫肌瘤,但半年内超声检查发现子宫肌瘤则判定为复发。
1.5 统计方法
利用SPSS 19.0统计学软件对该次治疗结果数据进行分析,其中计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以[n(%)]表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者治疗总有效率比较
观察组103例患者经治疗后,彻底康复患者总计50例,好转患者总计49例,4例患者无效,总有效率96.12%明显高于对照组,差异有统计学意义(P<0.05),见表1。
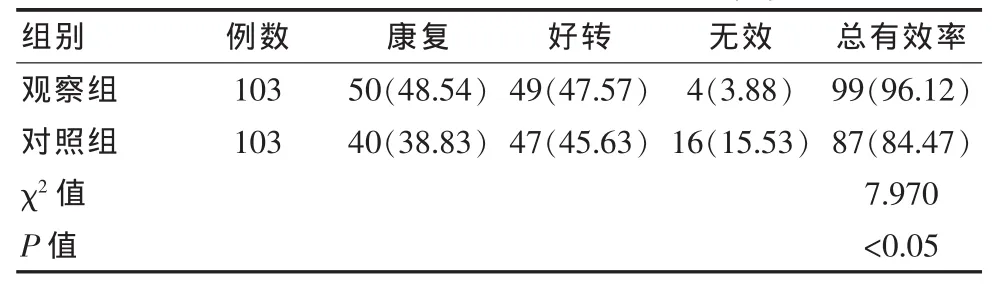
表1 两组患者治疗总有效率比较[n(%)]
2.2 两组患者术中、术后相关指标比较
观察组患者术中、术后各项指标均明显优于对照组,差异有统计学意义(P<0.05),见表 2。
表2 两组患者术中、术后相关指标比较(±s)

表2 两组患者术中、术后相关指标比较(±s)
组别 术中出血量(mL)手术用时(min)术后排气时间(h)下床时间(h)住院总时间(h)观察组对照组t值 P值76.24±1.22 103.98±1.23 10.450<0.05 67.35±1.32 78.35±1.42 9.430<0.05 26.31±3.24 35.18±3.21 15.320<0.05 10.49±3.02 25.48±3.03 10.440<0.05 4.52±1.01 8.52±1.02 8.430<0.05
2.3 两组患者术后并发症发生率、子宫肌瘤残留率、复发率比较
观察组患者术后并发症总发生率明显低于对照组,差异有统计学意义(P<0.05),同时子宫肌瘤残留率、复发率较对照组相比更低,差异有统计学意义(P<0.05),见表3。
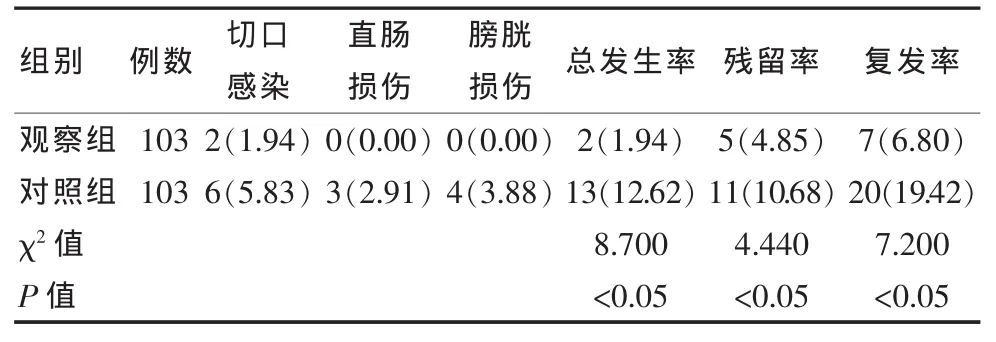
表3 两组患者术后并发症发生率、子宫肌瘤残留率、复发率比较[n(%)]
3 讨论
子宫肌瘤属于妇科生殖器肿瘤类疾病,主要表现为良性,临床发病率约为25%,发病后患者会表现出贫血、月经紊乱、不孕不育、盆腔包块等症状,妊娠期孕妇可导致流产[3-5]。由于此疾病是一类起源于子宫肌层平滑肌细胞的单克隆良性肿瘤,增生后部分纤维组织和结缔组织会对瘤体起到一定的支持作用,因此将其称为子宫肌瘤。根据现代医学研究显示,子宫肌瘤具有明显的激素依赖性特征,目前发现两种机制能够导致平滑肌瘤的产生:①正常肌细胞的癌基因激活,从而异化称为增生型肌细胞;②已增生的肌细胞继续生长称为瘤体,并且有很多因素可导致这两种机制的加速。其中人胎盘催乳素和生长激素能够促进肿瘤细胞的有丝分裂,可加速已增生的肌细胞快速成长为瘤体,这就导致妊娠期合并子宫肌瘤患者瘤体生长速度高于单纯子宫肌瘤者[6-8]。另外,由于激素的分泌受到高级神经中枢的调控,因而子宫肌瘤的发病和生长也与中枢神经功能失调有一定关联性。
治疗子宫肌瘤的方法可分为保守和手术,传统手术治疗法是采用开腹方式直接摘除瘤体,这种手术本身的适应性较强,对于子宫肌瘤瘤体的体积、位置以及数量等均没有严格的要求,即便患者已经具有腹腔手术史也可进行[9-11]。但实际治疗中形成的创口较大,对盆腔内组织的影响也较大,术后容易出现盆腔粘连等多种并发症,严重拖延患者的痊愈时间。腹腔镜下瘤体剔除手术则很好的解决了传统手术的缺陷,其不仅创口较小,而且术中对盆腔健康组织的损伤度较小,降低了术中感染几率。同时手术视野清晰,能够满足瘤体摘除的需求,最大程度保证子宫功能的完整性[12]。
该次研究结果显示,观察组患者治疗总有效率96.12%明显高于对照组 84.47%(χ2=7.970,P<0.05), 该结果与李娜发表的文章结论观察组总有效率97.10%优于对照组 84.05%(χ2=8.962,P<0.05)相一致。
综上所述,子宫肌瘤患者采取腹腔镜下剔除术治疗效果更佳,可加速患者术后恢复,且安全性高,复发率低,值得临床推广应用。
