PICC原发性异位患者导管留置期间相关并发症的研究
2019-12-20李颜霞戴宏琴毛静玉王丽英
陶 雍,李颜霞,薛 嵋,戴宏琴,毛静玉,王丽英,闻 萍
(复旦大学附属肿瘤医院 复旦大学上海医学院肿瘤系,上海 200032)
PICC是目前恶性肿瘤化疗的常用静脉输液通道,但在置管期间可能会出现多种并发症。PICC原发性异位是置管过程中最常见的并发症之一,发生率达12.5%~24.6%,是指PICC置管穿刺过程中,因各种原因出现导管位置异常,使导管尖端未能到达最佳位置[1]。关于PICC原发性异位患者留置导管期间并发症的发生情况及两者的关系,目前少有相关文献报道。本研究回顾医院门诊2016年7—12月行PICC置管的恶性肿瘤患者相关资料,比较患者有无原发性异位其PICC留置期间相关并发症的发生情况。现报道如下。
1 对象和方法
1.1 对象 采用回顾性分析,选择2016年7—12月在复旦大学附属肿瘤医院门诊进行PICC置管的恶性肿瘤患者2879例。纳入标准:经组织学检验诊断为恶性肿瘤;在我院门诊进行PICC置管和维护。排除标准:非本院门诊置管和维护;存在其他化疗药物静脉输入途径。置管中发生原发性异位并调整成功的患者367例,余2512例患者均一次置管顺利,没有发生原发性异位。根据有无原发性异位分为原发性异位组(n=367)、无原发性异位组(n=2512)。两组患者一般资料详见表1,除置管位置两组比较有差异(P<0.05),其余方面比较无统计学差异(P>0.05)。其中,导管尖端位置过浅定义为导管尖端到达第4~5胸椎水平,导管尖端位置标准定义为导管尖端到达第6~7胸椎水平[2]。
1.2 方法
1.2.1 置管方法 所有患者均由已取得PICC置管资格认证的操作者进行穿刺,导管均选择相同的单腔PICC导管;置管部位首选贵要静脉,其次选用肱静脉、头静脉或正中静脉,在严格无菌操作下按PICC置管程序进行置管,术后行X线摄片确定导管尖端位置,导管尖端应位于上腔静脉或原发性异位经调整后位于上腔静脉。
1.2.2 置管后维护方法 PICC导管留置期间,每周由经过培训考核的专业护士进行维护1次:以穿刺点为中心从内至外消毒皮肤(勿用点状手法),棉球干湿适宜,消毒范围应大于可能粘贴范围(包括穿刺点、周围皮肤、外露导管及路厄氏接头)并无空隙,充分待干后予更换敷料、更换输液接头和导管冲洗,用0.9%NaCl 20 mL脉冲式冲管,再采用正压封管。
1.2.3 资料收集方法 专科护士每日将所有PICC置管和维护的数据录入科室血管通路护理软件中,研究者从该软件中导出随访患者的相关数据。
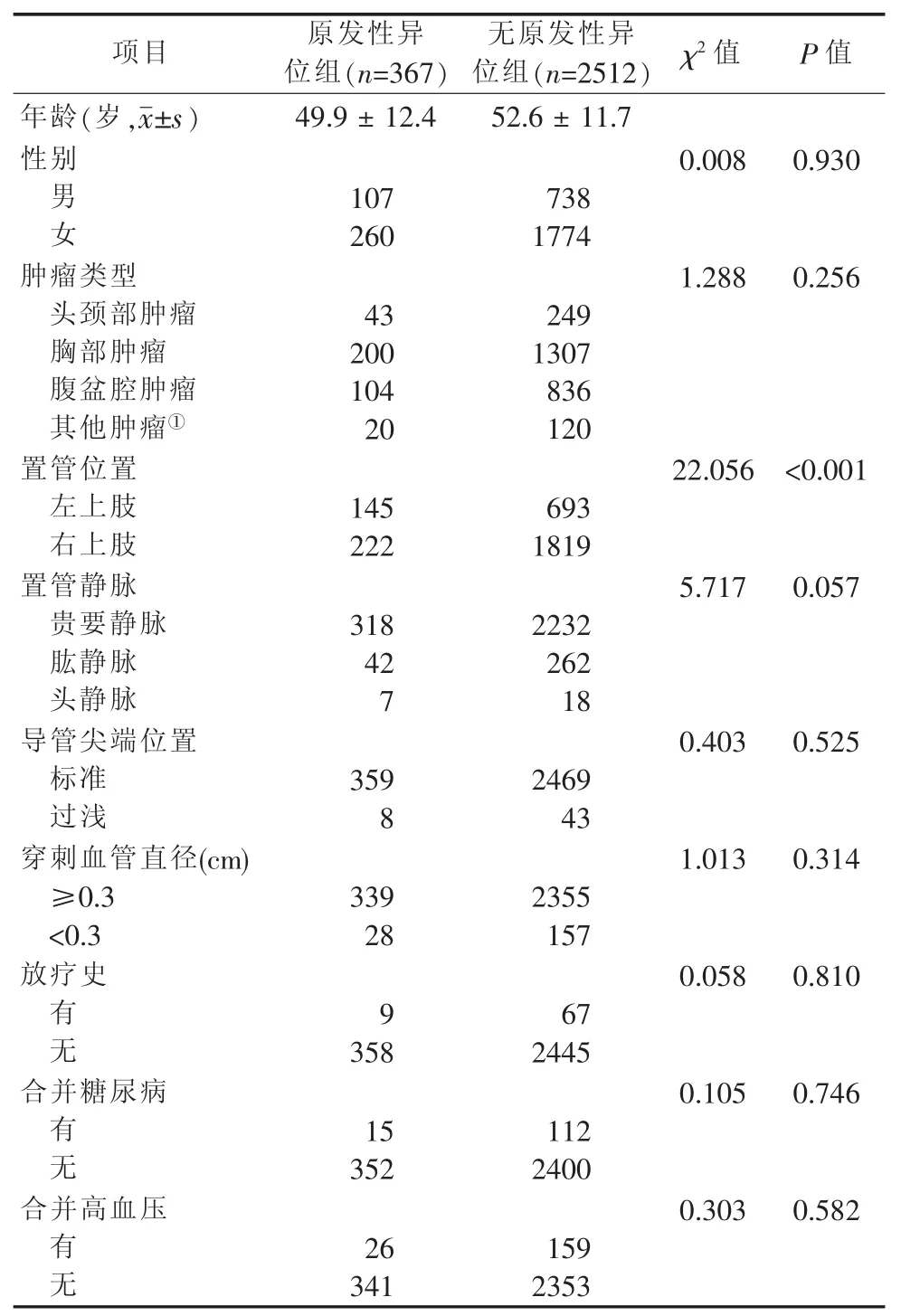
表1 两组患者一般资料 (n)
1.2.4 评价指标 ①原发性异位:原发性异位是指导管位置于同侧或对侧的颈内静脉、锁骨下静脉、无名静脉、奇静脉、胸廓内静脉、右心房室,使导管尖端未能到达最佳位置 (上腔静脉的下1/3到上腔静脉与右心房的连接处);异位情况在置管中由B超、PICC定位片予以判断,并采取相应措施予以调整。②PICC相关性血栓:PICC相关性血栓是指在血管内壁上或导管外壁形成的血凝块,可分为有症状性血栓和无症状性血栓[3];本研究纳入分析的是有症状性血栓,主要表现为置管侧手臂疼痛、肿胀、皮肤增温、两臂皮肤颜色差异等,通过B超或静脉造影予以判断[4]。③导管相关感染:包括局部感染和导管相关血液感染,局部感染主要表现为穿刺点及其周围皮肤红、肿、热、痛症状,严重时合并脓性分泌物;导管相关血流感染是指带管或拔除导管48 h内的患者出现菌血症或真菌血症,并伴有发热(>38℃)、寒颤或低血压等表现,除血管导管外没有其他明确的感染源,如外周静脉血培养发现致病菌[5],则判定为导管相关血流感染。④非计划拔管:非计划拔管主要是指患者预定的治疗尚未结束,由于各种原因导致导管不能继续使用而提前拔除,其中也包括因意外过失导致的拔管[6]。
1.2.5 统计学方法 采用SPSS 17.0统计软件进行分析,描述性资料采用频数、构成比表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者PICC留置期间并发症发生情况的比较 见表2。
2.2 两组患者PICC置管至出现并发症的时间比较 原发性异位组出现导管相关性血栓平均为(69.3± 70.5)d、导管相关感染平均为(59.5± 63.3)d、局部感染平均为(57.4±61.8)d、非计划拔管平均为(97.8±73.6)d,无原发性异位组出现导管相关性血栓平均为(73.7±59.2)d、导管相关感染平均为(93.4±82.7)d、局部感染平均为(92.3 ± 84.6)d、非计划拔管平均为(124.4±37.4)d,将PICC置管期间出现并发症的时间按照30 d划分,进一步比较两组从置管至出现并发症的时间,详见表3。
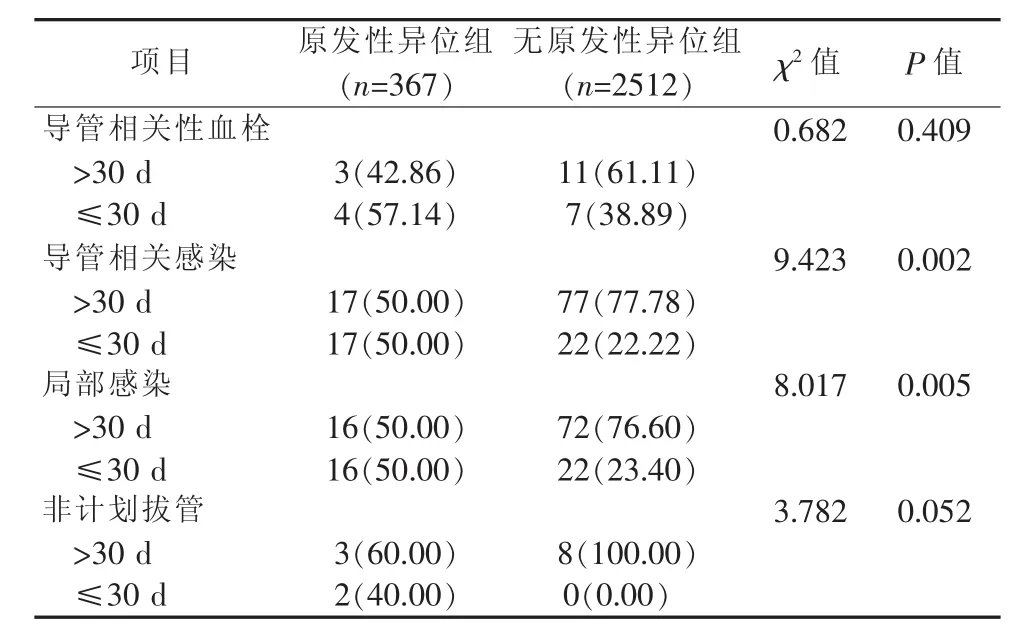
表3 两组患者PICC置管至发生并发症时间的比较[n(%)]
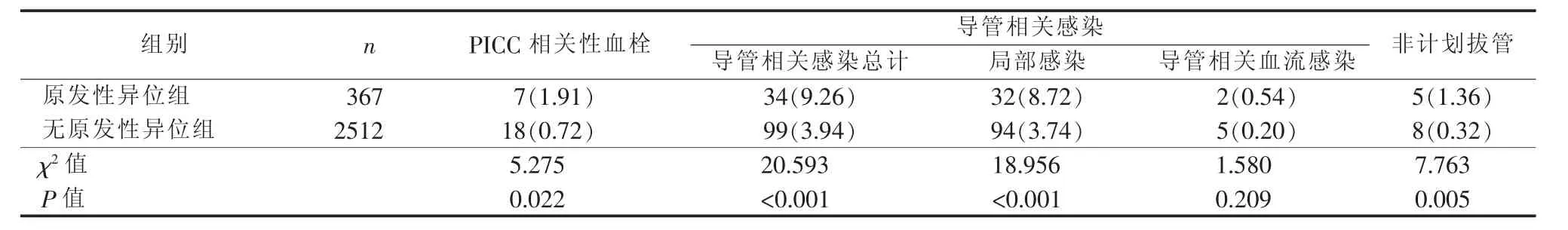
表2 两组患者PICC留置期间并发症发生情况的比较 [n(%)]
3 讨论
3.1 PICC原发性异位与留置期间相关并发症的发生不容忽视 PICC置管过程中,无论是采用盲穿技术还是B超引导下赛丁格穿刺技术,均可能导致原发性异位的发生。本研究原发性异位发生率为12.7%(367/2879)。PICC原发性异位本身可引起包括心律失常、心脏压塞、胸腔积液等多种并发症[7],还可能在原发性异位调整至正常位置过程中引起静脉管壁的损伤,或患者本身血管变异等原因,导致后续留置期间相关并发症的发生率增加。本研究发现,PICC置管期间导管相关性血栓、导管相关感染和非计划拔管的发生例数不少。因此,研究原发性异位与留置期间相关并发症的发生情况及相互关系,并探讨如何预防、早期判断和处理后续留置期间相关并发症的发生十分重要。
3.2 PICC原发性异位可导致导管留置期间相关并发症的发生率升高 本研究发现,原发性异位患者在PICC留置期间,导管相关性血栓、导管相关感染、非计划拔管发生率高于无原发性异位患者(P<0.05),说明原发性异位与后续导管留置期间相关并发症的发生有一定的相关性。PICC原发性异位的主要原因包括颈部、胸腔占位压迫、血管解剖变异、体位不当、穿刺部位选择不当(静脉、肘部上下、左右肢体)、置管前测量不准确等操作不当[8]。其中,颈部、胸腔压迫、血管解剖变异等会导致局部血液流速缓慢或血流不规则,产生涡流并发生血流动力学改变,从而导致导管相关性血栓的发生。选择头静脉穿刺置管,不仅原发性异位发生率最高(10.5%)[9],且导管相关性血栓的发生率要高于贵要静脉[10]。PICC原发性异位虽经调整后位于上腔静脉,然而由于多次操作,可使血管内膜遭到破坏,从而造成导管相关性血栓的增加。同时,反复多次调整送管,不仅会误伤其他血管致使局部血肿形成,还会增加整个置管过程的时间,从而增加了导管相关感染的机会[11]。非计划拔管主要与导管相关血栓、无法控制的导管相关感染等并发症有关。
3.3 PICC原发性异位可导致导管留置30 d内相关并发症的发生率升高 本研究发现,原发性异位患者在发生导管相关性血栓、导管相关感染、局部感染、非计划拔管方面,留置导管30 d内患者的占比均高于无原发性异位患者,其中导管相关感染、局部感染方面两组差异存在统计学意义(P<0.05),说明原发性异位经调整的患者,其发生导管相关感染更早。PICC导管留置时间是导管相关性感染发生的危险因素,留置时间长的患者引起相关性感染发生率高于留置时间短者[12]。本研究结果显示,原发性异位患者在留置导管30 d内,导管相关感染发生率高达50.00%,远高于无原发性异位患者,这恰好能更进一步说明原发性异位对留置期间导管相关感染的影响。因此,对于原发性异位患者,即使通过调整导管尖端位置至上腔静脉,后续导管留置期间,尤其是留置30 d内,仍需密切关注其相关并发症的发生,做到早期发现并早期处理,从而减少非计划拔管的发生。
4 小结
原发性异位患者在PICC留置期间,导管相关性血栓、导管相关感染、非计划拔管发生率高于无原发性异位患者,且发生导管相关感染更早。因此,在PICC置管过程中应尽可能减少原发性异位的发生;对于已发生原发性异位经过调整的患者,尤其是留置早期,需要密切关注相关并发症的发生,并早期发现和处理,从而减轻患者的痛苦和经济负担。今后研究可进一步探讨引起原发性异位的原因及相应干预措施,以切实保障患者的化疗需求。
