超声造影引导胸膜穿刺在胸腔积液查因的研究
2019-12-19周大治周兴华
李 婷 周大治 周兴华 胡 毅 汤 庆
广州医科大学附属第一医院超声科 (广州 510120)
胸腔积液在临床中十分常见,肺部疾病、胸膜疾病及肺外疾病等均可引起胸腔积液。胸腔积液的常见类型有漏出液和渗出液,漏出液多为心、肝、肾功能不全引起,容易判断。渗出液常见病因是结核性和恶性积液,而胸腔积液常规生化检查不易鉴别,确诊需依靠细菌学、细胞学和组织病理学检查。虽然细菌学和细胞学检查价值高但阳性率低,这主要是因为胸腔积液中结核杆菌及脱落的肿瘤细胞数量少、分布密度低,不易在显微视野中被检出。美国胸科协会建议,对于不明原因的渗出性胸腔积液,尤其是怀疑结核和恶性者,胸膜活检应为常规诊断手段。而超声或CT引导下活检可提高诊断效率[1- 2]。
超声引导胸膜穿刺活检与CT引导相比,具有利于实时监测操作,自由选择并调整进针的路径、角度、深度,准确定位针尖位置的优势,并且超声引导无放射性辐射、费用低廉。此外,高分辨率超声可以探查到位于胸廓上口区域的神经束,而彩色多普勒超声可以探查胸廓上口及胸骨旁的血管,这在引导穿刺的过程中可以有效的避免神经束及血管的损伤。而超声造影可以用于发现胸膜肿瘤活性部分及供血血管和肿瘤内的坏死病灶[3]。因此超声在胸膜病变的研究中也日益发挥着越来越重要的作用。本研究以胸腔积液查因入院患者为研究对象,通过分析常规超声以及超声造影在胸膜穿刺活检中的应用价值,以期为胸膜活检的高效取材及临床诊疗提供更多的参考意见。
1 资料与方法
1.1 研究对象
选取2014年1月—2017年12月,我院因胸腔积液查因入院,经超声引导穿刺病理活检并且进行病理学诊断的患者54例,其中男性患者35例,女性患者19例。平均年龄为(55.89±15.01)(20~86)岁。
1.2 仪器与方法
使用意大利百胜Mylab 90型彩色超声诊断仪作为超声诊断仪器。经常规二维超声对胸膜进行探查及测量,记录胸膜的厚度、形态、边界以及内部回声。超声造影剂采用意大利Bracco公司生产的声学造影剂SonoVue。以经肘静脉团注的方式注入造影剂2.4 mL,随之注入生理盐水10 mL。超声造影时将仪器切换至造影模式,注意观察并记录病灶的形态、边界及内部增强情况。
超声引导胸膜穿刺活检的术前准备包括:①必要的实验室检查(如血常规、血凝等);②停用阿司匹林等抗凝药物至少一周;③术前谈话及签署知情同意书;④因考虑到胸膜反应较为常见,因此给予病人吸氧准备。禁忌症包括①绝对禁忌证:严重的凝血机制障碍(INR>1.8,部分凝血活酶时间>50s,血小板计数<50×109/L)②相对禁忌证:肺气肿性肺大疱、肺动脉高压、当呼吸功能严重受限,血气分析值较低时,应先行治疗,待病人一般情况改善后方可穿刺[4]。
超声引导胸膜穿刺活检使用美国BARD公司的全自动活检枪和16G或18G活检切割针。患者的穿刺体位为侧卧位,屈膝弯腰,而胸腔积液较少时则采用坐位。穿刺部位的选择如下:胸膜若为结节样增厚、团块样增厚及不均匀增厚,则选择该处为穿刺定位位置;若为弥漫性增厚,则优先考虑肋膈角附近定位,胸腔积液深度>10 mm。穿刺时嘱咐患者平静呼吸,超声引导下活检枪对准定位处,当针尖到达胸膜病变表面时,快速发射活检针取材。
每位患者分别在常规超声和超声造影的引导下各进行穿刺,分为常规组和造影组。常规组进行穿刺1次,造影组的病灶为不增强和均匀增强类型时均只穿刺1次,当为不均匀增强类型时则分别在增强区和不增强区各进行1次穿刺。所取的标本置于10%福尔马林溶液中固定并送检进行病理学诊断。
1.3 统计学方法
所有数据采用SPSS 13.0软件进行统计学分析。计数资料组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 胸膜活检的病理结果
54例患者中6例患者未获得明确病理诊断。48例患者明确病理诊断为阳性。其中非特异性胸膜炎8例(16.67%),结核性胸膜炎11例(22.92%),恶性胸膜肿瘤29例(60.42%),恶性肿瘤经免疫组织化学和特殊染色分类(包括恶性间皮瘤5例、腺癌16例、鳞癌3例、非小细胞癌2例、小细胞癌3例)。
2.2 常规超声检查结果
经常规二维超声检查,良恶性胸膜病变的内部回声改变无显著差异,表现为低回声或等回声,均未探查到胸膜钙化。而从增厚的程度及形态上,可将胸膜分为未增厚、弥漫性增厚,结节样增厚、团块样增厚及不均匀增厚。具体声像图表现如下:①胸膜未增厚(正常胸膜厚度为2~4 mm)②结节样增厚二维超声显示为局限性增厚,胸膜局部呈结节状或半圆形隆起,边界清楚,与周围胸膜厚度不一致(图1A)。③团块样增厚显示为胸膜大片明显增厚,呈肿块样增厚(图2A)。④弥漫性增厚显示为胸膜呈均匀增厚,内部为均匀低回声(图3A)。⑤不均匀增厚显示为广泛的胸膜增厚并且增厚程度不一致,近似于“波浪状”(图4A)。

图1 胸膜结节样增厚二维超声图像(A)及超声造影图像(B)
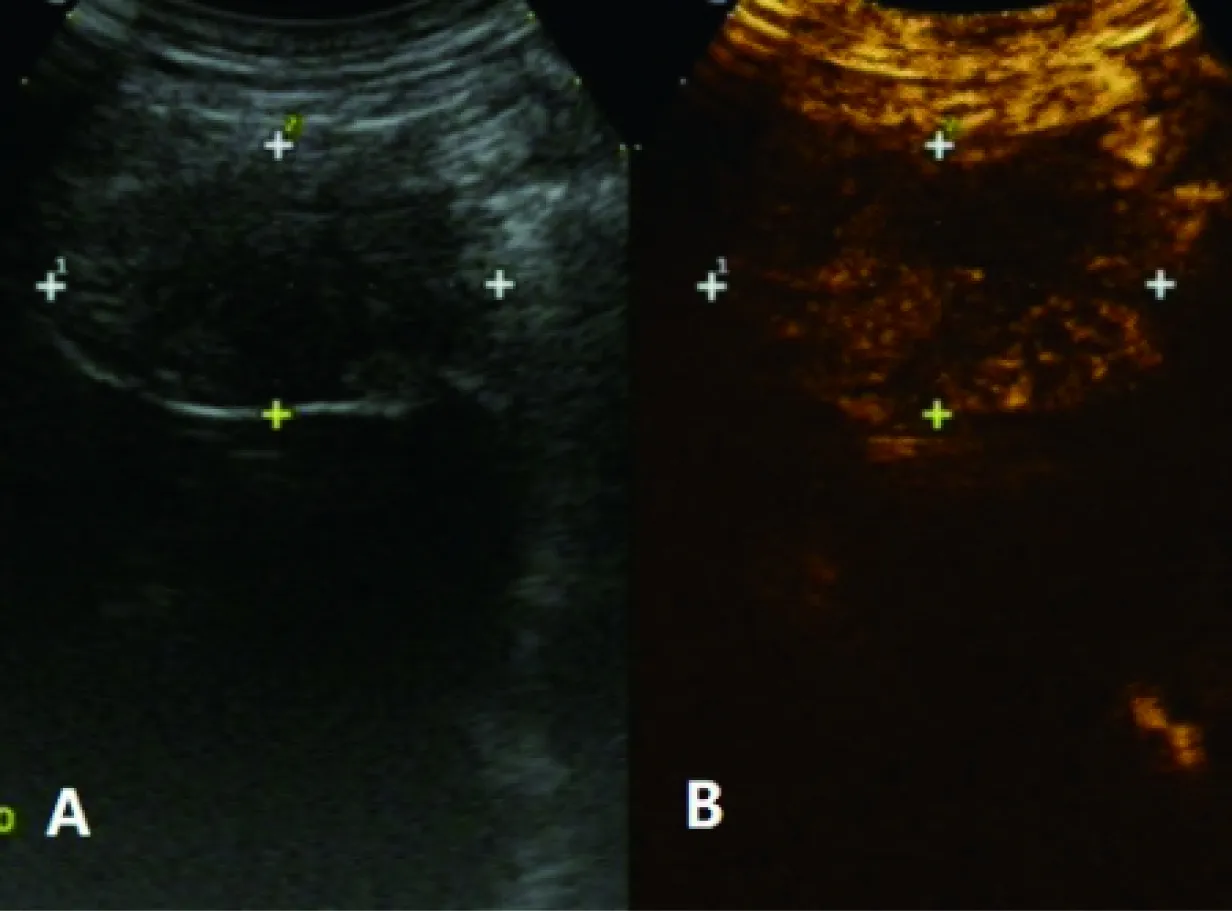
图2 胸膜团块样增厚二维超声图像(A)及超声造影图像(B)

图3 胸膜弥漫性增厚二维超声图像(A)及超声造影图像(B)
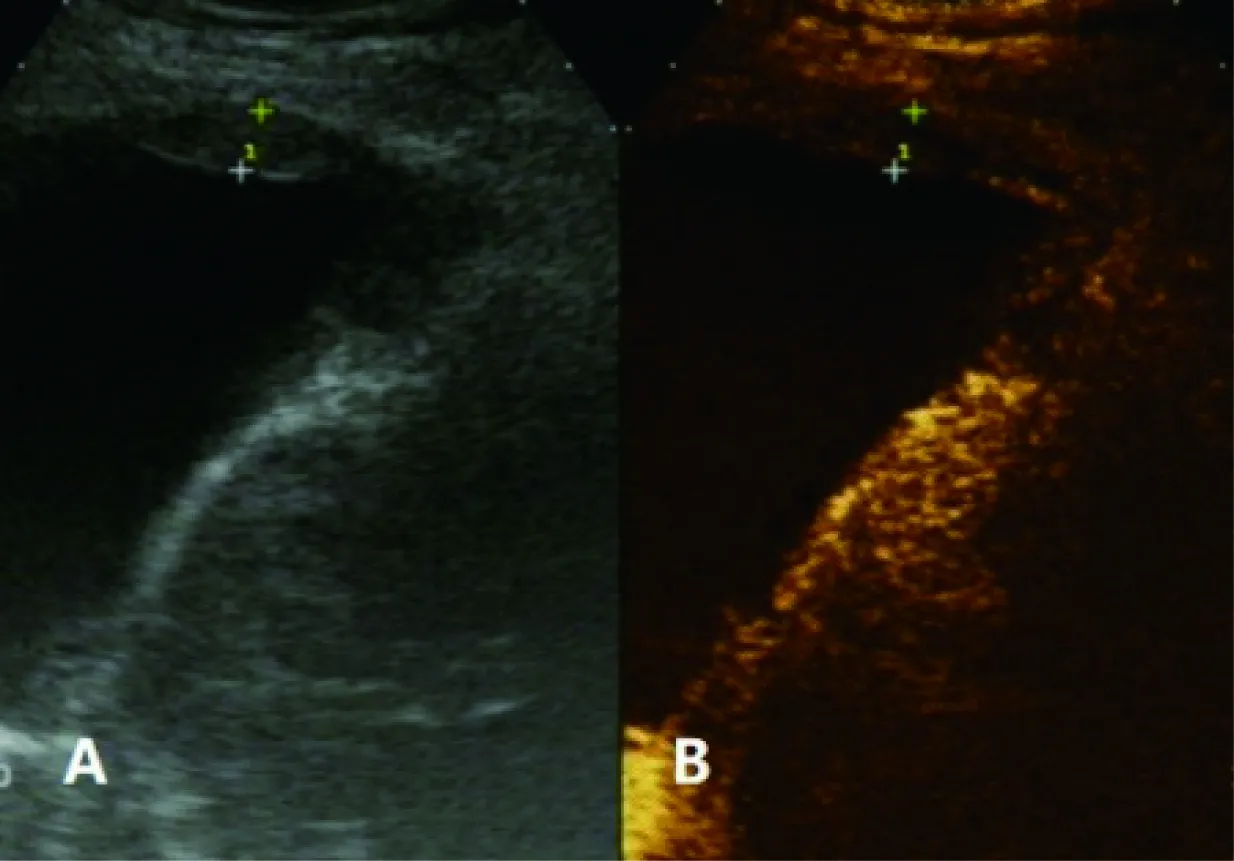
图4 胸膜不均匀增厚二维超声图像(A)及超声造影图像(B)
常规二维超声提示胸膜未增厚5例,均见于良性胸膜病变。声像图为胸膜增厚的表现中结节样增厚16例,团块样增厚2例,弥漫性增厚13例,不均匀增厚12例。而良恶性胸膜病变均可引起胸膜增厚。良性胸膜病变主要见于非特异性胸膜炎以及结核性胸膜炎。胸膜恶性病变主要见于胸膜间皮瘤和胸膜转移瘤,转移瘤又以腺癌多见。良恶性胸膜病变与胸膜增厚类型的关系见表1,两者的相关性差异没有统计学意义(χ2=2.48,P=0.48),因此不能仅仅通过常规超声显示的胸膜增厚类型而对胸膜的良恶性病变进行判断。

表1良恶性胸膜病变的增厚类型对比 例
2.3 超声造影检查结果
均匀增强28例(图1B、3B),不均匀增强11例(图2B),不增强9例(图4B)。不均匀增强见于结核性胸膜炎(3例)及恶性胸膜病变(8例)。结果显示,良恶性胸膜病变与胸膜超声造影的增强类型相关性差异没有统计学意义(χ2=3.63,P=0.16)。
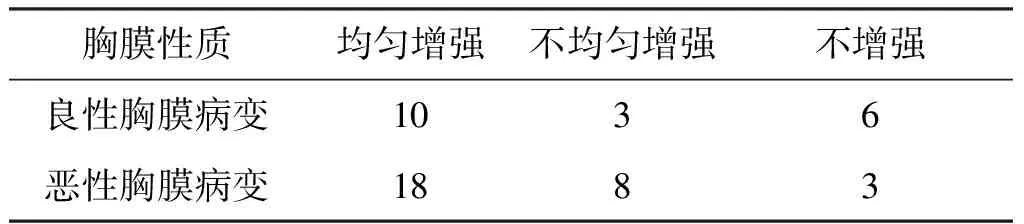
表2良恶性胸膜病变的增强类型对比 例
2.4 穿刺阳性率比较
(1)常规组和造影组的穿刺阳性率比较
穿刺阳性率是指样本能取得明确病理诊断的比例[1]。由表3可见常规组和造影组的穿刺阳性率差异有统计学意义(χ2=5.88,P=0.02)。可以认为超声造影引导下胸膜穿刺阳性率高于常规超声。
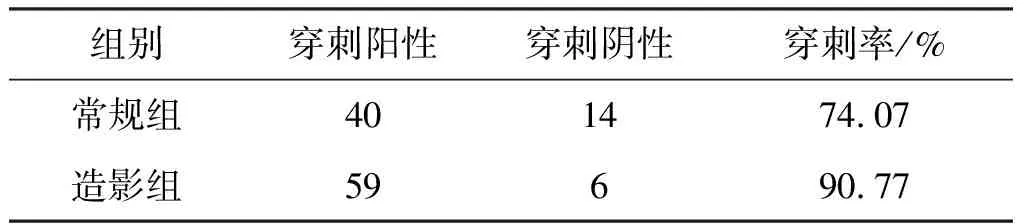
表3常规组与造影组穿刺阳性率的对比
(2)超声造影增强区与不增强区的穿刺阳性率比较
在表2胸膜超声造影均匀增强和不均匀增强类型中,通过不同取材区域(增强区和不增强区),对穿刺阳性率进行比较,结果见表4。可见超声造影增强区的穿刺取材阳性率高于不增强区(校正χ2=16.13,P<0.001)。从而证实了在超声造影增强区的穿刺有助于提高活检取样的阳性率。
表4 增强区与不增强区穿刺阳性率的对比

取样区域 穿刺阳性 穿刺阴性 穿刺率/%增强区 37 2 94.87不增强区 4 7 36.36
3 讨 论
对于胸腔积液查因的患者,临床上以往多采用痰或胸腔积液细胞学检查,虽然这种方法操作简单,但是阳性率并不高。超声在胸腔积液诊断中的优势有目共睹,尤其在急危重的患者身上,更是体现了超声方便、高效的应用价值。而在胸腔积液作为声窗的衬托下,超声同样可以有效的观察患者胸膜的情况。目前已经有大量的研究证实了超声引导下的胸膜穿刺活检的积极作用,但是超声造影的相关研究较少。从本文的研究结果中可以得出仅从常规二维声像图表现上难以对胸膜的良恶性病变做出判断。
良恶性胸膜病变在血管解剖以及血流动力学上存在一定的差异。而超声造影就能够利用血流灌注的优势较好的显示病灶血供的情况。本文的结果显示不能仅仅从超声造影病灶的不同增强类型来判断其良恶性。我们认为这与疾病的发展过程密切相关。在胸膜恶性病灶中新生血管较多并且走形杂乱迂曲、生长不规律、血管壁结构不完整,由于细胞异型增生、新生血管的供血存在差异可以导致部分细胞的凋亡,从而表现为不均匀增强或无增强,但是如果在恶性病变的早期,细胞尚未达到大面积的凋亡,不均匀增强程度亦可不显著,而超声造影也可以表现为均匀增强。同样,以常见的良性胸膜病变,结核性胸膜炎为例,它也存在不同的发展过程,当以坏死为主要改变阶段,造影多表现为不均匀增强或无增强类型,但如果在病变的增生或渗出期时同样可以表现为均匀增强[5- 6]。因此不能仅仅通过超声造影的增强类型对胸膜疾病的良恶性进行判断,这也符合本研究的结果。
虽然不能仅从超声造影的增强类型上对胸膜的良恶性进行评判,但是从表3和4的结果,可以看出超声造影在提高胸膜活检穿刺阳性率的价值。正如前文所述,无论良性病灶还是恶性病灶,其内部均会出现凋亡或坏死区,而超声造影能够显示病灶的血供情况,从而可以区分出病灶内的活性组织以及坏死组织区域,引导穿刺针避开坏死组织区域,从而有效的提高了穿刺的阳性率[7- 8]。
综上所述,超声造影虽然在判断胸膜良恶性病变上统计学意义不明显,但是它能指导穿刺活检过程中避开病变坏死区域,从而有效的提高穿刺活检的阳性率,这对引导胸膜活检并获得有效的病理诊断结果,从而判断胸腔积液的病因具有重要的临床价值。
