颅脑外伤患者开颅术后颅内感染的危险因素分析
2019-12-16黄国兵王超
黄国兵 王超

[摘要]目的 探討颅脑外伤患者开颅术后颅内感染的危险因素。方法 选取2015年2月~2018年12月我院收治的60例颅脑外伤患者作为研究对象。收集患者的临床资料,分别对患者的性别、年龄、手术时间、手术次数、切口脑脊液渗漏情况、术后血清蛋白等因素进行分析。结果 60例颅脑外伤患者中出现颅内感染7例,占比11.67%,7例感染患者的脑脊液中培养出2株病原菌,其中革兰阳性杆菌占比为28.57%(2/7)。单因素分析结果提示,手术时间≥4 h患者的感染率(32.26%)高于手术时间<4 h者(6.90%),差异有统计学意义(P<0.05);手术次数≥2次患者的感染率(27.50%)高于手术次数为1次的患者(5.00%),差异有统计学意义(P<0.05);切口存在脑脊液渗漏患者的感染率(38.89%)高于无脑脊液渗漏患者(11.90%),差异有统计学意义(P<0.05);术后血清蛋白≥35 g/L患者的感染率(26.67%)高于术后血清蛋白<35 g/L者(13.33%),差异有统计学意义(P<0.05)。Logistic多因素回归分析结果提示,手术时间≥4 h(β=1.65;OR=1.41;95%CI:1.27~1.78)、手术次数≥2次(β=1.35;OR=1.65;95%CI:1.32~1.98)、有切口脑脊液渗漏(β=2.78;OR=1.42;95%CI:1.24~1.68)、术后血清蛋白≥35 g/L(β=1.28;OR=1.32;95%CI:1.19~1.68)是颅脑外伤感染的独立危险因素(P<0.05)。不同年龄、性别患者的颅内感染率比较,差异无统计学意义(P>0.05)。结论 多种因素可导致颅脑外伤患者开颅术后发生颅内感染,手术时间、手术次数、切口脑脊液渗漏、术后血清蛋白为颅脑外伤感染的独立危险因素,且临床中需将近时段院内感染常见菌考虑在内,对抗菌药物进行合理的调整,可对感染进行有效地控制。
[关键词]颅脑外伤;开颅术;颅内感染;影响因素;耐药性
[中图分类号] R651 [文献标识码] A [文章编号] 1674-4721(2019)10(a)-0057-03
[Abstract] Objective To explore the risk factors of intracranial infection after craniotomy in patients with traumatic brain injury. Methods Sixty patients with craniocerebral trauma admitted to our hospital from February 2015 to December 2018 were selected as the research objects. The clinical data of the patients were collected, and the factors such as gender, age, operation time, operation times, cerebrospinal fluid leakage of incision, postoperative serum protein and so on were analyzed. Results Intracranial infection occurred in 7 of 60 patients with craniocerebral trauma, accounting for 11.67%, two strains of pathogenic bacteria were cultured from cerebrospinal fluid of 7 infected patients, of which gram-positive bacilli accounted for 28.57% (2/7). The results of single factor analysis suggested that infection rate of patients with operation time ≥ 4 h (32.26%) was higher than that of patients with operation time < 4 h (6.90%), the difference was statistically significant (P<0.05). The infection rate of patients with ≥ 2 operations (27.50%) was higher than that of patients with 1 operation (5.00%), and the difference was statistically significant (P<0.05). The infection rate of patients with cerebrospinal fluid leakage in incision (38.89%) was higher than that of patients without cerebrospinal fluid leakage (11.90%), and the difference was statistically significant (P<0.05). The infection rate of patients with postoperative serum protein ≥ 35 g/L (26.67%) was higher than that of patients with postoperative serum protein < 35 g/L (13.33%), and the difference was statistically significant (P<0.05). Logistic multivariate regression analysis showed that operation time ≥ 4 h (β=1.65; OR=1.41; 95%CI: 1.27-1.78), number of surgeries ≥2 (β=1.35; OR=1.65; 95%CI: 1.32-1.98), cerebrospinal fluid leakage with incision (β=2.78; OR=1.42; 95%CI: 1.24-1.68), postoperative serum protein ≥ 35 g/L (β=1.28; OR=1.32; 95%CI: 1.19-1.68) were independent risk factors for craniocerebral trauma infection (P<0.05). There were no significant difference in intracranial infection rate between patients of different ages and sexes (P>0.05). Conclusion A variety of factors can lead to intracranial infection after craniotomy in patients with craniocerebral trauma. Operation time, operation times, cerebrospinal fluid leakage of incision and postoperative serum protein are independent risk factors for craniocerebral trauma infection. In clinical practice, it is necessary to take into account common bacteria in hospital infection for nearly a period of time. Reasonable adjustment of antibacterial drugs can effectively control infection.
[Key words] Craniocerebral trauma; Craniotomy; Intracranial infection; Influencing factors; Drug resistance
随着人们生活节奏的加快和生活习惯的改变,颅脑损伤率呈上升趋势。对于颅脑外伤患者常采取开颅手术治疗,虽然效果显著,但在术后容易诱发颅内感染,其为致使患者死亡的主要因素。在临床中对于颅内感染的处理不规范,不仅导致医疗成本提高,同时还会损伤患者的神经功能,危及患者的生命安全[1]。为了保证临床治疗效果,临床有较多关于感染危险因素的研究,通过统计分析,发现合并并发症(高血压脑出血、重型颅脑损伤、酸碱失衡、全身抵抗力下降、水电解质紊乱)、术后脑脊液漏、脑室引流、开颅手术面积过大等均可作为诱发因素。针对上述危险因素,还需以预防为主,加强抗生素的使用,规范操作原则和无菌性,缩短引流管留置时间,以免产生不可逆损伤。本研究以我院收治的60例颅脑外伤患者作为研究对象,旨在探索颅脑外伤患者开颅术后颅内感染的危险因素,以期为指导临床提供依据,现报道如下。
1资料与方法
1.1一般资料
选取2015年2月~2018年12月我院收治的60例颅脑外伤患者作为研究对象,其中,年龄3~72岁,平均(48.89±5.93)岁;男39例,女21例。本研究通过我院医学伦理委员会批准。纳入标准:①患者各项资料和实验室报告均齐全;②患者及家属均了解本次试验方法和目的,且签署同意书。排除标准:①中途失访或资料不齐全者;②合并精神类疾病者;③合并严重脏器功能受损者。
1.2方法
收集并回顾性分析患者的临床资料,主要包括手术位置、性别、年龄、手术时间、手术次数、脑脊液渗漏情况、术后并发症发生情况、颅内感染情况及脑脊液细菌培养结果。
1.3观察指标及评价标准
分析影响颅脑外伤患者开颅术内感染的因素。
颅内感染诊断标准以出现与病程不相应的意识障碍、头痛、发热等颅内感染情况,并符合:①具有浑浊的脑脊液外观,脑脊液白细胞(WBC)计数>0.01×109/L,占比>50%,外周血WBC>10.0×109/L;②脑脊液中糖定量<2.25 mmol/L,蛋白定量>0.45 g/L,具备上述2条者可确定为颅内感染。
1.4统计学方法
采用SPSS 22.0统计学软件进行数据分析,计数资料用率表示,组间比较采用χ2检验,多因素相关性分析采用Logistic回归分析,以P<0.05为差异有统计学意义。
2结果
2.1颅内感染者脑脊液中各类病原菌占比情况
本研究中,60例颅脑外伤患者中出现颅内感染7例,占比11.67%,7例感染患者的脑脊液中有2株病原菌被培养出,其中革兰阳性杆菌占比28.57%(2/7),主要包括金黄色葡萄球菌(1例)、肺炎链球菌(1例)。
2.2开颅术后颅内感染的相关因素分析
手术时间≥4 h患者的感染率高于手术时间<4 h者,差异有统计学意义(P<0.05);手术次数≥2次患者的感染率高于手术次数为1次的患者,差异有统计学意义(P<0.05);切口存在脑脊液渗漏患者的感染率高于无脑脊液渗漏患者,差异有统计学意义(P<0.05);术后血清蛋白≥35 g/L患者的感染率高于术后血清蛋白<35 g/L者,差异有统计学意义(P<0.05)。不同年龄、性别患者的颅内感染率比较,差异无统计学意义(P>0.05)(表1)。
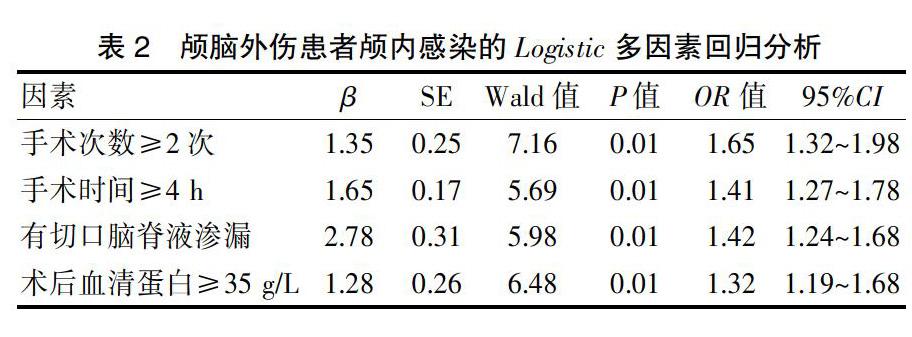
2.3颅脑外伤患者颅内感染的Logistic多因素回归分析
将颅脑外伤患者是否发生颅内感染作为因变量,将手术时间、手术次数、切口脑脊液渗漏、术后血清蛋白作为自变量,考察颅脑外伤感染的独立危险因素。自变量赋值情况为:手术时间≥4 h=1,手术时间<4 h=0;手术次数≥2次=1,手术次数1次=0;有切口脑脊液渗漏=1,无切口脑脊液渗漏=0;术后血清蛋白≥35 g/L=1,术后血清蛋白<35 g/L=0。多因素考察结果提示,手术时间≥4 h、手术次数≥2次、有切口脑脊液渗漏、术后血清蛋白≥35 g/L是颅脑外伤感染的独立危险因素(P<0.05)(表2)。
3讨论
颅脑外伤常采取开颅手术治疗[2],术后颅内感染为临床中极为常见的并发症,危及患者生命安全,影响预后。相关研究表明,颅脑手术的感染率为5.00%~22.00%,与本研究结果颅脑外伤手术感染率(20.00%)具有相似性[3]。有研究表明[4],由于开颅手术破坏外周组织及血脑屏障的保护机制,合并患者伴随基础疾病,导致颅内感染的发病概率显著提高。随着医疗水平的不断提高,三代头孢类抗生素被广泛应用于临床,却也使得革兰阳性杆菌及革兰阴性杆菌的耐药性显著增强[5-6]。本研究中,60例颅脑外伤患者开颅术后,出现7例颅内感染,占比11.67%,其中感染患者的脑脊液中培养出2株病原菌,革兰阳性杆菌占比为28.57%(2/7)。抗菌药品作用于病原菌可出现耐药性,主要由于抗菌药物靶位发生变化,胞浆通透性变化等,该因素与抗菌药物的广泛使用具有一定的联系。此外,本研究经过单因素分析,发现影响开颅术后感染的因素有手术时间、手术次数、术后切口的脑脊液渗漏及术后血清蛋白水平。患者的年龄、性别与感染率无显著关系(P>0.05)。熊江波等[7]的研究结果提示,伴随脑脊液渗漏的患者出现颅内感染的概率显著增高,后颅窝手术部位因具有非常复杂的解剖结构,导致手术时间增加,也使得颅内感染的概率提高。而本研究中,手術时间≥4 h患者的感染率高于手术时间<4 h患者,手术次数≥2次患者的感染率高于手术次数为1次的患者,切口存在脑脊液渗漏患者感染率高于无脑脊液渗漏患者,术后血清蛋白≥35 g/L患者的感染率高于术后血清蛋白< 35 g/L患者,差异均有统计学意义(P<0.05)。经Logistic多因素回归分析结果提示,导致颅脑外伤感染的独立危险因素为手术时间、手术次数、切口脑脊液渗漏及术后血清蛋白含量,主要是因为手术时间过长,可增加组织暴露时间,从而为细菌侵入体内创造有利时间,进而增加感染率[8-9];手术频繁性操作,也可导致术后诱发感染[10];神经外科患者术后常需在颅内或皮下留置引流管,以便脑脊液和积血的引流,若置管时间过长、引流不畅、引流后位置过高,均可导致引流口直接感染,进而引起脑脊液漏,增加感染几率[11-12]。在确定感染危险因素后,还需加强相应措施的处理,尽可能减少引流管的使用,尽早拔除引流管,时刻保持引流通畅,且缩短手术时间和减少手术次数,在根本上控制感染率[13-15]。
综上所述,多种因素可导致颅脑外伤患者开颅术后颅内感染,手术时间、手术次数、切口脑脊液渗漏、术后血清蛋白含量为独立危险因素,且临床中需将近时段院内感染常见菌考虑在内,对抗菌药物进行合理的调整,可对感染进行有效的控制。
[参考文献]
[1]李玉伟,雷燕妮,陈必耀,等.闭合性重度颅脑损伤患者开颅术后颅内感染相关因素分析及对策[J].临床神经外科杂志,2015,34(4):253-255.
[2]杨继玮.脑外伤开颅术后颅内感染发生的危险因素分析[J].中国实用神经疾病杂志,2016,19(5):90-91.
[3]陆冠平,廖声潮,余永佳,等.神经外科开颅术后颅内感染的相关危险因素分析[J].广西医科大学学报,2014,31(4):590-592.
[4]陈峥,肖高华.开颅术后颅内感染的危险因素及对策[J].中国实用医刊,2014,41(5):32-33.
[5]邢永国,孟伟英,张淑祥,等.神经外科开颅术后颅内感染诊治新进展[J].中华医院感染学杂志,2016,26(22):5268-5271.
[6]邓明均,吴晓宏,孙卫和,等.脑外伤开颅术后颅内感染发生的相关危险因素研究[J].南通大学学报(医学版),2016, 36(6):631-632.
[7]熊江波,刘盛.颅脑外伤患者开颅术后颅内感染的相关因素与耐药性分析[J].飲食保健,2018,5(45):44-45.
[8]何晓斌,丁毅,刘毅,等.开颅术患者颅内感染相关因素分析[J].中华医院感染学杂志,2014,43(16):4043-4045.
[9]高捷,吴晓梁,张敏,等.开颅术后并发颅内感染的相关危险因素分析[J].浙江创伤外科,2017,22(6):1107-1108.
[10]程艳.开颅术后神经系统感染的危险因素及临床干预[J].中国实用神经疾病杂志,2017,20(17):104-106.
[11]王志强.开颅手术后发生颅内感染的相关性危险因素分析[J].中国实用神经疾病杂志,2015,33(13):81-82.
[12]李建峰,崔凯,董雅兰,等.急性颅脑损伤患者术后颅内感染相关因素临床分析[J].中国现代医学杂志,2014,24(17):87-89.
[13]周敏光,彭远强,梁鑑添,等.神经外科开颅手术患者发生术后颅内感染的相关危险因素探析[J].当代医药论丛,2015,43(2):207-208.
[14]蒋晓华,何宗泽,王燕,等.神经外科Ⅰ类切口术后颅内感染的危险因素分析[J].解放军医药杂志,2019,31(2):64-67.
[15]肖振军.神经外科开颅术后颅内感染的危险因素分析[J].世界临床医学,2016,10(23):13-13.
(收稿日期:2019-04-17 本文编辑:孟庆卿)
