超声引导髂筋膜阻滞联合轻比重腰麻在老年高危髋关节置换术中的应用
2019-12-09姚书敏夏瑞刘伟伟唐丽徐伟长江大学第一临床医学院荆州市第一人民医院醉科湖北荆州434000
姚书敏,夏瑞,刘伟伟,唐丽,徐伟 (长江大学第一临床医学院 荆州市第一人民医院醉科,湖北 荆州 434000)
随着社会老龄化进程加剧及生活水平提高,伴随而来的是髋关节置换术已成为老年患者常见的手术之一。然而此类患者心肺脑肾等重要器官功能脆弱、代偿及储备功能很差,且常常合并心肺脑等器官疾病,难以承受麻醉手术引起血流动力学剧烈波动,从而导致心脑血管意外,甚至危及生命。因此,如何选择合适的麻醉方式及围术期精细化管理,维持术中循环稳定,降低围术期并发症,促进患者快速康复,一直是临床关注的热点和重点。为此,笔者探讨了超声引导髂筋膜阻滞联合轻比重罗哌卡因腰麻在老年高危髋关节置换术中的有效性和安全性。
1 资料与方法
1.1 一般资料
选择我院2017年1月至2018年12月行髋关节置换术的老年患者60例,年龄75~94岁, ASA分级 Ⅲ级51例,Ⅳ级9例。其中男性28例,女性32例。人工股骨头置换术26例,全髋节置换术34例。合并高血压病43例,心脏疾病31例(心电图显示:房早、室早、房颤、束支阻滞及心肌缺血性改变等),糖尿病12例,肺部疾病8例,脑梗死及帕金森病15例,慢性肾功能不全4例,所有患者均合并一个或多个器官中度以上功能障碍,术前均进行内科治疗,调整至最佳状态。按随机数字法,随机分为超声引导髂筋膜阻滞联合轻比重腰麻组(A组,即观察组)和罗哌卡因等比重腰硬联合麻醉组(B组,即对照组)。2组患者在年龄、性别、ASA分级、术前合并症、手术种类与时间、出血量、术中输液输血量、尿量比较差异无统计学意义(P>0.05),见表1。排除标准:椎管内麻醉绝对禁忌证、局麻药过敏、脊髓和脊神经病变。研究获得医院医学伦理委员会批准,所有患者签署麻醉知情同意书。

表1 2组患者年龄、ASA分级、手术种类、合并症、手术时间、出入量等指标的比较
1.2 手术方法
患者取侧卧位,采用常规髋关节后外侧入路,实施骨水泥人工股骨头(半髋)或全髋关节置换术。
1.3 麻醉方法
患者禁食8h,禁饮2h,均不给予抗胆碱及镇痛镇静等术前用药,合并高血压、心脏病、糖尿病等病史患者,平时服用的抗高血压药、抗心绞痛药、降糖药物等术前不停药,继续服用至术前。服用抗血小板药物的病人,术前7d使用低分子肝素桥接抗凝。所有患者入室前缓慢输注平衡液500mL,以补充生理需要量。入室后常规监测(飞利浦MP50)Bp、HR、体温、ECG、SpO2,并吸氧3L/min,24G留置针开放静脉通道。局麻下行桡动脉穿刺置管监测有创血压,颈内静脉穿刺置管监测CVP。A组患者仰卧位行超声引导髂筋膜阻滞(超声仪Sonosite EDGE),麻醉前常规消毒铺巾,高频线阵探头6~13MHz套上无菌保护套,将探头置于腹股沟韧带上方,并与之平行,左右扫描先找到股动脉,然后在股动脉向外侧扫描,辨认股神经、髂筋膜、髂腰肌等重要结构,神经阻滞针(德国贝朗,Stimuplex D),采用平面内穿刺技术,从外侧进针。在超声引导下针尖到达髂筋膜下方,回抽无血,注入生理盐水1~2mL,再次确认针尖位置是否合适,是否在髂筋膜与髂腰肌之间,若液体沿髂筋膜间隙扩散明显,则定位正确,注入0.3%罗哌卡因30mL,采用多点注射法[1],可以在超声图像上看到局麻药由内向外将髂筋膜推开,随后导尿。15min后进行椎管内穿刺,胸膝侧卧位,患侧肢体在上,用超声定位L3~4间隙进行穿刺,A组采用腰硬联合包腰穿针行蛛网膜下腔穿刺,腰穿针侧孔向上,见脑脊液流出通畅,以0.2mL/s的速度注入0.3%罗哌卡因2mL(0.75%罗哌卡因1.2mL+无菌注射用水0.8mL),然后拔出腰穿针向头侧置入硬膜外导管3~4cm备用。B组患者以0.2mL/s的速度注入0.75%罗哌卡因2mL,然后拔出腰穿针向头侧置入硬膜外导管3~4cm。A组注药后,保持患侧向上,侧卧位状态下摆手术体位。15min内调节麻醉平面在T10左右。B组患者注药后,立即取仰卧位,调节麻醉平面在T10左右,如果血压下降超过基础值的20%,静滴麻黄碱5~10mg,如果心率小于50次/min,则静注阿托品0.3~0.5mg。如果术中出现肌肉紧张,患者有疼痛感觉,腰麻作用开始消退时经硬膜外导管给2%利多卡因3~5mL,观察麻醉平面,且无全脊麻。15min后硬膜外追加0.75%罗哌卡因5~6mL。所有患者均进行保温毯保温,维持体温在36~37℃。所有麻醉操作及麻醉管理均由经验丰富的同一麻醉医师进行。术中按6~8mL/(kg·h)输注平衡液,并根据血压、心率、中心静脉压、血红蛋白、失血量及病人情况综合指导补液和输血的量与速度,晶体胶体比例2∶1。血红蛋白维持在100g/L以上,尿量维持在2mL/(kg·h)。如果髂筋膜阻滞或椎管内穿刺失败,麻醉平面超过T10,术中失血量大于20%血容量而输血患者,均退出本研究。
1.4 观察指标
①麻醉前(T0)、椎管内穿刺前(T1)、腰麻注药后10min(T2)、20min(T3)、60min(T4)及术毕(T5)各时间点MAP、HR、CVP、SpO2。②2组血管活性药物使用率(麻黄碱、阿托品)、硬膜外局麻药的使用率。③麻醉效果分优秀、良、差。优:术中无痛,肌肉松弛,患者安静合作,术者满意,无不适感;良:术中无痛,有感觉,肌松欠佳,不影响手术;差:术中患者疼痛,肌松差,影响手术,需要辅助全麻药物。
1.5 统计学分析
2 结果
2.1 2组患者不同时点HR、MAP、CVP、SpO2的比较
于T1时点B组的MAP、HR显著高于术前T0以及A组的同期值(T1), T2、T3时点B组MAP、CVP明显低于T0, T2、T3、T4、T5时点B组MAP、CVP明显低于A组。上述差异均有统计学意义(P<0.05)。见表2。
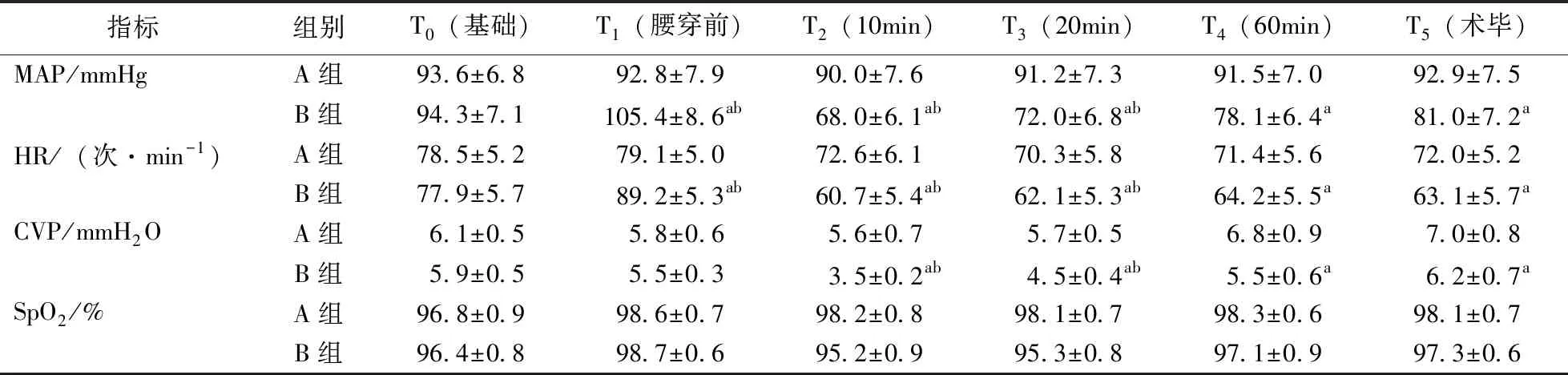
表2 2组患者不同时点HR、MAP、CVP、SpO2的比较
注:与A组比较,aP<0.05;与同组术前比,bP<0.05。
2.2 2组血管活性药物和硬膜外局麻药使用率的比较
B组的血管活性药物麻黄碱、阿托品使用率及硬膜外局麻药的使用率均显著高于A组(P<0.05)。见表3。

表3 2组血管活性药物及硬膜外局麻药使用率的比较
注:与A组比较,aP<0.05。
2.3 两组麻醉效果比较
两组麻醉的总体优良率差异无统计学意义(P>0.05)。见表4。

表4 两组麻醉效果比较
3 讨论
随着医疗技术的不断提高和人们对健康生活需求的日益增强,老年和高危患者已不再是麻醉手术禁忌。但老年患者机体组织器官衰退,心肺脑等重要脏器功能脆弱,且合并心肺脑肾及内分泌等疾病,病情往往比较复杂,严重威胁着麻醉手术安全。此类患者对于手术麻醉所致应激反应耐受力较差,往往无力代偿。另外,大多数髋关节置换术等患者常有较长时间卧床,生理储备功能进一步降低,体位变动极易引起血压等剧烈降低。因此,老年高危患者等麻醉风险极高,麻醉医师面临着严峻的挑战。合适的麻醉方式对于此类患者围术期安全有着非常重要的意义。
髋关节置换术目前可采用全麻、硬膜外、腰硬联合、超声引导下神经阻滞等多种选择。全麻因为对老年合并内科疾病高危患者的呼吸循环干扰大,术后肺不张、肺炎、肺栓塞、心脑血管意外等并发症发生率高,且对麻醉深度耐受范围窄,不宜首选。研究对象选择ASA为Ⅲ~Ⅳ级,且均合并一个或多个器官功能中度障碍的高危患者,其目的在于探讨老年高危患者髋关节置换术的理想麻醉方式。
区域麻醉可保持清醒便于交流、减少术后中枢神经系统和肺部并发症,以及静脉血栓发生率低而被作为首选。腰硬联合麻醉具有起效快,用药量少,麻醉效果确切,而广泛用于髋关节置换术等麻醉。本研究将其作为对照组,用0.75%罗哌卡因2mL腰麻,术中硬膜外注入0.75%罗哌卡因维持麻醉,其结果显示,在T2、T3、T4各时点,与术前比较血压下降,HR下降。给予等比重罗哌卡因后,双下肢阻滞,血管扩张,回心血量减少,外周阻力降低,出现血压下降。尤其是摆侧卧位后,健侧下肢低于躯干平面,血压急剧下降,HR降低,往往需要使用血管活性药物维持循环,结果显示麻醉后CVP降低,也说明回心血量减少。腰麻不仅具有用药少,起效快,麻醉效果确切,而且麻醉与手术体位一致的优点。侧卧位时,阻滞侧(即手术侧)下肢在上面,在术前消毒及术中操作,其患肢均被术者抬高,有利于血液回流。而处于低位的健侧下肢并没有阻滞,不会引起血管扩张。因而轻比重腰麻更能有效维持血流动力学稳定。如该研究结果所示,轻比重腰麻A组各时点Bp、CVP、HR无显著变化。而且与对照组(B组)相比较,轻比重腰麻组在麻醉后及术中,Bp及HR显著升高。与文献报道血管活性药物等使用率显著降低一致[2]。
轻比重腰麻具有用药少、麻醉效果确切,循环稳定,而广泛应用。但临床上发现轻比重腰麻也有其缺点,维持时间相对较短,小剂量低浓度0.3%罗哌卡因作用时间较短,超过2h患者就会有不适,甚至疼痛,而不能满足长时间手术要求,且不利于术后镇痛,尤其是全髋关节置换术的手术时间往往需要2h左右[3],单纯轻比重腰麻通常不能满足手术需要。
近年来,可视化技术迅速发展,超声引导下神经阻滞具有减少麻醉药物用量,有效镇痛,降低应激反应且并发症少,对机体干扰小的特点,而被广泛开展。髂筋膜间隙是一个潜在的腔隙,位于髂腰肌和髂筋膜之间,覆盖股神经、股外侧皮神经、闭孔神经和生殖神经等。将一定容量的局麻药注入髂筋膜间隙,可以同时阻滞闭孔神经、股神经、股外侧神经,以减轻疼痛,广泛应用于髋关节置换术[4]。研究使用高频超声探头,与腹股沟韧带平行放置,超声图像上可以清楚显示阔筋膜、髂筋膜、髂腹肌,股神经及股动脉静脉等解剖结构。采用平面内穿刺技术,不同角度多点阻滞,注入0.3%罗哌卡因 30mL。实时观察整个进针过程及药物在髂筋膜下扩散。但因髋关节部位神经分布复杂,往往会出现阻滞不全,而不能单独用于髋关节置换术麻醉。本研究在超声引导下行髂筋膜阻滞,镇痛起效后,再进行腰麻穿刺术。摆放侧卧位穿刺体位,极大减少患者疼痛和不适,从而减轻疼痛反应所致等血压升高和HR增快[5]。正如本研究结果显示,A组椎管内穿刺时,Bp、HR明显低于对照组(B组)。同时使患者配合,更有利于体位摆放,也降低椎管内穿刺的难度。
研究采用超声引导下髂筋膜阻滞联合轻比重罗哌卡因腰麻应用于髋关节置换时,利用髂筋膜阻滞延长麻醉时间。同时,用轻比重罗哌卡因腰麻弥弥补了髂筋膜阻滞不完善等缺点。同时,A组硬膜外导管几乎未用局麻药,仅1例患者因行全髋翻修置换术,时间超过3h,术者诉肌肉紧,术中通过硬膜外导管给予0.75%罗哌卡因5mL,且血压有所下降。而对照组(B组)硬膜外给药使用率远远高于观察组,研究结果充分证明髂筋膜阻滞显著延长轻比重腰麻的作用时间,其具体作用机制尚不清楚。
研究结果显示,2组麻醉效果分级优良率均达100%,满意度差异无统计学意义(P>0.05)。小剂量轻比重罗哌卡因单侧腰麻具有效果确切,循环稳定,但其作用时间短,髂筋膜阻滞具有作用时间长,但阻滞不完善,联合应用达到了相互补充,取长补短的作用。观察组(A组)术中各时点Bp、CVP、HR无统计学差异(P>0.05),而对照组的Bp、CVP、HR在麻醉后各时点显著低于观察组,且血管活性药物(麻黄碱、阿托品)的使用率显著高于观察组(P<0.05),进一步证实了联合应用充分发挥了各自优点,而避免了其缺点。
综上所述,超声引导下0.3%罗哌卡因30mL髂筋膜阻滞,联合0.3%罗哌卡因 2mL轻比重腰麻在髋关节置换术中应用具有镇痛完善,麻醉效果确切,血流动力学稳定,作用时间延长,特别适用老年合并心肺脑等重要脏器疾病危重患者,是此类患者首选的麻醉方式,值得临床推广。
