多孔钽棒移植与骨移植在髓芯减压保髋术中应用的有效性:Meta分析
2019-11-28曹向阳谢颖琼
孔 亮,曹向阳,谢颖琼,李 薏,张 颖
股骨头坏死(osteonecrosis of the femoral head,ONFH)是髋关节常见疾病,发病率较高,我国15 岁以上人群中约有812 万患者,男性发病率明显高于女性[1]。临床表现以髋关节疼痛为主,后期患者疼痛逐渐加重,日常生活受到影响,失去独立活动能力。目前临床上广泛采用的最终治疗手段为全髋关节置换术(total hip arthroplasty,THA),但人工关节寿命有限,特别是对于年轻人或髋关节活动较为频繁的患者,常常面临翻修问题[2],而THA 术后并发症,如假体周围感染问题等,目前亦没有好的解决方法[3]。如何避免或延迟年轻患者施行THA手术,成为当今关节外科领域倍受关注的问题。
目前常用的保髋手术有单纯髓芯减压以及髓芯减压联合同种异体骨移植、自体骨移植、人工骨材料填充、带血管骨瓣移植、钽棒移植、富血小板干细胞以及骨形态发生蛋白植入等。其中多孔钽棒孔隙率高、弹性模量低、骨诱导性能及组织相容性优良,近年来在临床上获得广泛应用[4]。但由于耗材费用相对较高、可能存在排异反应以及金属磨损颗粒等问题,钽棒移植术式也一度受到质疑[5]。本研究对髓芯减压联合钽棒移植和骨移植两种术式的疗效比较研究进行Meta分析,旨在为手术策略的选择提供参考。
1 资料与方法
1.1 纳入与排除标准
1.1.1 研究类型 随机对照试验(randomized controlled trial,RCT)和队列研究。
1.1.2 研究对象①首次行保髋手术的ONFH早中期患者;②干预方式为髓芯减压后行多孔钽棒移植或骨移植。
1.1.3 干预措施 多孔钽棒移植组为髓芯减压后于隧道内植入钽棒,骨移植组为髓芯减压后于隧道内植入腓骨(自体/同种异体)、髂骨(自体)或健康松质骨(自体)。
1.1.4 结局指标 主要结局指标:①术后Harris 评分;②术中出血量;③手术时间。次要结局指标:①住院时间;②术后视觉模拟量表(visual analogue scale,VAS)评分。
1.1.5 排除标准①重复发表的文献;②尸体标本试验;③合并Legg-Calvé-Perthes 或髋臼发育不良等疾病。
1.2 文献检索策略
以Pubmed、Cochrane Library、Embase、Web of ScienceTM、中国生物医学文摘数据库、中国期刊全文数据库、万方数据库、维普数据库为机检数据库,检索年限设定为1997—2018.12,按以下检索策略进行计算机检索,然后浏览命中文献的参考条目,避免重要研究文献的遗漏。
中文检索词包括“钽”、“骨移植”、“股骨头坏死”、“髓芯减压”等,英文检索词及具体检索策略以Pubmed为例。
#1 femur head necrosis[MESH Terms]
#2 decompression,surgical[MESH Terms]
#3 tantalum[MESH Terms]
#4 bone transplantation[MESH Terms]
#5#1 AND#2 AND#3 AND#4
1.3 文献筛选及资料获取
按照PRISMA流程图[6],两名研究者(第一、二作者)根据纳入排除标准分别进行文献筛选、质量评价以及数据提取,然后交叉检查,意见不一致处移交第三方(通信作者)仲裁。
文献筛选时首先运用医学文献王(v.5.0.24)导入题录,剔除重复文献,浏览标题后初步排除与本次研究不相关的文献。如果文献标题所含信息不足以排除,则采用阅读摘要和全文的方法予以明确;如有必要,则尝试通过邮件、电话联系原始研究作者获取未确定但对本研究非常重要的数据信息。最后采用事先设计的资料提取表格进行记录。具体内容包括:①所纳入研究的文献标题、第一作者、出版时间以及刊发杂志等;②研究对象的基线特征及干预措施:样本量、性别、年龄、病程、分型、干预方式、疗程、撤出与退出、随访等;③偏倚风险评价的相关要素:是否符合随机化原则、是否盲法、是否分配隐匿等;④主要结局指标和次要结局指标。
1.4 纳入研究的偏倚风险评价
由两名研究者对纳入文献进行偏倚风险评价,并交叉检查,意见不一致处移交第三方仲裁。随机对照试验采用Cochrane图书馆推荐的评估工具评估偏倚风险,队列研究采用Newcastle-Ottawa量表评估[7]。
1.5 统计学方法
采用R软件(x64 v3.5.2)对所纳入研究的数据资料进行Meta分析。若数据为计数资料,则采用相对危险度(relative risk,RR)或比率比(odds ratio,OR)为合并统计量;若数据为连续性变量资料,则采用均数差(mean difference,MD)进行Meta分析并给出95%CI估计。当异质性检验结果P>0.10、I2≤50%时,选择固定效应模型分析;当P≤0.1或I2>50%时,则选择随机效应模型分析,并进行敏感性分析;若异质性过大,无分析意义,则仅行描述性分析。P<0.05 为差异有统计学意义。当纳入文献数量超过10 时,应用倒漏斗图以及Egger's 检验方法来评估纳入研究的发表偏倚情况。
2 结果
2.1 文献筛选流程及结果
中英文数据库初检共获得相关文献1336篇,阅读参考文献追溯得到相关文献1篇,经过筛选、评估、核对,最后纳入Meta分析的研究共计17项[8-24](图1),包括9 项RCT、4 项回顾性队列研究(retrospective cohort study,RCS)和4 项前瞻性队列研究(prospective cohort study,PCS),共932 例(1011 髋)患者,其中钽棒移植组476 例(517 髋),骨移植组456例(494髋)。
2.2 纳入研究的基线特征(表1)
2.3 Meta分析结果
2.3.1 术中出血量 共8 项研究[9-11,17,19,21-23]报道了术中出血量,共计516例患者。各研究间有较大统计学异质性(P<0.01,I2=95%),选择随机效应模型进行分析。结果显示,钽棒移植组的术中出血量低于骨移植组,差异有统计学意义[MD=-22.24,95%CI(-30.46,-14.02),P<0.05],见图2。
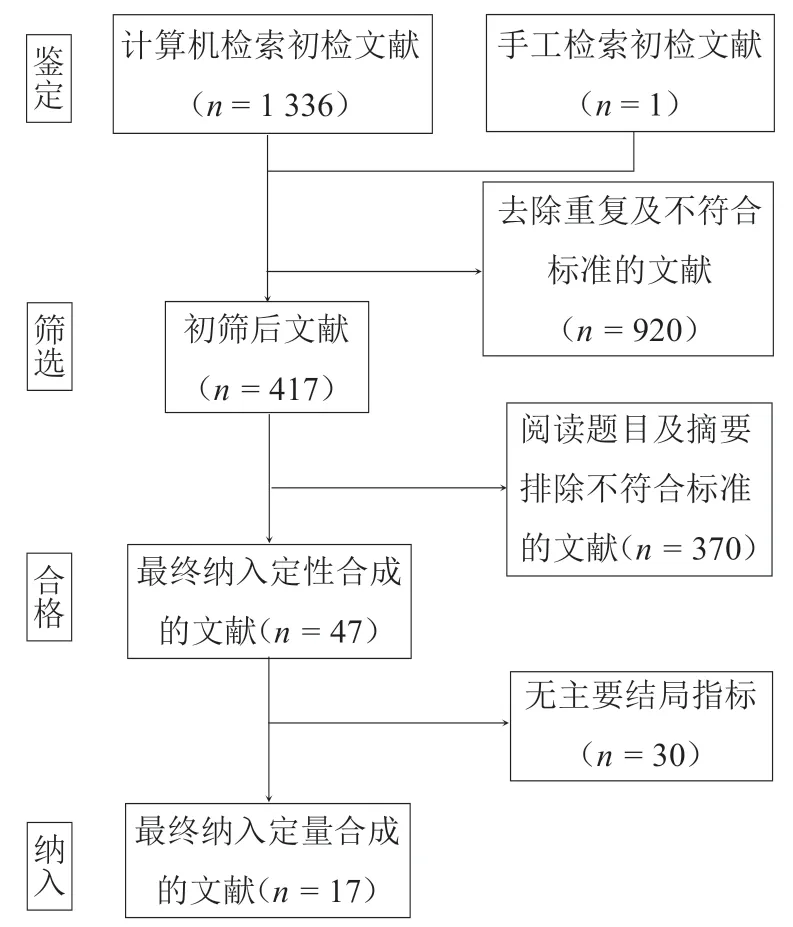
图1 PRISMA检索流程图
2.3.2 手术时间5项研究[8-11,13]报道了手术时间,共计322 例患者。各研究间有较大统计学异质性(P<0.01,I2= 77%),选择随机效应模型进行分析。结果显示,钽棒移植组的手术时间低于骨移植组,差异有统计学意义[MD=-13.67,95%CI(-17.22,-10.12),P<0.05],见图3。
2.3.3 住院时间 9 项研究[8-11,13,19,21-23]报道了住院时间,共计560例患者。各研究间有较大统计学异质性(P<0.01,I2=97%),选择随机效应模型进行分析。结果显示,钽棒移植组住院时间短于骨移植组,差异有统计学意义[MD=-2.53,95%CI(-3.37,-1.69),P<0.05],见图4。
2.3.4 术后随访Harris 评分 所有研究均报道了术后随访Harris评分,共计932例患者。各研究间有较大统计学异质性(P<0.01,I2= 97%),选择随机效应模型进行分析。结果显示,钽棒移植组术后随访Harris 评分高于骨移植组,两组比较,差异有统计学意义[MD= 7.49,95%CI(5.16,9.82),P<0.05],见图5。
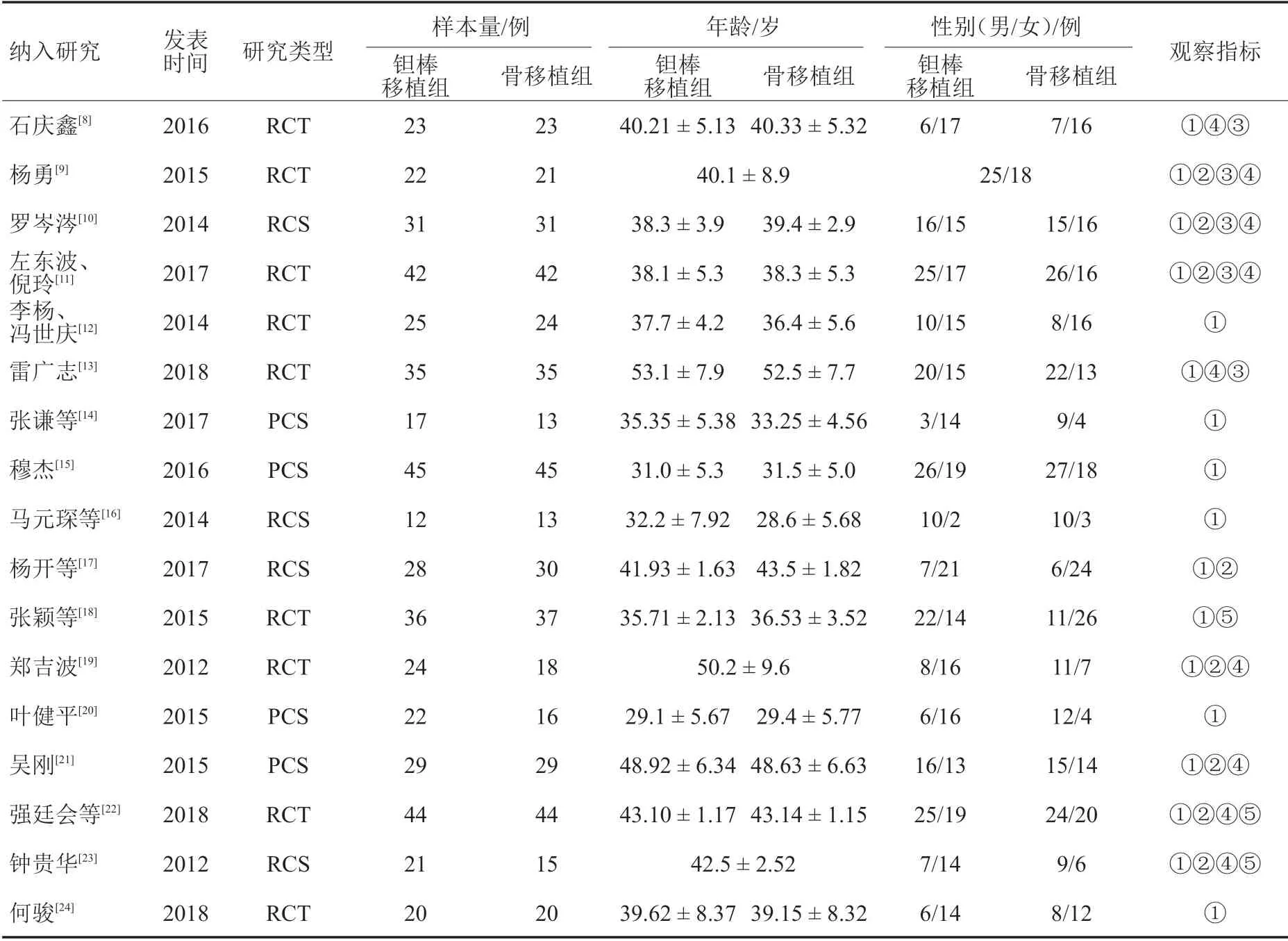
表1 纳入研究的基线特征
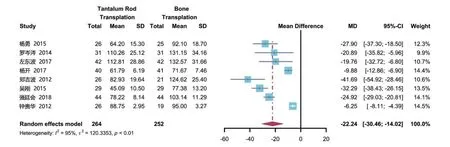
图2 两组患者术中出血量比较的Meta分析

图3 两组患者手术时间比较的Meta分析

图4 两组患者住院时间比较的Meta分析
2.3.5 术后随访VAS评分3项研究[18,22-23]报道了术后随访VAS 评分,共计208 例。各研究间有较大统计学异质性(P<0.01,I2=100%),选择随机效应模型进行分析。结果显示,钽棒移植组术后随访VAS 评分与骨移植组比较,差异无统计学意义[MD=-0.92,95%CI(-2.02,0.18),P>0.05],见图6。
2.4 敏感性分析
对术中出血量、手术时间、住院时间、术后随访Harris评分及VAS评分等各观察指标进行敏感性分析,逐次剔除单个研究后效应量合并结果未发生较大变化,提示敏感性较低,结果较为稳健(图7~图11)。
2.5 发表偏倚
通过制作漏斗图检查发表偏倚情况,发现散落点对称情况一般(图12),进一步借助Egger's检验定量验证偏倚情况,检验结果t=0.348,df=15,P=0.733,差异无统计学意义,提示发表偏倚水平较低。
3 讨论
3.1 ONFH保髋手术
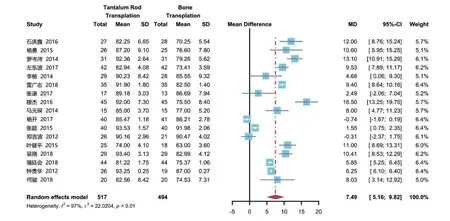
图5 两组患者术后随访Harris评分比较的Meta分析
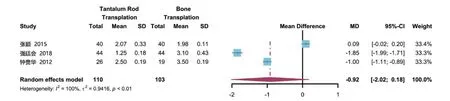
图6 两组患者术后随访视觉模拟量表评分比较的Meta分析
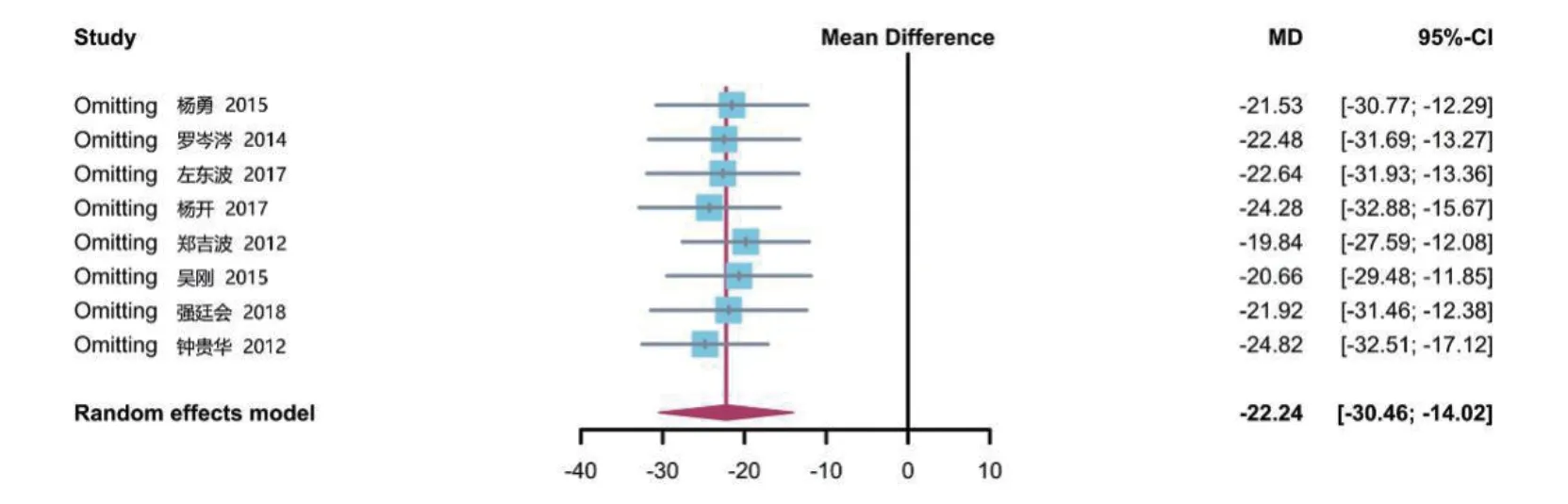
图7 两组患者术中出血量敏感性分析
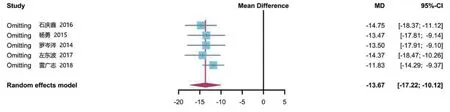
图8 两组患者手术时间敏感性分析
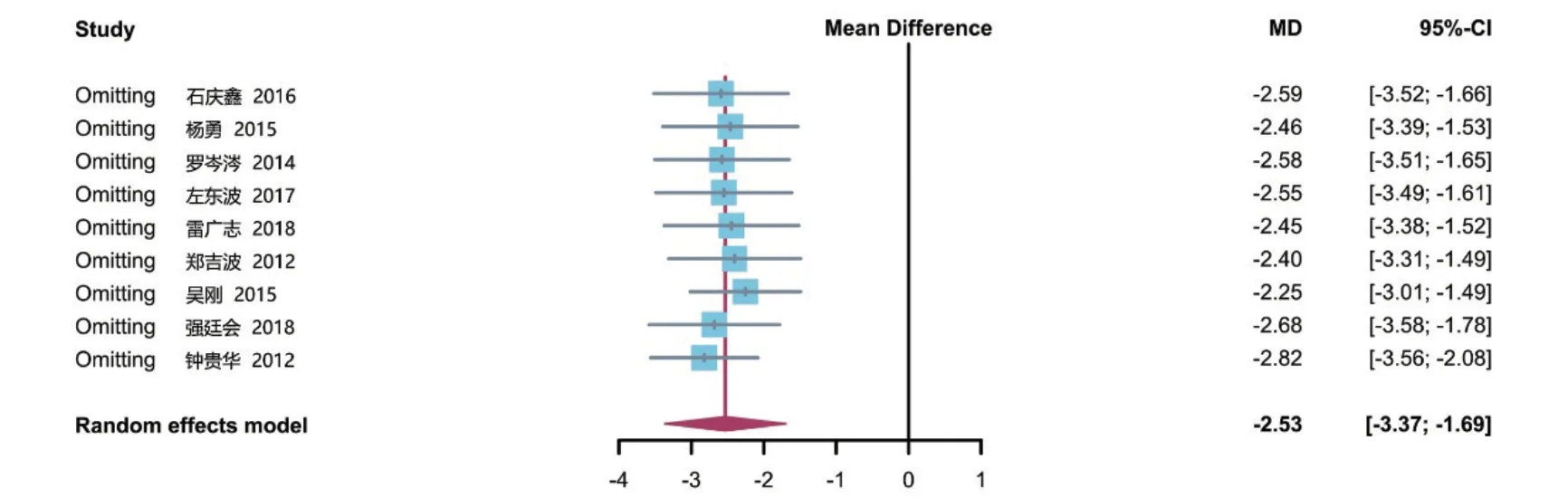
图9 两组患者住院时间敏感性分析
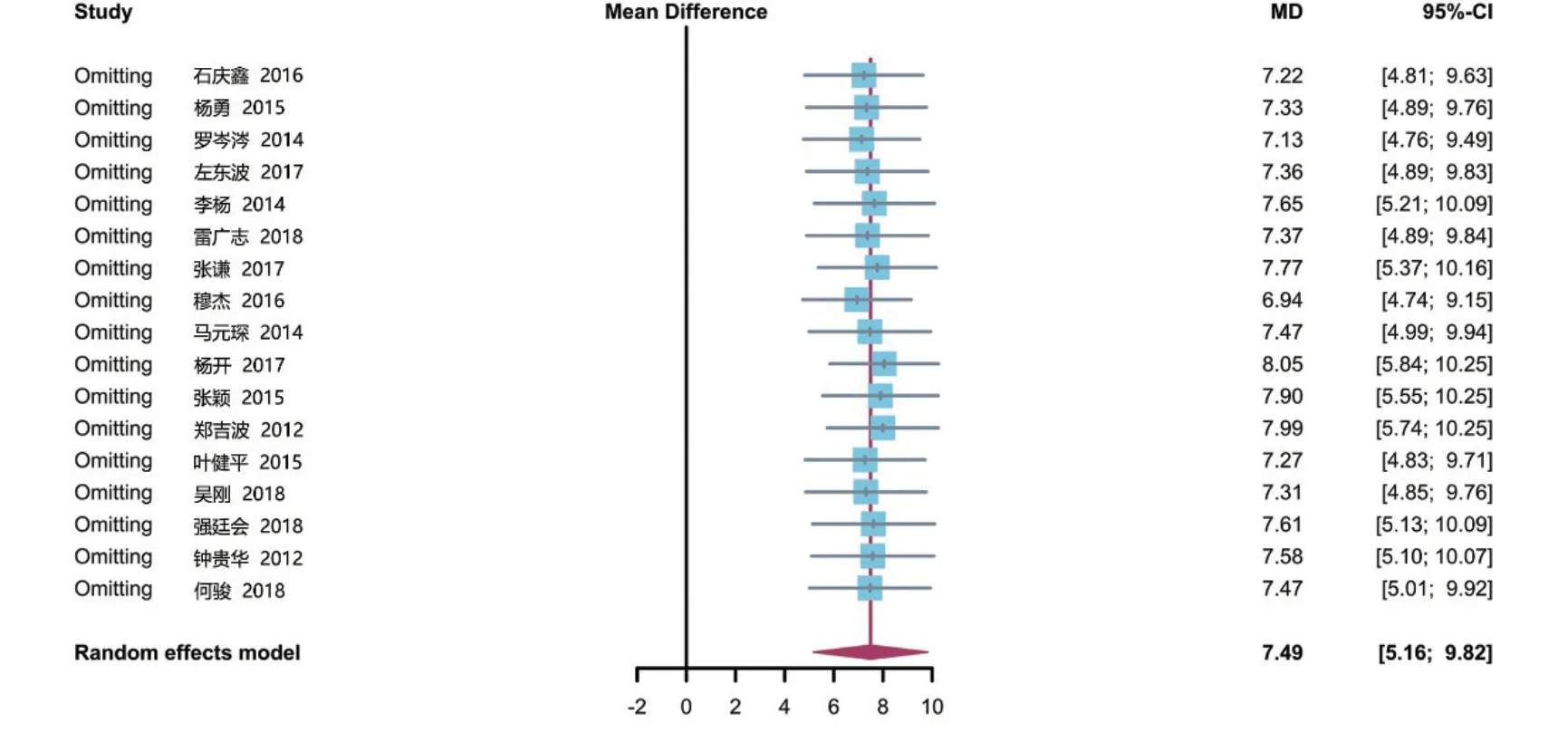
图10 两组患者术后随访Harris评分敏感性分析
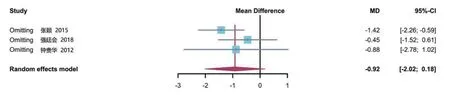
图11 两组患者术后随访视觉模拟量表评分敏感性分析
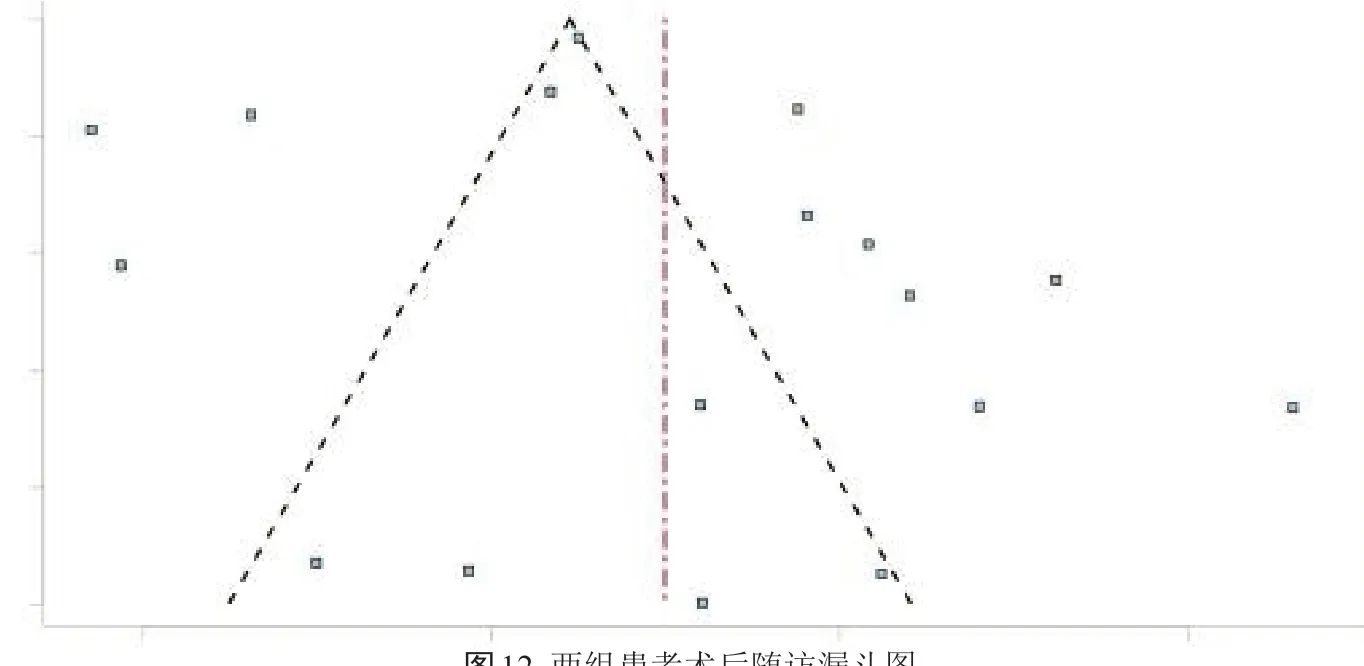
图12 两组患者术后随访漏斗图
目前临床上常以股骨头表面是否圆整、有无塌陷作为是否采取保髋手术的评判标准之一,塌陷前期及之后半年是保髋手术治疗的最佳时期[24-25]。保髋手术主要有髋关节镜微创手术、介入手术、髓芯减压术等,其中髓芯减压联合骨移植或钽棒移植术式近年受到普遍关注,其优势在于不仅能够最大限度地保护股骨头原有血液循环,而且还能提供力学支撑,预防关节软骨塌陷,延缓髋关节置换时间[23]。
由于移植骨中成骨细胞较多,在隧道内可爬行生长,促进骨再生,利于ONFH保髋患者术后股骨头修复,因此临床上常采用自体髂骨、腓骨移植,但取骨区腓总神经麻痹、踝关节疼痛等并发症较为常见。同种异体骨移植则存在排斥反应[18],异体髂骨的强度及弹性模量亦不能完全满足股骨头承重区的要求,支撑力量有限。
多孔钽棒采用的是以碳纤维网为支撑骨架、外表喷涂钽金属的新型复合材料,弹性模量与腓骨相当,具有良好的承重能力,多重十二面体的空间结构造就了其98%的孔隙率,为成骨细胞和血管的爬行生长提供了良好条件[26-27]。此外,钽金属具有高耐腐蚀和低离子释放的特性,碳骨架外喷涂钽金属相比于钴铬合金、钛合金也更加安全[28],本次系统评价中未有钽金属磨损颗粒引起相关并发症的研究报道。但有学者指出,钽棒移植后保髋失败的患者在行THA 手术时,需先将钽棒锯断,再用骨水泥铲小心处理钽棒尾部,操作过程过于繁琐[18]。因此,髓芯减压后采用生物骨原料还是人工合成钽金属来作为股骨头支撑结构,仍是目前临床上热议的话题,多维度地量化二者的治疗效果有利于作出合理的选择。
3.2 Meta分析结果
3.2.1 术中出血量、手术时间和住院时间 传统骨移植若从自体取材势必增加手术步骤、延长手术时间并加重手术创伤,而异体骨移植则有免疫排异反应等不良危害;钽棒为人工材料,但排异反应低,避免了自体取材的二次创伤,有利于患者的快速康复。本次Meta 分析共8 项研究[9-11,17,19,21-23]报道了术中出血量,5项研究[8-11,13]报道了手术时间,9项研究[8-11,13,19,21-23]报道了住院时间,各项研究荟萃后均获得肯定结果,佐证了钽棒在缩短手术时间、减少手术创伤和促进患者术后康复方面具有的先天优势。
3.2.2 术后随访Harris评分 据张颖等[18]报道,保髋手术仅能延缓ONFH的进展,并不能完全治愈,患者Harris 评分在随访1~2 年时上升至最高,随后逐渐下降。本次纳入的研究中仅有6 篇明确报告Harris 评分的判定时间[14,16,18-19,22-23],随访时间跨度6~24 个月,这将导致Meta 分析偏倚增加。但根据Harris 评分的Meta 分析及敏感性分析来看,整体结果较为稳健,多孔钽棒移植在恢复髋关节功能方面具有更优异的表现。
3.2.3 术后随访VAS评分 纳入研究中仅有3篇报告[18,22-23],评测时间分别为6、12、24 个月。在强廷会等[22]和张颖等[18]的研究中,钽棒组和腓骨移植组术后6 个月VAS 评分具有统计学差异,而在钟贵华[23]和张颖等[18]的研究中,12、24个月VAS评分无显著性差异。提示随访早期钽棒移植的疼痛缓解效果可能优于骨移植,而在中远期随访中患者疼痛程度较低,差异较小。但本次VAS 评分纳入研究仅有3项,风险偏倚较大,需后续更多临床证据予以支持。
3.3 局限性
①纳入的17项研究中,仅9篇为RCT,其余为队列研究,高质量研究较少,可能会影响结果的准确性;②病例基线数据记录不完全,手术器械厂家未明确,不能进行亚组分析,无法排除相关偏倚;③各项研究随访周期不一,导致术后Harris评分和VAS 评分存在较大异质性。④纳入研究中有9 篇采用自体骨移植[8-12,15,19,22-23],但各项研究均未说明截取骨的过程是由操作熟练的主刀医师完成,还是由助手完成,两种情况可能造成手术时间及出血量差异较大。⑤现有报道的临床试验中很少对术前患者的疾病分期进行区分统计,纳入研究中11项[9,12,14-18,20,22-24]报告了术前疾病分期,其中4项[9,11-12,16]包含ARCOⅠ~Ⅲ期,1 项仅纳入ARCOⅡ期,其余为ARCOⅠ~Ⅱ期。术前疾病的进展情况通常与手术疗效紧密相关[14],各项研究纳入标准的不同势必会造成一定程度的偏倚。此外,目前应用最为广泛的Ficat 分期、Steinberg 分期和ARCO 分期均存在观察者间信度和观察者内部信度较低的问题[29-31],导致各项研究试验对象基线特征的实际差异较大,而信度表现较好的JIC分期在国内临床试验中还未得到广泛应用,这些因素都可能导致研究结果的偏倚。⑥目前尚未有对术后并发症进行对比的大样本多中心研究,无法确定钽棒在临床上是否具有更高的安全性。
总之,相较于骨移植,多孔钽棒移植手术流程更简便,缩短了手术时间和住院时间,减少了术中出血量,术后Harris评分也获得更好恢复。但受限于纳入研究的数量和质量,本次Meta分析质量欠佳,可能产生较大偏倚,未来需要开展大样本、多中心的RCT 研究,为保髋手术的术式选择提供更好的循证医学证据。
