潜伏期妊娠梅毒患者血浆梅毒螺旋体DNA定量与不良妊娠结局的关系
2019-11-27张培育马肖肖
张培育,马肖肖,薛 林,刘 杰
(1.新沂市人民医院检验科,江苏徐州 221400;2.徐州市妇幼保健院检验科,江苏徐州 221400)
梅毒是由梅毒螺旋体引起的一种慢性传染病,主要通过性接触或血液传播。近年来我国梅毒发生率呈逐年上升趋势[1],而孕妇中梅毒发病率也居高不下[2],严重影响了母婴健康。凡有梅毒感染史,无临床症状或临床症状已消失,除梅毒血清学阳性外无任何阳性体征,且脑脊液检查正常者称为潜伏梅毒(隐性梅毒),其发生与机体免疫力较强或药物治疗剂量不足暂时抑制梅毒螺旋体有关。潜伏期妊娠梅毒无任何明显症状,其传染源易被忽略,再加上抗梅毒治疗率低,导致流产、早产、死胎和先天梅毒儿等不良妊娠结局,更对母婴的身体健康造成严重的威胁[3]。本研究从潜伏期妊娠梅毒患者血浆梅毒螺旋体DNA定量探讨其对不良妊娠结局的影响,以期更有效地预防和控制先天梅毒。
1 资料与方法
1.1一般资料 选择新沂市人民医院及徐州市妇幼保健院2016年1月至2017年12月诊治潜伏期妊娠梅毒患者为研究对象,临床资料主要为产前和产后检查的临床资料。纳入标准:(1)连续的梅毒血清学试验变化,即非螺旋体试验增加4倍或4倍以上,梅毒螺旋体抗原颗粒凝集试验(TPPA)阳性。(2)无一期或二期梅毒的症状史。(3)其性伴侣病程在2年以内的一期、二期或潜伏梅毒。(4)基因检测梅毒螺旋体DNA阳性可确诊。(5)脑脊液检查正常,排除神经梅毒;X线片、彩超、CT和MRI检查排除骨关节梅毒、心血管梅毒和神经梅毒。除早期潜伏梅毒以外,其他几乎均为病程病期不明的梅毒。近3个月内未接受过抗梅毒药物治疗。共纳入136例潜伏期妊娠梅毒患者,妊娠20~24周,平均22.4周。对纳入者健康宣教,告知抗梅毒治疗的必要性。将其中70例接受正规抗梅毒治疗并复检患者作为治疗组,年龄18~34岁,平均(24.5±3.2)岁;治疗方案为给予青霉素肌肉注射,每侧臀部120万单位,共240万单位,只注射1次;文化程度高中及以上占85.7%,因部分患者不能准确确定病程时间,故未将其纳入统计。另66例因各种原因不接受正规治疗者作为对照组,年龄20~32岁,平均(23.2±4.3)岁,文化程度高中及以上占69.7%。两组年龄比较差异无统计学意义(t=1.698 9,P=0.091 7),文化程度差异有统计学意义(χ2=1.698 9,P=0.040 9)。本研究经相应医院伦理委员会同意,并与患者签署知情同意书。
1.2检测方法 采集患者静脉血5 mL,取3 mL分离血清,用于梅毒血浆反应素快速试验(RPR)和TPPA检测;余2 mL用乙二胺四乙酸抗凝试管采集,静置2.0 h后取上层血浆200 μL,全过程严格防止溶血,采血过程中不使用止血带,血标本尽快送检或置于-70 ℃冰箱冻存,留作血浆梅毒螺旋体DNA定量检测。产后包括新生儿的检测如上。TPPA为日本Fujirebio Inc公司产品;RPR为科华公司产品;血浆梅毒螺旋体DNA PCR试剂采用中山医科大学达安基因诊断中心产品,其PCR引物包括上游引物:CGT CTG GTC GAT GTG CAA ATG AGT G;下游引物:CAC AGT GCT CAA AAA CGC CAC G。血浆梅毒螺旋体DNA PCR标本处理、定量标准品稀释、结果判定等按试剂盒说明书进行,用ABI PE7700 PCR仪扩增。PCR扩增条件:93 ℃预变性2 min,然后按93 ℃ 45 s→55 ℃ 60 s,先做10个循环,最后按93 ℃ 30 s→55 ℃ 45 s,做30个循环,读数并保存结果,血浆梅毒螺旋体DNA结果<1.0×103拷贝/毫升为正常值。

2 结 果
2.1治疗组和对照组血浆梅毒螺旋体DNA定量情况分析 治疗组孕妇产后血浆梅毒螺旋体DNA定量下降程度显著大于对照组(P<0.05);新生儿血浆梅毒螺旋体DNA阳性率低于对照组(P<0.05) 。见表1。

表1 治疗组和对照组初检、复检及产后血浆梅毒螺旋体DNA定量情况(拷贝/毫升,对数值)
注:对照组有6例非正常分娩,实际新生儿60例;-表示此项无数据
2.2对照组血浆梅毒螺旋体DNA定量与先天性梅毒的关系 对照组中,引产、死胎、早产和宫外孕4种严重不良妊娠结局者,在血浆梅毒螺旋体DNA含量在>5.0、≤5.0、≤4.0和≤3.0定量段中分别为75.0%、75.0%、25.0%和7.1%。而治疗组治疗后无上述严重不良结局。对照组存活新生儿的TPPA和RPR同时阳性者血浆梅毒螺旋体DNA含量在>5.0、≤5.0、≤4.0和≤3.0定量段中分别为100.0%、100.0%、78.6%和54.2%。而治疗组仅有≤4.0和≤3.0血浆梅毒螺旋体DNA定量段60.0%和15.4%。见表2。
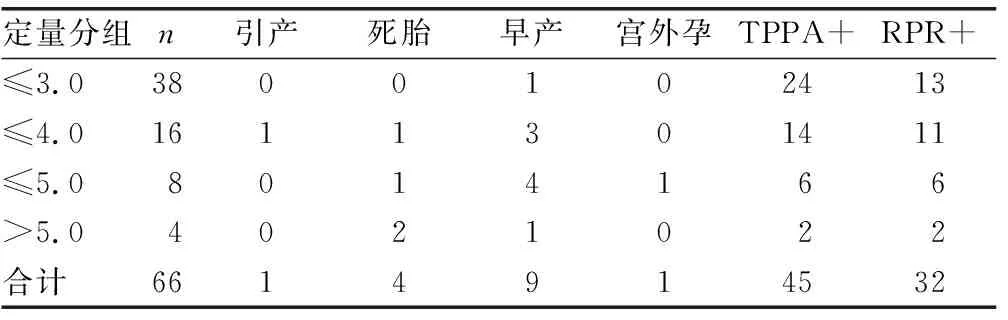
表2 血浆梅毒螺旋体DNA定量与先天性梅毒的关系(n)
3 讨 论
妊娠后感染梅毒或者梅毒患者合并妊娠统称为妊娠梅毒,妊娠梅毒不但危害孕妇健康,梅毒螺旋体可以通过胎盘进入胎儿血液循环,导致流产、早产、死胎和先天梅毒儿等不良妊娠结局。胎儿可在分娩时经产道感染,出现梅毒的临床表现,也可引起新生儿暴发性脓毒血症,严重者可致死亡,或新生儿、儿童期无症状,但感染持续存在直到青春前期表现为晚期梅毒,这些都称为先天梅毒[4]。研究数据表明,我国先天梅毒的疾病负担依然很重,然而这是可预防和改善的[5]。
临床上大量存在的潜伏期妊娠梅毒无任何明显症状,患者自身重视不够,其传染源易被忽略,再加上对患者健康宣教不及时,抗梅毒治疗率低,易导致流产、早产、死胎和先天梅毒儿等不良妊娠结局。潜伏期妊娠梅毒孕妇对所产婴儿先天梅毒影响较明显,对梅毒行早期诊断与治疗至关重要[6]。采用正确的方式发现和评估潜伏期梅毒孕妇的不良妊娠结局非常重要,这可使临床尽早采取干预措施预防阻断梅毒母婴传播,降低胎儿及新生儿病死率[7]。
梅毒的初步诊断一般使用RPR和TPPA,然而这些试验在早期的梅毒诊断方面存在问题,不管是血清学试验还是显微镜检查,均受限于较低的灵敏度和特异度,而早期梅毒血浆梅毒螺旋体DNA的PCR检测阳性率较高,病变组织中的梅毒螺旋体DNA检测是诊断先天梅毒较好的方法,但创伤性的检查且标本不易取得影响推广[8-9]。有研究发现,经血清学试验诊断的潜伏梅毒,其血浆梅毒螺旋体DNA阳性率可达40.6%,其性伴侣也有较高的感染率,说明潜伏梅毒仍是一个重要的易被忽视的传染源,且血浆梅毒螺旋体DNA含量越高,感染性伴侣的危险度越高。本研究将血浆梅毒螺旋体DNA的PCR定量检测用于潜伏期妊娠梅毒患者对胎儿的影响作为研究方向,以期控制潜伏期妊娠梅毒患者不良妊娠的发生率。
本研究依据医学伦理学原则,对每个潜伏期妊娠梅毒患者做了不良妊娠结局风险宣教,告知新生儿感染风险,但仍有相当数量患者因各种原因不接受抗梅毒治疗,本研究将接受和不接受治疗的潜伏期妊娠梅毒患者分别设为治疗组和对照组,从纳入研究者的基线水平看,对照组文化教育层次较低,因此,需要提高宣教力度,促使这部分孕妇接受治疗。治疗组与对照组初检血浆梅毒螺旋体DNA定量结果差异无统计学意义,而治疗后检查发现对照组显著高于治疗组,接受治疗是降低体内血浆梅毒螺旋体DNA的有效手段。新生儿血浆梅毒螺旋体DNA亦如此,对照组新生儿血浆梅毒螺旋体DNA阳性率显著高于治疗组,说明潜伏期妊娠梅毒血液中梅毒螺旋体是导致新生儿先天梅毒的重要原因。从对照组来看,引产、死胎、早产和宫外孕4种严重不良妊娠结局者显著高于治疗组,血浆梅毒螺旋体DNA定量值越高,不良妊娠结局的严重程度越高,所以,早期采取合理的治疗干预是预防和控制先天梅毒的关键。
总之,潜伏期妊娠梅毒患者无任何明显症状,易被忽略,且配偶未就诊检测或配偶拒绝检测也是潜伏期妊娠梅毒发生率高的重要原因[10-11]。促进配偶就诊,最大限度发现梅毒患者,加强产前检查和健康宣教,可以尽早发现潜伏性妊娠梅毒。而潜伏期妊娠梅毒患者血浆梅毒螺旋体DNA定量对不良妊娠发病率有重要影响,潜伏期妊娠梅毒的孕妇应早期足量正规治疗以防治胎儿感染。
