腹腔镜下保留自主神经右半结肠癌D3根治术的可行性及应用价值分析
2019-11-22熊智魁陈君臣张雄杰伍正智
熊智魁 陈君臣 张雄杰 伍正智
(湖北省荣军医院外一科,武汉市 430079)
结肠癌为恶性消化道肿瘤,其危害大,患者预后较差。临床上治疗结肠癌常用D3根治术及完整结肠系膜切除(complete mesocolic excision,CME)术,预后较好[1]。目前对于右半结肠癌无确定的淋巴结清扫范围,多认为淋巴结清扫内侧界应为肠系膜上动脉(superior mesenteric artery,SMA)中线[2]。SMA旁淋巴结清扫操作难度大,清扫过度则易导致肠系膜上神经丛受到损伤,引发严重腹痛、腹泻等症状[3]。有学者[4]对手术切除的SMA血管鞘实施病理组织学检查,结果显示神经纤维为该动脉鞘所具备的主要成分。通过查阅资料[5]可知,SMA血管鞘属于肠系膜上神经丛的部分,切除部分SMA血管鞘后,会导致肠系膜上神经丛的功能受损,由此引发胃肠功能紊乱[6]。因此肠系膜上静脉(superior mesenteric vein,SMV)为右半结肠癌D3根治术的保守清扫范围。本研究通过分析60例右半结肠癌患者的临床资料,探讨腹腔镜下保留自主神经右半结肠癌D3根治术的可行性及应用价值。现报告如下。
1 资料和方法
1.1 一般资料 纳入标准:经病理检查确诊为结肠癌;具备腹腔镜D3根治术适应证;对本研究内容知情同意。排除标准:由于各种原因接受急诊手术;肿瘤转移或局部晚期;合并肠梗阻或穿孔;有腹部手术史;入组前接受放化疗治疗。根据纳入、排除标准,选取2017年1月至2018年2月我院收治的右半结肠癌患者60例,回顾性分析其临床资料。患者均接受腹腔镜D3淋巴结清扫加CME治疗,根据是否切除肠系膜上神经丛,分为切除组(n=32)和保留组(n=28)。切除组男18例,女14例;年龄41~82(64.8±8.5)岁;BMI为(22.8±2.8)kg/m2;肿瘤部位:回盲部 23例,升结肠9例;肿瘤分期:Ⅰ期6例,Ⅱ期19例,Ⅲ期7例。保留组男16例,女12例;年龄40~84(64.3±8.2)岁;BMI为(22.6±2.6)kg/m2;肿瘤部位:回盲部22例,升结肠6例;肿瘤分期:Ⅰ期4例,Ⅱ期17例,Ⅲ期7例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 切除组 32例患者中,25例应用动脉优先入路治疗,7例行尾侧入路治疗。取头低脚高位,使小肠移至上腹部,充分暴露右结肠系膜,将膜桥切开,切至接近盲肠内侧,对右结肠系膜后间隙采用锐性、钝性分离结合方法进行拓展。沿肾前筋膜向内侧、头侧拓展,直至达到胰十二指肠前间隙,显露胰腺和SMV远心端。注意不可对SMV进入胰腺的细小分支造成损伤,然后继续向外侧对Toldt间隙进行分离,直至结肠内侧(肿瘤所处的位置在升结肠)或侧腹膜处(肿瘤所处的位置不在升结肠),向头侧分离直至横结肠肝曲下缘。通过外侧间隙向内上方对胰十二指肠前间隙进行扩展,内部直至SMV的右侧,显露胃结肠干,使胃结肠干和相应分支得到有效解剖。右结肠系膜后方则可停止游离,在胰头前方采用小纱块置入,从而起到隔离以及标识的作用。中央淋巴结清扫:在前方打开腹主动脉与下腔静脉中间结缔组织,显露腹主动脉旁中间的淋巴结,开展进一步清扫,然后移除全部的淋巴结结缔组织,达到淋巴结清扫的目的。
1.2.2 保留组 应用尾侧入路法,游离右结肠系膜,步骤同切除组。中央淋巴结清扫与切除组所存在的差异为在平滑肌中线前方将肠系膜脂肪、淋巴组织分层切开,显露SMA血管鞘,在血管鞘外间隙对SMA中线右侧的淋巴脂肪组织进行清扫,由SMA动脉鞘和SMV交界处进入SMV血管鞘,鞘内裸化SMV,整块清扫第3站淋巴结并保留自主神经。
1.3 观察指标 观察两组手术指标和术后并发症发生情况。手术指标包括手术时间、术中出血量、淋巴结清扫数目、术后肛门排气时间、住院时间;并发症包括乳糜漏、腹痛和腹泻。
1.4 统计学处理 采用SPSS 17.0统计学软件处理数据。计量数据用均数±标准差(x±s)表示,组间比较行t检验;计数资料用例数(n)或百分率(%)表示,组间比较行χ2检验。以P<0.05表示差异有统计学意义。
2 结 果
2.1 手术指标比较 保留组手术时间短于切除组,差异有统计学意义(P<0.05)。两组术中出血量、淋巴结清扫数目、术后肛门排气时间和住院时间比较,差异无统计学意义(均P>0.05)。见表1。

表1 两组患者手术指标比较 (x±s)
2.2 并发症发生率比较 保留组乳糜漏和腹泻发生率均低于切除组,差异有统计学意义(P<0.05)。两组腹痛发生率比较差异无统计学意义(P>0.05)。见表2。
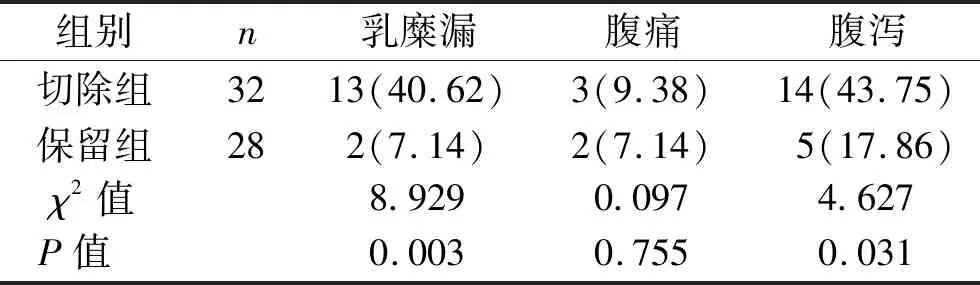
表2 两组患者并发症发生率比较 [n(%)]
3 讨 论
D3根治术、CME术以及淋巴结D3清扫术的提出,使结肠癌的治疗效果得到显著改善,并发展为结肠癌治疗的主要术式。学术界在对直肠癌、横结肠癌以及左半结肠癌的CME范围以及淋巴结D3清扫术均有着明确界定,但并无明确的右半结肠癌清扫范围界定[7]。目前大多数学者认为应将SMV作为右半结肠癌清扫的轴线,也就是将系膜切除的内侧界限确定为SMV中线或左侧缘,但其和CME原则以及淋巴结D3清扫术原则并不相符。根据肠系膜淋巴结的引流规律,机体肠系膜所具备的淋巴结相伴于动脉分布,机体右半结肠中第3站淋巴结所处的位置在SMA周围,同时也有部分存在于右结肠滋养动脉根部,所以在为患者开展D3清扫术治疗前,必须对SMA进行裸化,同时对其周围存在的淋巴结进行有效清扫。在日本发行的《大肠癌诊疗规范》第8版[8]中有着不同于我国的结肠系膜淋巴结分站指标,其规定右半结肠第3站淋巴结所处的位置在回结肠动脉、结肠中动脉根部和右结肠动脉,因此在为结肠癌患者实施治疗时,淋巴结D3清扫术的范围需要对上述部位进行裸化,同时对部分SMA进行显露[9]。除此之外,由CME角度入手,对右半结肠癌患者的CME范围进行确定时,首先需要对患者右半结肠系膜的范围进行明确。根据机体肠系膜的胚胎发育规律以及解剖学特征可知[10],肠系膜在体内的固定是由动脉完成的,同时机体右结肠系膜的根部所处的位置在右结肠动脉根部、回结肠动脉根部和结肠中动脉根部之间的连线处,进而可知该连线属于右半结肠癌手术治疗过程中的CME线。通过上述研究报道可知,在为右半结肠癌患者实施淋巴结D3清扫术以及CME手术时,在开展淋巴结清扫的过程中,清扫的内侧界线应确定为SMA中线。而有研究报道称,淋巴结的清扫范围达到SMA左侧,但由淋巴结D3清扫术以及CME手术角度来看,其已经超出合理范围[11]。
本次研究为右半结肠癌患者开展右半结肠癌根治术,并依靠SMA作为导向,确定手术切除范围为SMV向左扩展,直至其达到SMA中线,其可使手术淋巴结清扫的数目明显增加,同时安全性较高[12]。在实施此手术治疗的最初阶段,研究人员通常会将SMA血管鞘打开,开展鞘内清扫操作。但通过后续随访可知,该操作可能导致部分患者发生阵发性腹痛、腹泻等并发症,使患者的术后恢复受到影响。本研究结果显示,保留组手术时间短于切除组,同时保留组乳糜漏、腹泻发生率低于切除组(P<0.05),提示手术治疗过程中保留血管鞘,可有效预防胃肠功能紊乱。血管鞘中存在毛细淋巴管,其和鞘外淋巴管并无直接沟通,理论上对部分血管鞘进行切除时,对鞘内淋巴管造成损伤并不会提高乳糜漏发生率。分析其原因,可能是由于在开展鞘内清扫的过程中,更容易对胰腺下缘SMA和SMV间的粗大淋巴管造成损伤,由此引发乳糜漏的发生。
综上所述,腹腔镜下保留自主神经的右半结肠癌D3根治术的开展具备可行性,可预防由神经损伤而引发的术后胃肠功能紊乱及乳糜漏的发生。
