学龄前儿童听力损失的原因及干预效果分析*
2019-11-20马晶徐芬万浪谢旭菲吴东卿
马晶 徐芬 万浪 谢旭菲 吴东卿
学龄前儿童的听力下降,尤其是单耳听力下降或轻中度听力下降很难被家长察觉,症状明显时才会被发现,此时听力损失的病程无法确定,在一定程度上影响干预和治疗。很多通过了新生儿听力筛查的小儿仍然存在听力下降或迟发性听力损失的可能,研究结果显示,患有轻到中度听力损失,但又尚未达到重度聋的儿童,是语言发育障碍的高危人群[1]。因此应加强学龄前儿童的听力随访,对于早期诊断和干预很有必要。本研究旨在探讨学龄前儿童听力损失的原因、听力干预方法及效果。
1 资料与方法
1.1研究对象 研究对象为经听力筛查[2]确诊的听力障碍儿童72例(96耳),年龄2~6岁,平均4.32±0.19岁,男38例,女34例;其中分泌性中耳炎47例67耳(左耳16例,右耳11例,双耳20例),感音神经性聋22例26耳(左耳8例,右耳10例,双耳4例),单侧外耳道闭锁3例(左耳1例,右耳2例)。根据 WHO(1997)听力损失程度分级标准分级,轻度听力损失26~40 dB HL,中度听力损失41~60 dB HL,重度听力损失61~80 dB HL极重度听力损失≥81 dB HL,72例对象不同耳别的听力损失程度见表1。本研究项目经黄石市中心医院伦理委员会讨论通过,所有参与本项目的儿童家属签署知情同意书。
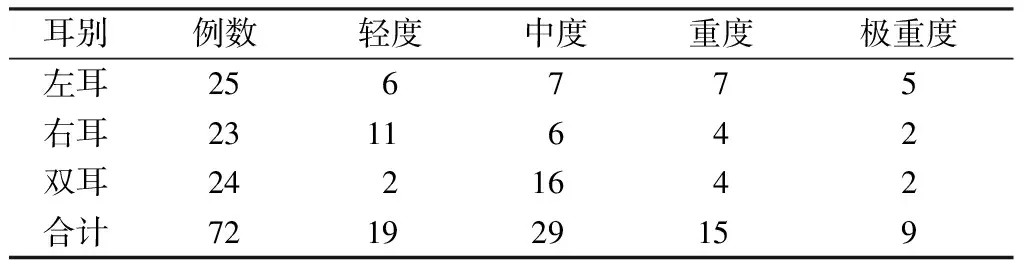
表1 72例听障儿童不同耳别听力损失程度例数分布(例)
1.2干预方法
1.2.1分泌性中耳炎患儿检查和干预方法 47例(67耳)分泌性中耳炎患儿行纤维鼻咽喉镜检查、过敏原特异性血清IgE检测,定期复查听力恢复状况。
腺样体肥大诊断标准:根据腺样体占据鼻咽部体积的大小程度分度[3]:0度,无腺样体组织;1度为1%~25%;2度为26%~50%;3度为51%~75%;4度为76%~100%,3~4度提示腺样体肥大。
过敏原特异性血清IgE≥2级为过敏原检测阳性。
手术方法:腺样体肥大合并有慢性扁桃体炎或扁桃体肥大的患儿,于全身麻醉下行扁桃体及腺样体切除术;鼓室导抗图为B型或C型者经耳内镜下行鼓膜穿刺,有积液或积液粘稠者行鼓膜置管;穿刺无积液者予地塞米松磷酸钠注射液鼓室内注射;非手术治疗:鼻腔生理海水冲洗、口服黏液促排剂、玻式球咽鼓管吹张。47例(67耳)分泌性中耳炎中26例(40耳)患者手术治疗,21例(27耳)非手术治疗;手术治疗患者均行鼓膜置管,术后3~6月取出鼓膜通气管,其中22例(34耳)行鼓膜置管,2例(4耳)行鼓膜置管+腺样体切除,2例(2耳)行鼓膜置管+腺样体切除+皮下特异性免疫治疗。
分泌性中耳炎疗效评估标准:①显效:无耳闭,鼓室导抗图为A型,听力恢复正常;②有效:临床症状减轻,纯音听力提高10 dB以上,鼓膜稍内陷,鼓室导抗图为C型;③无效:仍时有耳闭,听力改善不明显,鼓室导抗图与治疗前相比无变化。
1.2.2感音神经性聋患儿评估和干预方法 根据患儿耳聋程度及意愿选择配戴助听器、人工耳蜗植入或观察随访。22例(26耳)感音神经性聋患儿中,2例伴有双侧大前庭水管综合征,这2例(4耳)患者选择双耳佩戴助听器,而后因进行性听力下降达极重度聋、使用助听器效果较差而选择人工耳蜗植入;另有12例(14耳)患儿佩戴了助听器,其余8例单耳(8耳)感音神经性聋患儿和3例单侧外耳道闭锁患儿干不干预暂时观察。

1.3统计学方法 使用SPSS19.0统计软件对数据进行统计分析,数据比较采用卡方检验,P<0.05为差异有统计学意义。
2 结果
2.1分泌性中耳炎患儿检查结果 47例(67耳)分泌性中耳炎患儿中过敏性鼻炎6例(10耳),腺样体肥大10例(18耳),合并过敏性鼻炎和腺样体肥大5例(7耳),无合并症26例(32耳)。可见分泌性中耳炎中,伴随过敏性鼻炎和/或腺样体肥大的发病率高达44.68%(21/47)。
2.2分泌性中耳炎患儿干预结果 47例分泌性中耳炎患儿经手术或非手术治疗后6个月疗效见表2,可见有效率为76.60%(36/47)。
2.314例感音神经性聋患儿干预效果 14例18耳配戴助听器或人工耳蜗植入儿童术前听觉言语能力评估得分平均为40.71%±7.24%,康复6、12月后分别为69.09%±3.19%、74.07%±4.25%,可见,随着康复时间的延长,14例患儿的听觉能力逐渐提高,不同时间点的差异具有统计学意义(P<0.01)。
72例学龄前听力损失儿童中给予干预的61例患儿干预后总有效率为81.97%(50/61)。

表2 47例分泌性中耳炎患儿治疗后6个月疗效(例)
3 讨论
分泌性中耳炎是造成儿童听力下降的常见病因,儿童分泌性中耳炎的发病率约为7%~13%[5]。学龄前儿童是分泌性中耳炎的高发人群,可导致言语发育障碍,影响交流和阅读写作能力。因此,找到有效可行的分泌性中耳炎的防治方法,减少分泌性中耳炎对学龄前儿童言语发育水平及交流能力的不利影响有重要意义。基于对黄石市2 025例学龄前儿童听力筛查[2]的结果分析,本研究72例学龄前听力损失患儿中,确诊47例分泌性中耳炎患儿,占65.28%(47/72),其中,21例患儿合并有过敏性鼻炎、腺样体肥大等,占44.68%(21/47)。腺样体肥大与分泌性中耳炎密切相关,肥大的腺样体堵塞后鼻孔,压迫咽鼓管咽口,是造成分泌性中耳炎的病因之一;而近年来的研究表明分泌性中耳炎与变态反应之间存在流行病学和病理生理学联系[6],可见变应性鼻炎为儿童分泌性中耳炎的主要危险因素[7]。
2016年美国分泌性中耳炎临床指南推荐鼓膜置管术为分泌性中耳炎的首选手术方案[5],鼓膜置管能快速减轻中耳积液及改善中耳黏膜水肿,是治疗分泌性中耳炎有效的方法。因此,本研究根据患儿病情选择腺样体切除、鼓膜置管等手术治疗方法,对于不接受手术的患儿给予鼻腔生理海水冲洗、黏液促排剂及咽鼓管吹张等非手术治疗,结果显示,治疗后36例患儿(76.60%,36/47)的听力和中耳功能有不同程度的改善;其中13例患儿恢复正常,23例患儿有不同程度好转,11例(15耳)没有明显改善,这11例(15耳)患儿中,6例(8耳)伴过敏性鼻炎,3例(5耳)患儿同时伴过敏性鼻炎和腺样体肥大,该9例(13耳)患者家属因经济负担等因素没有选择手术治疗,仅仅通过鼻腔冲洗来保守治疗,故疗效差;另有2例(2耳)患儿伴腺样体肥大,仅接受鼓膜置管术,可能鼻咽部压迫因素未解除,中耳负压调节恢复不畅,故术后效果不佳。
助听器和人工耳蜗植入可以提高重度及极重度听障儿童的言语感知能力。目前临床常用的评估听障儿童言语感知与交流能力的方法有助听听阈测试、言语识别测试,听觉能力分级问卷(CAP)、言语可懂度分级问卷(SIR)等[8]。本研究选择中国聋儿康复研究中心孙喜斌等[4]研发的词表评估患儿的听觉言语水平,结果显示14例18耳配戴助听器或人工耳蜗植入的感音神经性聋患儿康复6、12个月后听觉言语能力较康复初期明显改善。可见,学龄前重度或极重度感音神经性聋儿童应及时佩戴助听器或接受人工耳蜗植入,尽早获得康复治疗,以便获得最佳的听觉言语康复效果。
目前对于儿童单侧耳聋的研究较少,单侧耳聋患儿配戴助听器效果不佳时,是否应及时接受人工耳蜗植入还存在一定争议。单侧耳聋的患儿面临的主要问题是双耳听觉不平衡,加大了言语识别的难度,尤其是噪声环境中的声源定位和识别[9]。本组对象中有8例单耳重度或极重度感音神经性聋患儿因佩戴助听器效果不佳,故没有佩戴助听器或植入人工耳蜗;有研究认为单侧耳聋发生年龄越小,听觉中枢可塑性越强,听觉剥夺后导致患侧听觉通路退行性变及健侧的适应性增强也越明显[10]。因此,单侧重度以上聋患儿应尽早植入人工耳蜗,既可以获得双耳听觉,也可以改善其心理和行为等方面的问题。
本研究除3例单侧外耳道闭锁及8例单耳感音神经性聋患儿暂时观察外,余61例患儿经过干预后总有效率为81.97%(50/61),可见对于学龄前儿童听力损失的干预是有效且必要的。本研究的不足是随访的时间较短,且研究对象为普通幼儿园儿童,除了大前庭水管综合征和单耳外耳道闭锁患儿外,严重的内耳畸形或遗传性聋患儿少见,因此今后尚需要扩大样本范围才能更加全面地评估本地区学龄前儿童的听力损失病因及干预效果。
