血清白蛋白在老年人脓毒症临床价值研究
2019-11-12孙磊张晴王智博
孙磊 张晴 王智博

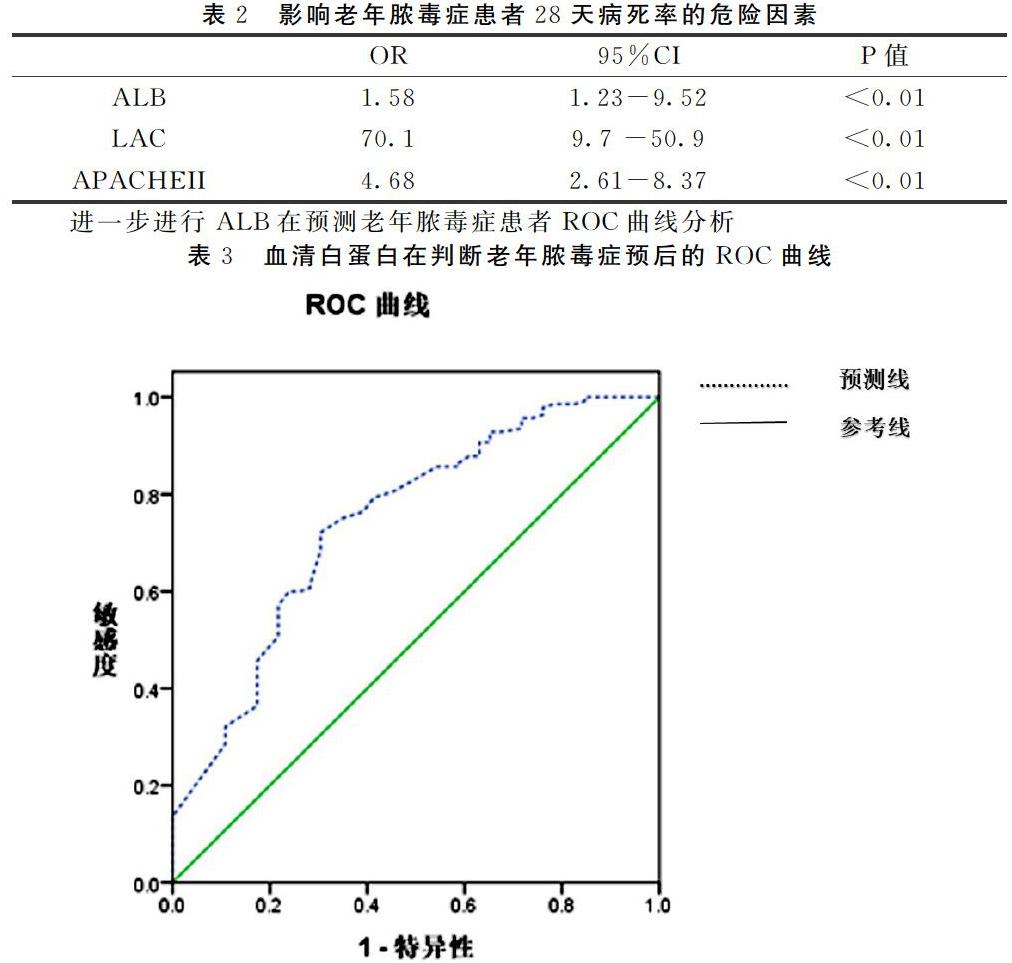
【摘 要】 目的:探讨血清白蛋白(ALB) 在老年人脓毒症中的外周血水平及其与患者预后的关系。方法: 老年患者以确诊为脓毒症28天为节点,根据预后情况分为存活组(140例) 和死亡组(46例) 在确诊为严重脓毒症当天检测血清ALB、血清降钙素原(PCT)、白细胞计数(WBC)等指标,进行急性生理学及慢性健康状况评分(APACHEII评分) ; 运用Logistic回归分析年龄、性别、血清白蛋白、LAC、以及其他因素与老年脓毒症患者28天死亡率的相关性。ROC曲线分析比较血清白蛋白、LAC、APACHEII在老年脓毒症患者预后评估中的价值。结果: 死亡组血清 ALB 在确诊为脓毒症时维持较低水平,存活组血清ALB上升,且死亡组均低于存活组(P<0.01) ; 确诊为脓毒症时死亡组血清PCT、WBC和APACHEII评分均高于存活组(P<0.01) ; AUC面积为0.898,血清白蛋白对评估老年脓毒症患者28天病死率具有较好的敏感性和特异性。 结论: 血清ALB值可作为老年人脓毒症患预后判断指标,为后期临床治疗提供依据。
【关键词】 血清白蛋白; 脓毒症; 老年人;APACHEII评分;预后;病死率
【中图分类号】 R817.1 【文献标志码】A 【文章编号】1005-0019(2019)19-003-01
Abstract Objective:To investigate the level of serum albumin (ALB) in elderly patients with sepsis and its relationship with prognosis. Methods: Elderly patients were divided into survival group (140 cases) and death group (46 cases) according to the prognosis. Serum ALB, procalcitonin (PCT) and white blood cell count (WBC) were measured on the day of diagnosis of severe sepsis. Acute physiology and chronic health status score (APACHEII score) were performed. Age, sex and blood were analyzed by logistic regression. The correlation between serum albumin, LAC and other factors and 28-day mortality in elderly sepsis patients. ROC curve analysis was used to compare the prognostic value of serum albumin, LAC and APACHII in elderly patients with sepsis. Result :The serum ALB level in the death group was lower when sepsis was diagnosed, and the serum ALB level in the survival group was higher than that in the survival group (P < 0.01); the serum PCT, WBC and APACHEII scores in the death group were higher than those in the survival group (P < 0.01); the area of AUC was 0.898, and the serum albumin was more sensitive and effective in evaluating the 28-day mortality of elderly patients with sepsis. Specificity. Conclusion: Serum ALB value can be used as a prognostic index for elderly patients with sepsis, and provide a basis for later clinical treatment.
Key words:Serum albumin; sepsis; elderly; APACHEII score; prognosis; mortality
老年人免疫能力以及組织受损修复能力的下降更易导致脓毒症的发生,老年脓毒症患者具有更高死亡率[1-2],年龄本身就是死亡率的独立危险因素[3]。 因此,临床上早期能够判断老年人脓毒症患者预后情况并将其用于指导治疗,可有效降低病死率。目前,对脓毒症患者的预后判断主要通过乳酸(LAC)血清降钙素原(PCT) 中性粒细胞(NEUT)、白细胞计数(WBC) 和急性生理学及慢性健康状况评分(APACHEII 评分)等指标,最新相关研究显示,血清白蛋白水平和重症患者预后密切相关[4-6],而对于血清白蛋白水平对老年人脓毒症患者的研究相对较少。为此我们通过探讨血清白蛋白(ALB)在老年人脓毒症中的外周血水平及其与患者预后的关系,为老年脓毒症患者早期治疗和干预提供实验依据。
1 资料和方法
1.1 一般资料 采用回顾性研究方法收集哈尔滨市第一医院2018年1月-2019年1月外科ICU收治的60岁以上(包括60岁)、ICU入住时间>24小时脓毒症患者。脓毒症患者的诊断采用3.0标准[7]。预留患者的基本信息,以方便进行定期的随访。
1.2 观察指标 所有入住ICU确诊为脓毒症的老年人当天通过生化化验单记录血清白蛋白水平、同时记录确诊当天中性粒细胞、白细胞水平,血气记录单(当天中最差值记录LAC),通过床旁POCT系统化验单记录PCT水平,当天对患者进行APACHEII评分。
1.3 统计学方法 采用 SPSS 23.0软件对数据进行统计分析计量资料以 x±s 表示,计数资料采用χ2 检验,非参数检验用秩和检验,连续变量多组之间的可比性分析采用单因
素方差分析,运用Logistic回归分析分析影响老年脓毒症患者预后的危险因素,划分出危险因素后通过ROC曲线判断该指标对于患者预后判断的敏感性和特异性血清 P<0.05为差异有统计学意义。
2 结果
表1随访28天后,有46例中老年脓毒症患者死亡,死亡率率在25%左右,死亡组和生存组之间在年龄性别,感染部位都没有明显的差异性,而在诊断为脓毒症当天血清白蛋白死亡组组低于死亡组,PCT、LAC、APACHEII评分方面高于生存组,P<0.05差异具有统计学意义。
而表2反向筛选变量后,重新进行逻辑回归后结果显示老年脓毒症患者28天死亡率,与以下因素密切相关。
3 讨论
老年人作为一个特殊的群体,往往合并较多的基础疾病,器官功能退化,营养及免疫状态低下[8]。特别是对于一些心肺功能储存较差或长期卧床的老年患者,较容易发生严重感染,且治疗病程长,预后较差。脓毒症是由各种原因引起的体内免疫功能紊乱,炎性递质过度释放,进而导致导致广泛的内皮损伤、细胞免疫功能紊乱和多器官功能障碍一种疾病。在ICU内病死率极高。老年人耐受能力较差,病情重,疾病演变快。而寻找脓毒症早期诊断和预后判断的血清学标志物是目前重症医学领域非常关注的热点[9-10]。白蛋白是由肝脏合成的一种包含585个氨基酸链接的蛋白质,每天合成总量在12-14g。白蛋白生理功能主要有: 维持血浆胶体渗透压、介导多种小分子物质的运输、 清除自由基和抗凝等作用。老年患者感染发生脓毒症时机体会出现发热、应激等反应,这些反应引起血清白蛋白代谢加快,机体内大量白蛋白快速被合成急性相蛋白,白蛋白迅速被消耗导致血清ALB 浓度下降[11-12]。同时在ICU内营养支持如果给予不及时,或者量不够,也容易导致患者体内的蛋白水平下降。本研究可以得出在ICU内老年脓毒症患者中肺部感染仍然是第一位的感染因素,通过比较两组患者的基线资料可以看出脓毒症患者的预后跟性别和感染的部位关系不大。而两组血清白蛋白存在明显的差异(p<0.01),此外还有乳酸、APACHII评分这跟之前的研究是类似的[13-15]。患者的预后和乳酸还有APACHEII评分呈正相关。进一步通过多元逻辑回归,确定了血清白蛋白是脓毒症患者28天死亡率的危险因素,并在此基础上计算出了ROC曲线下面积,得出AUC高达0.898,敏感度和特异度分别为85%和75%。因而最终根据研究结果显示在老年脓毒症患者中血清白蛋白明显下降,而在死亡组中,下降更为明显。且可以作为判断老年脓毒症患者28天死亡率的一种的标志物。本研究具有一定的临床意义,临床医生通过监测患者白蛋白下降水平,加强老年脓毒症营养支持,进行早期的干预治疗。护理人员加强这部分患者的护理,可以节约患者的治疗成本,从而改善脓毒症患者的预后提供实验依据。同时本研究也存在一定的局限性研究的对象多为外科患者,同时下一步还需完善对老年患者的血清白蛋白进行亚组分析。
参考文献
[1] Martín Silvia, Pérez Alba, Cesar A . Sepsis and Immunosenescence in the Elderly Patient: A Review[J]. Frontiers in Medicine, 2017, 4(2):2.
[2] Liang, Stephen Y . Sepsis and Other Infectious Disease Emergencies in the Elderly[J]. Emergency Medicine Clinics of North America, 2016, 34(3):501-522.
[3] 李建紅, 柴艳芬, 曹超. 血清白蛋白联合急诊脓毒症死亡风险评分对脓毒症患者预后价值的研究[J]. 中华临床医师杂志(电子版), 2016, 10(8):76-80
[4] Plakht Y , Gilutz H , Shiyovich A . Decreased admission serum albumin level is an independent predictor of long-term mortality in hospital survivors of acute myocardial infarction. Soroka Acute Myocardial Infarction II (SAMI-II) project[J]. International Journal of Cardiology, 2016,21(9):20-24.
[5] Akirov A , Iraqi H M , Atamna A , et al. Low Albumin Levels are Associated with Mortality Risk in Hospitalized Patients.[J]. American Journal of Medicine, 2017, 130(12):1465-1469.
[6] Kim H , Jo S , Lee J B , et al. Diagnostic performance of initial serum albumin level for predicting in-hospital mortality among aspiration pneumonia patients[J]. The American Journal of Emergency Medicine, 2017,36(1):5-11.
[7] Seymour C W , Liu V X , Iwashyna T J , et al. Assessment of Clinical Criteria for Sepsis: For the Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3)[J]. The Journal of the American Medical Association,2016,315(8):762-774.
[8] 江伟, 杜斌. 中国脓毒症流行病学现状[J]. 医学研究生学报, 2019, 32(01):11-14.
[9] Rhodes A , Evans L E , Alhazzani W , et al. Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock[J]. Critical Care Medicine, 2017, 45(3):1.
[10] Huang Y , Alzahrani N A , Chua T C , et al. Impacts of Preoperative Serum Albumin Level on Outcomes of Cytoreductive Surgery and Perioperative Intraperitoneal Chemotherapy[J]. Annals of Surgical Oncology, 2016, 23(8):2411-2418.
[11] Procalcitonin and mortality in status epilepticus: an observational cohort study[J]. Critical Care, 2015, 19(1):361.
[12] 韓涛, 邓秋明, 万献尧. 脓毒症患者低白蛋白血症研究进展[J]. 中华医学杂志, 2017, 97(3):228-231.
[13] Sadaka F , Ethmaneabouelmaali C , Cytron M A , et al. Predicti-ng Mortality of Patients With Sepsis: A Comparison of APACHE II and APACHE III Scoring Systems[J]. Journal of Clinical Medicine Research, 2017, 9(11):907-910.
[14] 何美娜, 招晓俊. 血乳酸水平和乳酸清除率评估脓毒血症的预后研究[J]. 解放军预防医学杂志, 2019, 37(01):97-99.
[15] 张志彪, 严丽. PCT、LAC/ScvO_2比值对脓毒症患者病情危重程度与预后的评估价值[J]. 临床急诊杂志, 2019, 20(2):119-123.
