糖尿病并发白色念球菌口炎的临床诊断及治疗方案
2019-11-12武传章
武传章

[摘要] 目的 探究糖尿病并发白色念球菌口炎患者的临床诊断及治疗方案。方法 选取90例在2017年1月—2018年1月该院收治的糖尿病并发白色念球菌口炎患者(观察组),并选择同期收治的不合并糖尿病患者的普通口腔疾病患者90例(对照组)。对两组患者的临床诊断及治疗方案进行有效分析。结果 与对照组(8.89%)相比,观察组患者口腔白色念珠菌检测阳性率(21.11%)较高(P<0.05)。通过对两组患者进行有效治疗,明显减轻了大部分患者的口角炎、义齿性口炎等粘膜萎缩、充血症状,基本恢复正常的舌乳头。同时观察组患者血糖水平得到明显改善。结论 糖尿病并发白色念球菌口炎患者存在不十分显著的临床表现特征,为促进治疗效果和临床诊断效果有效提高,医护人员需要全面探究患者的相关临床症状,同时对有效治疗方法进行积极运用。
[关键词] 糖尿病并发白色念球菌口炎;临床诊断;治疗方案
[中图分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2019)08(b)-0050-02
白色念球菌口炎这一口腔黏膜疾病在临床中存在较高的發病率,导致该病发生的主要致病因素为念珠菌属感染[1]。糖尿病属于临床常见的慢性代谢性疾病,该病的主要特征为高血糖,因胰岛素分泌缺陷或其生物作用受到严重损伤时,导致患者出现高血糖情况。对于糖尿病患者来说,由于其机体长时间处于高血糖状况下,极易导致各种组织出现功能障碍和慢性损害情况,例如神经、血管、心脏、肾及眼等。当糖尿病并发白色念球菌口炎发生时,其病情程度更加复杂,对患者健康危害更大,因此必须加强对糖尿病并发白色念球菌口炎的积极诊断和治疗[2]。遂该文选择2017年1月—2018年1月90例患者主要探究糖尿病并发白色念球菌口炎患者的临床诊断及治疗方案,现报道如下。
1 资料与方法
1.1 一般资料
选取90例该院收治的糖尿病并发白色念球菌口炎患者(糖尿病组),并选择同期收治的不合并糖尿病患者的普通口腔疾病患者90例(对照组)。其中观察组和对照组男女患者人数之比分别为46∶44、43∶47;观察组和对照组患者年龄分别为(53.11±10.01)岁、(54.67±8.20)岁。在一般基线数据的比较中,影响组间比较的两组差异无统计学意义(P>0.05),并且可以实施比较统计。
1.2 检测方法
1.2.1 检查口腔 对患者的具体病情状况进行真实记录,同时按照患者口腔粘膜的相关损害情况,对其实施粘膜病诊断。
1.2.2 涂片白色念珠菌 使用消毒棉签对患者口腔黏膜进行轻轻擦拭,在玻片上对其进行涂擦,同时需要将10%的氯化钾溶液放置于玻片上,实施加热处理,然后在显微镜上进行妥善固定,如果有念珠菌出现时,则表示为阳性。
1.2.3 培养白色念珠菌 取10 mL唾液在沙堡罗氏培养基上接种,同时在恒温箱上进行2~3 d的培养,恒温箱温度一般保持在37℃左右,如果有白色念珠菌菌落在培养基上生长的情况,则表示为阳性。
1.2.4 临床诊断标准 ①白色念珠菌涂片和培养均为阳性的患者;②经血糖检测确诊为糖尿病的患者;③患者存在舌乳头改变、干燥、潮红、疼痛、萎缩等白色念珠菌口炎的相关症状。
1.3 治疗方法
综合性治疗糖尿病并发白色念珠菌口炎患者,主要方法包括:通过2%的碳酸氢钠溶液在口腔内含漱,一天治疗3次;运用3 mg转移因子对患者进行注射治疗,一周治疗2次;对患者局部涂布制霉菌素混悬液50万U/10 mL,一天治疗3次。对患者进行1个疗程的持续治疗,一个疗程为30 d时间。
1.4 统计方法
运用SPSS 22.0统计学软件,表示方法为“[n(%)]”和(x±s)、检验方法为“χ2”和“t”,P<0.05为差异有统计学意义。
2 结果
2.1 比较两组口腔白色念珠菌感染状况与对照组相比,观察组较高(P<0.05),见表1。
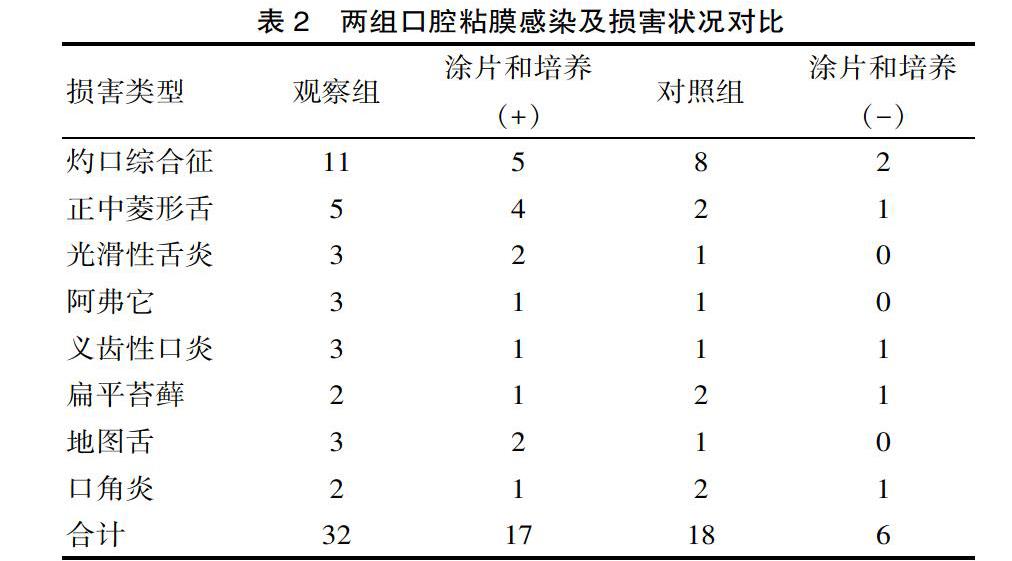
2.2 比较两组口腔粘膜感染及损害状况通过对两组患者进行有效治疗,明显减轻了大部分患者的口角炎、义齿性口炎等粘膜萎缩、充血症状,基本恢复正常的舌乳头。见表2。
2.3 分析观察组血糖水平变化情况治疗后,观察组患者空腹血糖(5.62±1.31)mmol/L、餐后2 h血糖水平(7.53±1.70)mmol/L均低于治疗前的空腹血糖(11.27±2.11)mmol/L、餐后2 h血糖水平(14.32±1.66)mmol/L(P<0.05)。
3 讨论
导致糖尿病发生的主要致病因素包括遗传因素、环境因素、不良饮食习惯和生活习惯等,患者的主要临床表现包括多食、多尿、多饮、体重减轻、疲乏无力等,部分糖尿病患者会有肥胖情况发生,如果早期不能实现对患者的有效治疗,将导致患者体重明显降低,对患者生命健康产生极大威胁。此外,如果患者血糖水平长期得不到有效控制,将会使患者出现相关并发症,其中主要包括乳酸性酸中毒、高渗性高血糖状态及糖尿病酮症酸中毒等急性并发症,糖尿病周围神经病变、糖尿病性脑血管病、糖尿病性心脏病、糖尿病足、糖尿病眼部并发症及糖尿病肾病等糖尿病慢性并发症[3-4]。相关研究显示,对于糖尿病患者来说,在疾病状况的影响作用下,会降低他们的粘膜和皮肤表面pH值,导致上述现象出现的原因主要在于因增高了患者血液或唾液中的葡萄糖浓度,使得表皮脂肪酸含量出现逐渐减低情况,与之前相比,导致表皮脂肪酸对真菌的抑制能力明显减弱,使得白色念珠菌大量生长,从而使口腔白色念珠菌病产生,使得患者的生命健康和生活质量产生极大影响,因此加强对糖尿病合并白色念珠菌口炎患者诊断和治疗的积极研究尤为重要[5]。临床多运用综合性方法对患者进行有效治疗,主要治疗药物包括2%的碳酸氢钠溶液、转移因子及制霉菌素等,首先对糖尿病并发白色念球菌口炎患者进行治疗过程中需要对血糖水平进行有效控制,除此之外,对患者局部涂布制霉菌素混悬液,促进白色念珠菌能够有效接触药物,使白色念珠菌的繁殖和生长得到全面控制。同时,对患者肌肉注射3 mg免疫调节剂转移因子,促进患者机体免疫力得到有效改善。运用2%的碳酸氢钠溶液进行含漱治疗,促进患者的口腔碱性环境得到良好保持,从而使白色念珠菌的生长得到抑制[6]。此外,还需要对该病采取有效的缓解方法,例如对于存在慢性消耗性疾病或长时间使用免疫抑制剂、抗生素的患者,需要对白色念珠菌感染情况的发生积极预防,尤其需要加强对内脏等深部组织出现白色念珠菌并发症的情况,使白色念珠菌感染情况的发生得到早期发现和治疗,有利于促进患者疾病得到迅速康复[7]。
该文通过探究糖尿病并发白色念球菌口炎患者的临床诊断及治疗方案,数据指出,在口腔白色念珠菌感染方面,观察组患者口腔白色念珠菌检测阳性率(21.11%)较对照组(8.89%)高(P<0.05),该研究结果和相关学者[8]研究的糖尿病组患者口腔白色念珠菌检测阳性率为22.00%,对照组口腔白色念珠菌检测阳性率为6.67%,糖尿病组明显高于对照组,两组差异有统计学意义(P<0.05)的结果一致。同时,通过对两组患者进行有效治疗,明显减轻了大部分患者的口角炎、义齿性口炎等黏膜萎缩、充血症状,基本恢复正常的舌乳头。同时经过治疗后,观察组患者血糖水平得到明显改善。
综上所述,糖尿病并发白色念球菌口炎患者存在不十分显著的临床表现特征,为促进治疗效果和临床诊断效果有效提高,医护人员需要全面探究患者的相关临床症状,同时对有效治疗方法进行积极运用。
[参考文献]
[1] 关耀晴.生化检验在糖尿病临床诊断中的应用价值[J].世界临床医学,2016,10(14):231,235.
[2] 霍美英.临床糖尿病诊断中常规检验与生化检验的价值对比研究[J].糖尿病新世界,2016,19(3):1-3.
[3] 黄小雪.生化检查对糖尿病临床诊断的应用[J].临床检验杂志:电子版,2017,6(3):483-484.
[4] 李铭坚.糖尿病诊断中生化检验的临床诊断效果研究[J].心理医生,2018,24(8):75-76.
[5] 许晓红.分析糖尿病合并重症感染患者的临床诊断和治疗对策[J].世界最新医学信息文摘:连续型电子期刊,2015,(2):76-76.
[6] 刘婷婷,谢田田,芮涛,等.糖尿病心肌病的诊断与治疗进展[J].海南医学,2018,29(14):2017-2020.
[7] 夏惠英.糖尿病患者血脂檢验在临床诊断中的应用探讨[J].医药前沿,2016,6(28):43-44.
[8] 李一衡.糖尿病性缺血性脑血管病的临床诊断及治疗分析[J].糖尿病新世界,2016,19(2):138-140.
(收稿日期:2019-05-18)
