重症急性胰腺炎患者早期营养支持达标状况及其相关因素研究*
2019-11-02张蔚青顾秋莹
张蔚青,顾秋莹
(上海交通大学医学院附属瑞金医院,上海,200025)
急性胰腺炎(acute pancreatitis,AP)中的中度重症急性胰腺炎(moderately severe acute pancreatitis,MSAP)及重症急性胰腺炎(severe acute pancreatitis,SAP) 是指患者存在单个或多个器官的一过性(<48 h)或者持续性(>48 h)器官衰竭,伴随局部并发症[1]。尤其SAP,病情凶险,预后较差,病死率高达10%~15%[2]。该类患者机体处于代谢亢进、高蛋白分解状态下,机体营养物质可被迅速消耗,约30%患者发生急性营养不良[3]。因此,SAP 患者的营养支持受到普遍关注。目前,国外指南[4-6]均推荐对ICU 危重患者应尽早启动肠内营养,这样会使患者受益。PETROV 的研究证实[7],SAP 患者行肠内营养的最佳时间段为入院后24~72 h 内。营养支持不仅仅是提供能量和营养素,还在机体炎性控制,免疫调节等方面发挥重要作用。然而,目前尚缺乏SAP 患者早期营养达标数据报道的研究。因此,本研究收集SAP 患者营养支持的数据,并分析患者营养支持达标状况、营养达标相关因素,探讨早期营养达标对患者预后的影响,旨在为改善SAP 患者的临床营养治疗和护理提供循证依据,现报道如下。
1 对象与方法
1.1 研究对象
采用回顾性队列研究方法,用便利抽样方法收集2015年1月—2017年12月上海某三级甲等综合医院ICU 收治的SAP 患者102 例。纳入标准:年龄≥18 岁;符合SAP 的诊断标准[1];剔除标准:在研究过程中死亡、 转科和出院的患者。其中男68例,女34 例,年龄18~84 岁,平均(49.7±15.9)岁,BMI 18.0~34.9kg/m2,平均(24.6±3.4)kg/m2。
1.2 营养达标界定及分组
根据实际营养支持情况,以营养输注25kcal/kg.d的60%为营养达标的标准[8],并以此标准将研究对象分为营养达标组和营养未达标组。
1.3 调查内容及数据收集方法
1.3.1 营养支持达标相关因素 通过查阅文献确定与营养支持达标的相关因素并进行收集,包括喂养中断因素(手术情况、喂养通道和喂养方式)、胃肠道不耐受因素(胃肠减压和通便措施)、疾病严重程度【意识、机械通气、血管活性药物、镇静、连续肾替代治疗(continuous renal replacement therapy,CRRT)、急性生理与慢性健康评分(acute phys iology and chronic health evaluation Ⅱ,APACHE Ⅱ)[9]和ICU 患者器官衰竭序贯评分 (sequential organ failure assessment,SOFA)[10])】。
1.3.2 营养支持达标相关结局指标 通过查阅文献确定营养支持达标的结局指标并进行收集,包括炎症指标(体温、红细胞计数、白细胞计数、血小板计数)、营养指标(血红蛋白、前白蛋白、白蛋白)、内环境指标(血清钾、血清钠、最高血糖),肝肾功能指标(总胆红素、肌酐和尿量)和24h 尿量、大便量等。
1.3.3 预后指标 包括疾病发病90d 的病死率、ICU 入住时间和总住院时间。
1.3.4 营养支持达标相关指标 输注率=每日实际营养输注总热量÷每日患者所需总热量[8];达标率=营养达标人数÷总人数。
1.3.5 数据收集方法 通过查阅电子病历和危重护理记录单的方法,收集符合研究纳入标准和排除标准的患者,并收集在入住ICU 后第3 天、第7天、第14 天和第90 天的相关观察数据。
1.4 统计学方法
数据采用SPSS 19.0 统计软件进行统计分析。计量资料并符合正态分布采用均数±标准差描述,不符合正态分布采用中位数和四分位数描述,计数资料以频数和百分率描述。计量资料组间数据比较采用t 检验,多组数据差异比较采用方差分析,组间两两比较采用最小明显性差异法(LSD 检验); 非正态分布资料组间比较采用秩和检验(Mann-Whitney 检验),计数资料组间比较采用χ2检验。检验水准α=0.05。
2 结果
2.1 SAP 患者不同时间点的营养达标情况
SAP 患者不同时间点的营养达标情况见表1。由表1可见,第3 天共有7 例(占6.9%)患者营养达标,其中全肠外营养达标率为4.9%; 第7 天有32 例(占34.8%)患者营养达标,其中全肠内营养达标率为17.4%;第14 天有46 例(占61.3%)患者营养达标,其中全肠内营养达标率为45.3%。
2.2 不同营养支持方式SAP 患者营养输注率差异比较
不同营养支持方式SAP 患者营养输注率差异比较见表2。由表2可见,第3 天,肠内+肠外营养的输注率最高(78.3±24.9)%,与其他2 种营养方式比较,差异具有统计学意义,均P<0.05。第7 天,患者采用全肠内营养的输注率(62.3±25.7)%和肠内+肠外营养的输注率(69.4±21.0)%,明显高于全肠外营养支持的患者,组间比较,差异具有统计学意义,均P<0.05。第14 天,3 种营养支持方式输注率比较,差异无统计学意义,均P>0.05。
2.3 营养达标组和未达标组患者不同时间点其营养支持达标相关因素差异比较
营养达标组和未达标组患者不同时间点其营养支持达标相关因素差异比较见表3。由表3可见,第3 天,各营养支持达标相关因素组间比较,差异无统计学意义,均P>0.05。第7 天,未营养达标组的入住ICU 后手术、机械通气、连续肾替代治疗多于营养达标组,APACHE Ⅱ和SOFA 评分高于营养达标组,组间比较,差异具有统计学意义,均P<0.05;第14 天,未营养达标组的意识状态、机械通气、采用升压药、采用镇静药、连续肾替代治疗、 采用胃肠减压和采用通便措施多于营养达标组,APACHE Ⅱ和SOFA 评分高于营养达标组,组间比较,差异具有统计学意义,均P<0.05。
2.4 营养达标组和未达标组患者不同时间点营养支持达标相关结局指标差异比较
营养达标组和未达标组患者不同时间点营养支持达标相关结局指标差异比较见表4。由表4可见,第3 天,患者各营养支持达标相关结局指标比较,P>0.05,差异无统计学意义。第7 天,达标组SAP 患者的炎症指标(体温、红细胞计数、白细胞计数、血小板计数)、营养指标(血红蛋白)、肝肾功能指标(肌酐)优于未达标组,均P<0.05;第14 天,达标组SAP 患者在炎症指标(体温、红细胞计数、白细胞计数)、营养指标(血红蛋白)、内环境指标(血清钠)、肝肾功能指标(总胆红素)优于未达标组,组间比较,均P<0.05,差异具有统计学意义。

表1 SAP 患者不同时间点的营养达标情况 (n)
表2 不同营养支持方式SAP 患者营养输注率差异比较 (/%,±s)
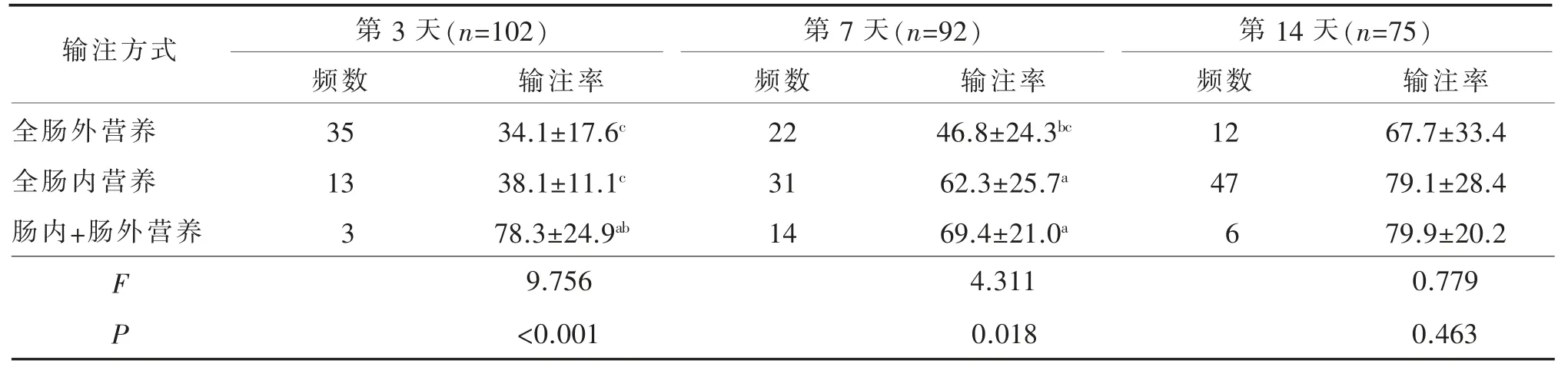
表2 不同营养支持方式SAP 患者营养输注率差异比较 (/%,±s)
注:a:与全肠外营养比较,P<0.05。b:与全肠内营养比较,P<0.05。c:与肠内+肠外营养比较,P<0.05。
输注方式全肠外营养全肠内营养肠内+肠外营养F P第3 天(n=102) 第7 天(n=92) 第14 天(n=75)频数35 13 3输注率34.1±17.6c 38.1±11.1c 78.3±24.9ab频数22 31 14输注率46.8±24.3bc 62.3±25.7a 69.4±21.0a频数12 47 6输注率67.7±33.4 79.1±28.4 79.9±20.2 9.756 4.311 0.779<0.001 0.018 0.463
表3 营养达标组与营养未达标组患者不同时间点其营养支持相关因差异比较 (n;±S; M(P25,P75)
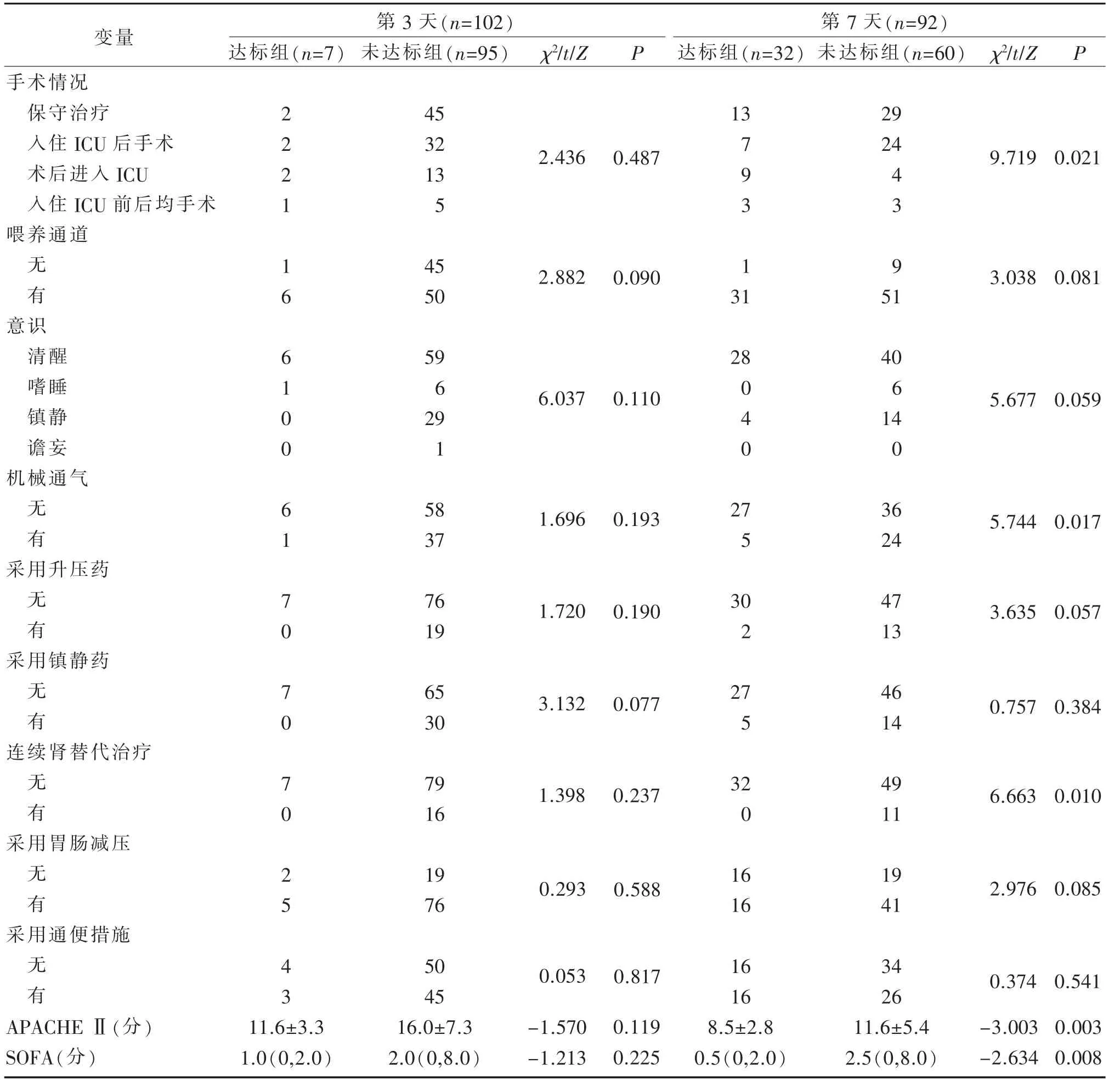
表3 营养达标组与营养未达标组患者不同时间点其营养支持相关因差异比较 (n;±S; M(P25,P75)
第3 天(n=102) 第7 天(n=92)变量达标组(n=7)未达标组(n=95)χ2/t/Z P 达标组(n=32)未达标组(n=60)手术情况保守治疗入住ICU 后手术术后进入ICU入住ICU 前后均手术喂养通道45 32 13 5 13 2 2 2 1 1 6 6 1 0 0 6 1 7 0 7 0 7 0 2 5 4 3 2.436 0.487 29 24无有45 50 2.882 0.090 7 9 3 1 4 3 9 31 51意识清醒嗜睡镇静谵妄机械通气59 6 29 1 28 6.037 0.110 0 4 0 40 6 14 0无有58 37 1.696 0.193 27 5 36 24采用升压药无有76 19 1.720 0.190 30 2 47 13采用镇静药无有65 30 3.132 0.077 27 5 46 14连续肾替代治疗无有79 16 1.398 0.237 32 0 49 11采用胃肠减压无有19 76 0.293 0.588 16 16 19 41采用通便措施无有0.053 0.817 APACHE Ⅱ(分)SOFA(分)11.6±3.3 1.0(0,2.0)50 45 16.0±7.3 2.0(0,8.0)-1.570-1.213 0.119 0.225 16 16 8.5±2.8 0.5(0,2.0)34 26 11.6±5.4 2.5(0,8.0)χ2/t/Z P 9.719 0.021 3.038 0.081 5.677 0.059 5.744 0.017 3.635 0.057 0.757 0.384 6.663 0.010 2.976 0.085 0.374 0.541-3.003-2.634 0.003 0.008
2.5 营养达标组和未达标组患者不同时间点的预后差异比较
营养达标组和未达标组患者不同时间点预后差异比较见表5。由表5可见,第3 天、第7 天和第14 天两组SAP 患者其总住院天数和发病90d 病死率比较,均P>0.05,差异无统计学意义;第14 天,达标组SAP 患者的ICU 入住天数短于未达标组,组间比较,P<0.05,差异具有统计学意义。
3 讨论
3.1 SAP 患者早期营养支持达标现状的分析
胰腺炎患者进食、进水后腹痛加重,有严重的恶心和呕吐症状,因此禁食、禁水被视为胰腺炎治疗的手段之一,这样可以避免加重胰腺的炎症反应,患者的营养支持也多采用肠外营养支持方式。随着对营养支持理解的不断深化,SAP 患者的营养治疗理念也从过去注重胰腺休息的 “全肠外营养支持”策略转变为现在的以“全肠内营养”为主,肠外营养为辅的治疗理念[11]。

(续表3)
本研究结果发现,入住ICU 第3 天,SAP 患者营养达标率只有6.9%,其中全肠外营养最高,为4.9%。入住ICU 第7 天和14 天时,营养达标率分别达到34.8%和61.3%,其中全肠内营养最高,分别为17.4%和45.3%。国内探讨ICU 危重患者早期营养达标的研究不多。其中周华等[12]的433 例大样本多中心研究结果显示,入住ICU 72 h 内达到80%目标能量的患者有82 例,达标率为47.67%。范旻等[13]研究表明,入住ICU 24h 内,危重患者营养达标率为41%,其中全肠内营养达标率最高,为20.5%。徐文秀[14]研究发现,在入住ICU 72h 内危重患者全肠内营养达标率为32.3%。可见本研究患者入住ICU 72h 内的营养达标率明显低于其他研究,考虑结果不一致的原因有:第一,本研究是针对SAP 患者,而其他研究的研究对象是入住ICU的所有病种的危重患者;第二,SAP 患者,除了和其他危重患者有同样的血流动力学问题、 机体感染问题、多器官脏器受损以外,基本多累及胃肠道功能的损伤,这会大大增加营养不耐受的发生风险,导致启动肠内营养困难或营养不达标[15]。提示临床实践和指南推荐有一定差距,导致SAP 患者临床指南执行率不高的原因仍需要进一步研究。
3.2 不同营养支持方式对营养输注率影响的分析
从不同营养方式对输注率的影响结果来看(见表2),在入住ICU 第3 天输注率最高的是肠内+肠外营养的支持方式,输注率为78.3%。在第7 天和第14 天时全肠内营养和肠内+肠外营养方式输注率相当,但均高于全肠外营养。这表明,在入住ICU 72h 之内,肠内营养+场外营养的支持方式能使SAP 患者达到较好营养输注量,是优先选择的营养支持方式。而随着胰腺炎症的逐渐控制,胃肠道功能的恢复,全肠内营养为主的营养支持方式,能达到和肠内+肠外营养支持方式一样的营养输注
率。我国危重患者营养支持指导意见[16]明确指出,“任何原因导致胃肠道不能应用或应用不足,应考虑肠外营养或联合应用肠内营养”。这与本研究结果一致。另外,本研究入住ICU 第3 天的SAP 患者肠内营养输注率为38.1%,这与周华等[12]的研究中第3 天时,危重患者39%的输注率相近,这表明尽管入住ICU 第3 天肠内营养支持的达标率不尽如人意,但是在营养输注率方面,SAP 患者和危重患者人群是没有差异的。这可能也提示导致患者营养不达标可能不只是源于患者病情本身,有可能是医源性的因素,比如医嘱量不充足[17]。
表4 营养达标组和未达标组患者不同时间点营养支持达标相关结局指标差异比较 (n;±S;M(P25,P75)
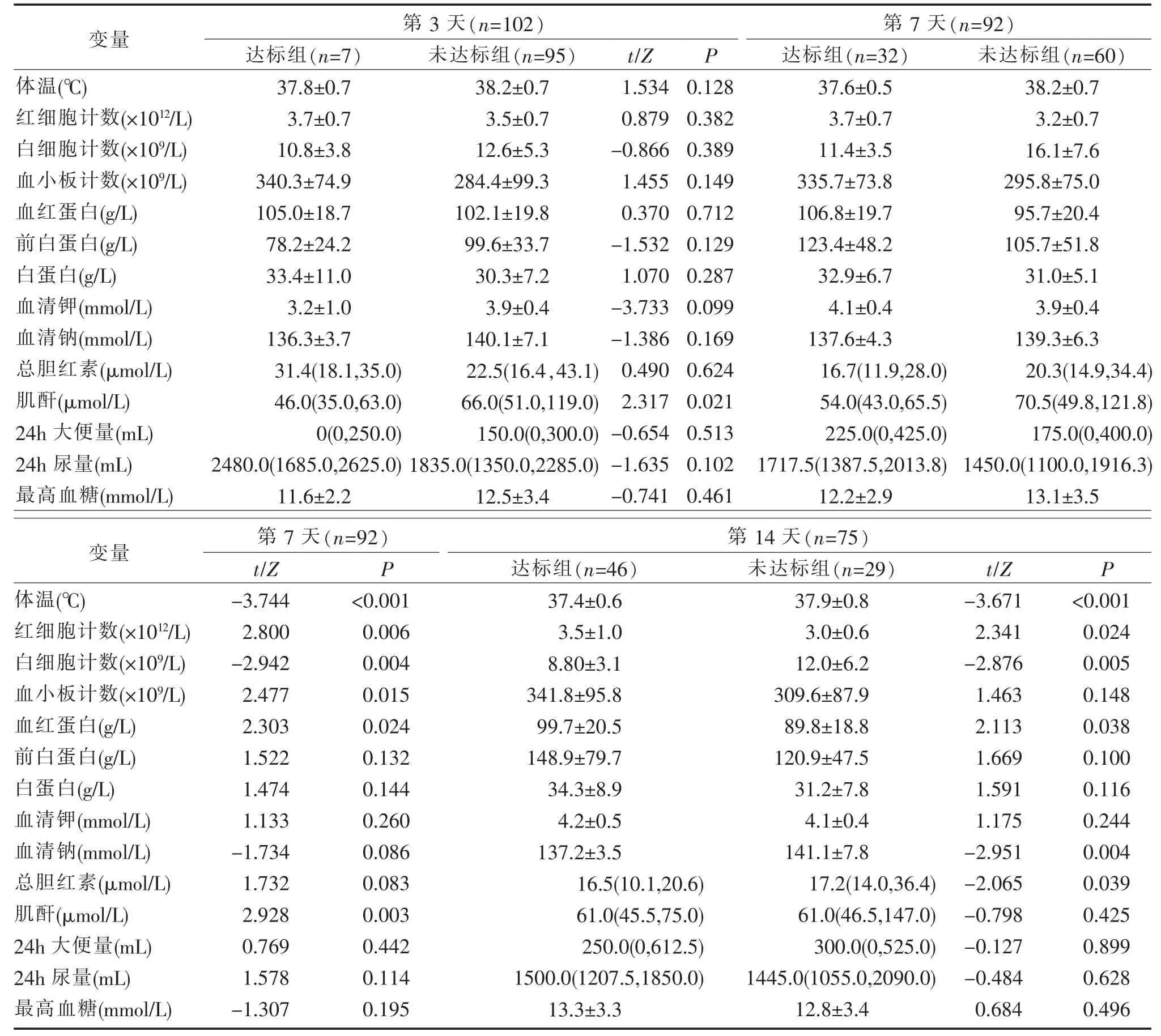
表4 营养达标组和未达标组患者不同时间点营养支持达标相关结局指标差异比较 (n;±S;M(P25,P75)
第3 天(n=102) 第7 天(n=92)变量P体温(℃)红细胞计数(×1012/L)白细胞计数(×109/L)血小板计数(×109/L)血红蛋白(g/L)前白蛋白(g/L)白蛋白(g/L)血清钾(mmol/L)血清钠(mmol/L)总胆红素(μmol/L)肌酐(μmol/L)24h 大便量(mL)24h 尿量(mL)最高血糖(mmol/L)达标组(n=7)37.8±0.7 3.7±0.7 10.8±3.8 340.3±74.9 105.0±18.7 78.2±24.2 33.4±11.0 3.2±1.0 136.3±3.7 31.4(18.1,35.0)46.0(35.0,63.0)0(0,250.0)2480.0(1685.0,2625.0)11.6±2.2未达标组(n=95)38.2±0.7 3.5±0.7 12.6±5.3 284.4±99.3 102.1±19.8 99.6±33.7 30.3±7.2 3.9±0.4 140.1±7.1 22.5(16.4,43.1)66.0(51.0,119.0)150.0(0,300.0)1835.0(1350.0,2285.0)12.5±3.4 t/Z 1.534 0.879-0.866 1.455 0.370-1.532 1.070-3.733-1.386 0.490 2.317-0.654-1.635-0.741 0.128 0.382 0.389 0.149 0.712 0.129 0.287 0.099 0.169 0.624 0.021 0.513 0.102 0.461达标组(n=32)37.6±0.5 3.7±0.7 11.4±3.5 335.7±73.8 106.8±19.7 123.4±48.2 32.9±6.7 4.1±0.4 137.6±4.3 16.7(11.9,28.0)54.0(43.0,65.5)225.0(0,425.0)1717.5(1387.5,2013.8)12.2±2.9未达标组(n=60)38.2±0.7 3.2±0.7 16.1±7.6 295.8±75.0 95.7±20.4 105.7±51.8 31.0±5.1 3.9±0.4 139.3±6.3 20.3(14.9,34.4)70.5(49.8,121.8)175.0(0,400.0)1450.0(1100.0,1916.3)13.1±3.5第7 天(n=92) 第14 天(n=75)变量P体温(℃)红细胞计数(×1012/L)白细胞计数(×109/L)血小板计数(×109/L)血红蛋白(g/L)前白蛋白(g/L)白蛋白(g/L)血清钾(mmol/L)血清钠(mmol/L)总胆红素(μmol/L)肌酐(μmol/L)24h 大便量(mL)24h 尿量(mL)最高血糖(mmol/L)t/Z-3.744 2.800-2.942 2.477 2.303 1.522 1.474 1.133-1.734 1.732 2.928 0.769 1.578-1.307<0.001 0.006 0.004 0.015 0.024 0.132 0.144 0.260 0.086 0.083 0.003 0.442 0.114 0.195达标组(n=46)37.4±0.6 3.5±1.0 8.80±3.1 341.8±95.8 99.7±20.5 148.9±79.7 34.3±8.9 4.2±0.5 137.2±3.5 16.5(10.1,20.6)61.0(45.5,75.0)250.0(0,612.5)1500.0(1207.5,1850.0)13.3±3.3未达标组(n=29)37.9±0.8 3.0±0.6 12.0±6.2 309.6±87.9 89.8±18.8 120.9±47.5 31.2±7.8 4.1±0.4 141.1±7.8 17.2(14.0,36.4)61.0(46.5,147.0)300.0(0,525.0)1445.0(1055.0,2090.0)12.8±3.4 t/Z-3.671 2.341-2.876 1.463 2.113 1.669 1.591 1.175-2.951-2.065-0.798-0.127-0.484 0.684 P<0.001 0.024 0.005 0.148 0.038 0.100 0.116 0.244 0.004 0.039 0.425 0.899 0.628 0.496
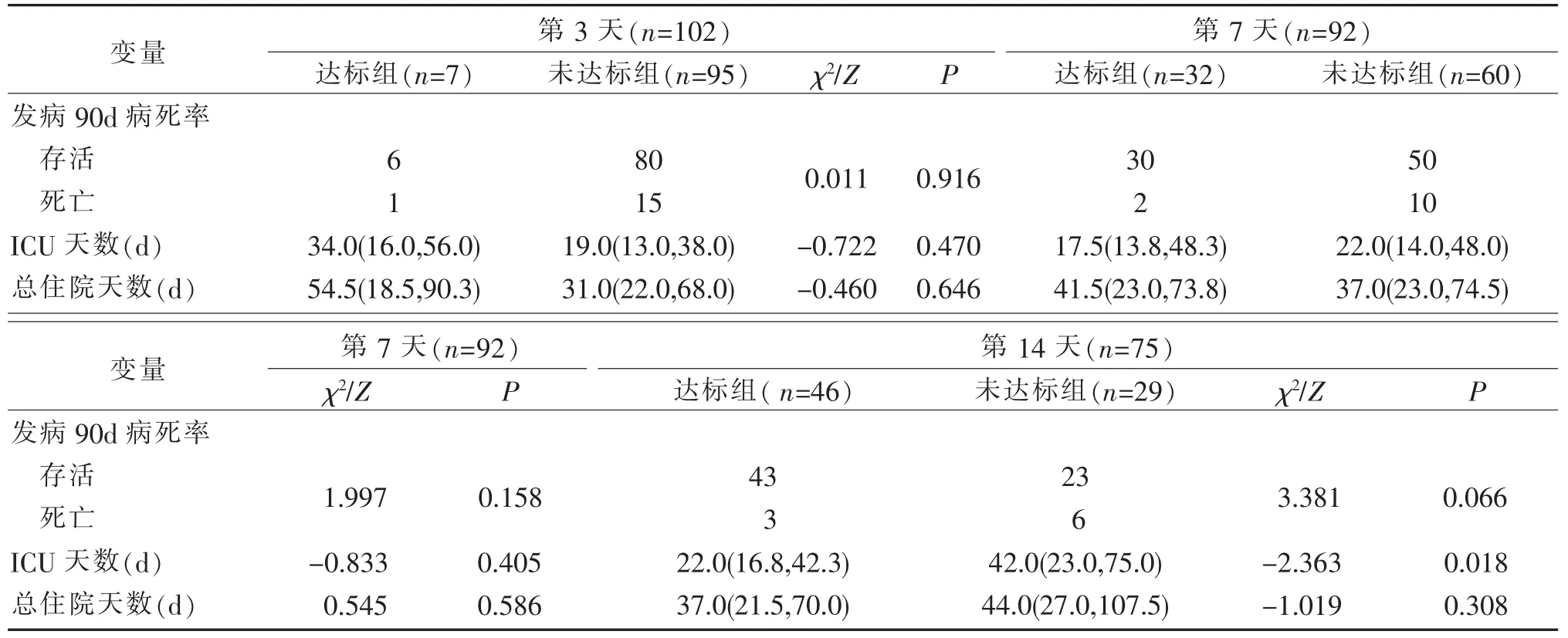
表5 营养达标组和未达标组患者不同时间点的预后差异比较 (n;M(P25,P75)
3.3 SAP 患者早期营养达标相关因素的分析
本研究结果显示,意识状态、机械通气、采用升压药、采用镇静药物、连续肾替代治疗、采用胃肠减压和采用通便措施可能是SAP 患者营养达标的相关因素,而以上这些指标也提示了疾病严重的程度。此外,本研究发现,营养未达标组的APACHE Ⅱ评分和SOFA 评分高于营养达标组,特别是入住ICU 第7 天和第14 天,组间比较,差异具有统计学意义(均P<0.01)。提示可能SAP 患者其危重程度评分越高其病情也倾向越危重,疾病累及受损的器官越多,SAP 患者营养输注更不易达标。然而,研究表明[14,18-19],患者的营养输注量和疾病严重程度(simplified acute physiology scores,SAPS)II 评分没有明显的相关性。研究之间结果的差异可能是由于本研究未进行多因素分析,尚无法确定疾病严重程度对营养达标的最终影响,也可能和研究之间采用不同的疾病严重度测评量表和研究对象的人群不同有关,研究所得结果仍需要进一步证实。此外,KIM 等[20]将危重患者营养支持不达标的影响因素分为患者相关因素、 喂养方式因素、喂养流程因素、医生医嘱不足和频繁中断等。其中,危重患者营养支持频繁中断是营养不达标的重要影响因素,包括工作流程(营养支持工作流程[21]、俯卧位通气[22])、诊断性检查[23-24]、胃肠不耐受[25]、喂养管路原因(喂养途径、管路移位、管路堵管)[17,26]和常规护理程序(患者洗浴、更换衣物或床单等)[27]占有重要比重。本研究只探讨了手术情况和喂养通道对SAP 患者达标率的影响,且只有第7 天的手术情况比较,差异具有统计学意义(P=0.021),因此尚需在今后的研究中纳入更多的变量进一步验证。
3.4 早期营养支持对SAP 患者疾病发展及预后影响的分析
本研究结果显示,从入住ICU 第7 天起,营养达标组多项实验室指标优于未达标组,包括炎症指标(白细胞计数)、营养指标(血红蛋白)和肝肾功能指标(总胆红素和肌酐)。此外,第14 天,营养达标组的入住ICU 天数也短于营养未达标组(P<0.05),这与以往的研究结果一致[28]。启动早期营养支持(特别是全肠内营养支持)能有效减少感染并发症的发生,降低病死率和缩短住院时间,还减少了由于采用全肠外营养所需的中心静脉管路所导致的导管相关感染的发生[29]。此外,全肠内营养能够维持肠道黏膜屏障,降低肠道细菌移位[30]。
3.5 研究局限性与建议
本研究有若干局限需指出:第一,本研究现有的样本量偏少,而研究变量较多,影响了统计学的检验效能,表现在即使两组之间有差异,但差异未达到常用的统计学标准,因此本研究结果尚需要扩大样本进一步验证;第二,本研究中SAP 患者从发病至入住ICU 时间上有一定差异,这导致不同发病阶段的患者在ICU 治疗方案的选择上会有较大差异,这也可能是导致入住ICU 第3 天SAP 患者营养达标率明显低于其他研究结果;第三,本研究只局限于单个ICU,所得到的结果只代表研究单位SAP 患者的营养支持达标现状,并不能代表所有ICU。
4 结论
研究结果表明,SAP 患者的第3 天营养达标率明显低于其他危重患者。疾病的严重程度(非清醒状态、机械通气、采用升压药、采用镇静药、连续肾替代治疗、APACHE Ⅱ评分、SOFA 评分)和胃肠道功能不耐受(采用胃肠减压和通便措施)等可能是患者早期营养达标的重要相关影响因素。营养达标有助于SAP 患者的炎症控制,提高营养状态、改善机体内环境和肝肾功能,并能有效缩短SAP患者的ICU 入住天数。
