内镜黏膜下剥离术在结直肠侧向发育型肿瘤患者中的 治疗效果及对Wnt和整合素信号通路的影响*
2019-10-30陈健张肖丽张月晓李萍齐月雯付欣姿刘璐李炳庆
陈健,张肖丽,张月晓,李萍,齐月雯,付欣姿,刘璐,李炳庆
(承德医学院附属医院 消化内科,河北 承德 067000)
结直肠侧向发育型肿瘤(latelly spreading tumor,LST)是在患者机体内生长、肿瘤直径超过1.0 cm 的病变,其与普通肿瘤的区别在于病灶肿瘤生长方式的不同。普通肿瘤病灶的生长方式为垂直生长,而结直肠LST 的生长方式是通过侧面扩大发展,属于扁平型结直肠肿瘤病变疾病,会严重影响患者的生活质量水平和生存质量[1]。随着医学技术的不断进步,染色剂放大内镜技术已得到了普遍的运用,不仅可以提高结直肠LST 临床的诊断率,还可以通过手术治疗改善患者的病情,具有重要的应用价值[2]。传统的内镜切除术可以达到一定的临床效果,其不适用于病灶超过2 cm 的患者,所以切除病灶的完整率较低,会影响患者的治疗效果。内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)则可以有效解决切除不完整的问题,且可以影响Wnt 及整合素信号通路,有助于抑制肿瘤的进一步发展和转移[3]。本研究对ESD在结直肠LST 患者中的治疗效果及对Wnt 及整合素信号通路的影响进行了研究,旨在证实ESD 良好的临床效果。现报道如下:
1 资料与方法
1.1 一般资料
选取2016年1月-2018年6月本院收治的70例结直肠LST 患者,随机分为两组,每组患者35例。纳入标准:①通过结肠镜检出病变直径2.0 cm 以上;②患者自愿参与本次研究。排除标准:①抬举征为阴性的患者;②放大内镜观察结直肠黏膜Pit Pattern分型为不规则形态;③患者不同意参与本次研究。研究组中,男20例,女15例,年龄38~66 岁,平均(45.3±1.3)岁;对照组中,男22例,女13例,年龄37~65 岁,平均(44.6±1.5)岁。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究通过医院伦理委员会批准且患者均知情同意。
1.2 方法
手术前对所有患者进行心电图、血常规、凝血功能、生化、心脏超声和胸片等常规术前检查,必要时给予纠正,给予患者丁溴东莨菪碱缓解肠道痉挛,全凭静脉麻醉下手术。
1.2.1 研究组 对研究组患者进行ESD 治疗。给予靛胭脂染色后,确定病变区域的环境来确定患者的病变情况。取靛胭脂肾上腺素氯化钠注射液,注射在患者病变的基底以及病变周围的黏膜区,必要时注射液中按比例加入玻璃酸钠注射液。在病变位置的外侧大约0.5 cm 处用Dual 刀切开环形黏膜,接着进行剥离操作,一直到整个病变区域黏膜完全剥离为止。在进行黏膜剥离时要注意患者术中出血的风险,提前准备好电凝钳进行止血[4]。手术后对创面运用电凝钳进行彻底止血,有需要时运用钛夹行止血或封闭创面,将剥离完成后的标本完全展开,使用昆虫针将其固定在标本板上,浸泡在甲醛溶液中送到病理科进行组织病理检查[5-6]。手术结束后,医师要叮嘱患者在术后禁止饮食至少48 h,同时给予患者补液,必要时给予抗生素预防感染等处理,依据患者术后的腹痛和便血等情况来判断患者的恢复状况,要定期进行随访记录[7]。
1.2.2 对照组 对照组患者采用分片切除术,在内镜下用靛胭脂染色确定病变范围;于病变基底黏膜下注射,使病变充分隆起,在透明帽辅助下,将病灶吸入透明帽,并行内镜下圈套电切、电凝,按照病灶大小分次切除,方法为沿着病灶一侧多次切除,直至患者病灶被完全切除[8]。切除后,染色检查患者创面边缘有无病灶遗留,若有残留病灶可予氩气刀治疗,观察患者创面有无出血、是否平整等。
1.3 观察标准
1.3.1 免疫功能观察标准 在治疗前后抽取患者外周血淋巴细胞,采用机型为EPICSXL 的流式细胞仪对CD4+和CD8+进行测定,并计算CD4+/CD8+的数值。
1.3.2 不良反应评定标准 通过随访,记录患者在术后产生的不良反应,不良反应主要有穿孔、消化道出血和复发等。
1.3.3 生命质量评分标准 生命质量评分(quality of life,QOL)标准:观察患者治疗前后食欲、精神、睡眠、生活能力、疲倦和疼痛等方面的情况,食欲、精神、睡眠、疲倦和疼痛的满分值为5 分,生活能力方面的满分值为20 分,每一项的分数越高则证明生活质量越差[9]。
1.4 Wnt/β-catenin 通路分子表达量测定
应用Western blotting 方法对Wnt 通路进行分析。对Wnt1、Wnt5a、Wnt7b 和β-catenin 指标应用荧光定量PCR 试剂盒进行测定,数值越接近正常值,治疗效果越好。Western 印迹分析检测,对培养细胞进行收集,用PBS 清洗,加入细胞裂解液裂解细胞,提取总蛋白,应用Bradford 比色法测定蛋白含量。每个样品槽内45μl 样本进行SDS-PAGE 电泳,通过电转印法,将蛋白从聚丙烯酰胺凝胶上转移至PVDF 膜,转印后的PVDF 膜用5%脱脂奶粉4℃封闭过夜,再加入一抗(浓度1 ∶1 000),37℃孵育2 h,TBS 洗膜后加入浓度为1 ∶5 000 的二抗(羊抗兔),37℃孵育2 h,TBS 洗膜,DAB 显色液显色,拍照。荧光定量PCR 检测,首先进行组织培养,然后对培养细胞进行收集、染色,抽提总RNA,反转录制备cDNA,按照说明书步骤操作。
1.5 统计学方法
数据应用SPSS 18.0 统计软件进行分析,其中计数以百分比(%)表示,进行χ2检验,计量资料以均数±标准差(±s)表示,行t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者免疫功能比较
术前两组患者的免疫功能比较,差异无统计学意义(P>0.05),术后研究组患者的免疫功能指标明显高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者手术前后免疫功能比较 (±s)Table1 Comparison of immune function before and after surgery between the two groups (±s)

表1 两组患者手术前后免疫功能比较 (±s)Table1 Comparison of immune function before and after surgery between the two groups (±s)
注:t 组间值和P 组间值为研究组与对照组治疗后比较
组别 CD4+/% CD8+/% CD4+/CD8+对照组(n =35) 术前 42.3±1.6 14.4±1.2 2.1±0.4 术后 46.5±1.4 18.3±1.3 2.3±0.6 t 值 10.48 12.10 11.94 P 值 0.042 0.046 0.049研究组(n =35) 术前 42.7±1.3 14.7±1.5 2.1±0.5 术后 52.5±1.7 20.5±1.0 2.7±0.8 t 值 12.84 15.01 15.22 P 值 0.039 0.031 0.034 t 组间值 16.84 18.25 18.01 t 组间值 0.011 0.016 0.013
2.2 两组患者术后不良反应比较
两组患者在术后均未出现严重并发症,如穿孔、消化道出血等。
2.3 两组患者术后复发情况比较
对照组复发3例,复发率为8.6%,研究组复发1例,复发率为2.9%,研究组复发率低于对照组,但两组比较,差异无统计学意义(χ2=5.88,P=0.082)。
2.4 两组患者生活质量水平比较
术前两组患者的生活质量水平差异无统计学意义(P>0.05),术后研究组与对照组患者QOL 评分均明显低于术前,差异具有统计学意义(P<0.05),且术后研究组患者QOL 评分明显低于对照组,差异有统计学意义(P<0.05)。见表2。
2.5 两组患者病变部位比较
对照组患者的病变有37 处。其中,横结肠4 处,直肠10 处,乙状结肠15 处,降结肠3 处,升结肠5 处。研究组患者的病变有38 处。其中,横结肠3 处,直肠6 处,乙状结肠22 处,降结肠5 处,升结肠2 处,两组患者病变部位比较,差异无统计学意义(P>0.05)。见表3。
表2 两组患者QOL 评分情况比较 (分,±s)Table2 Comparison of QOL score between the two groups (score,±s)
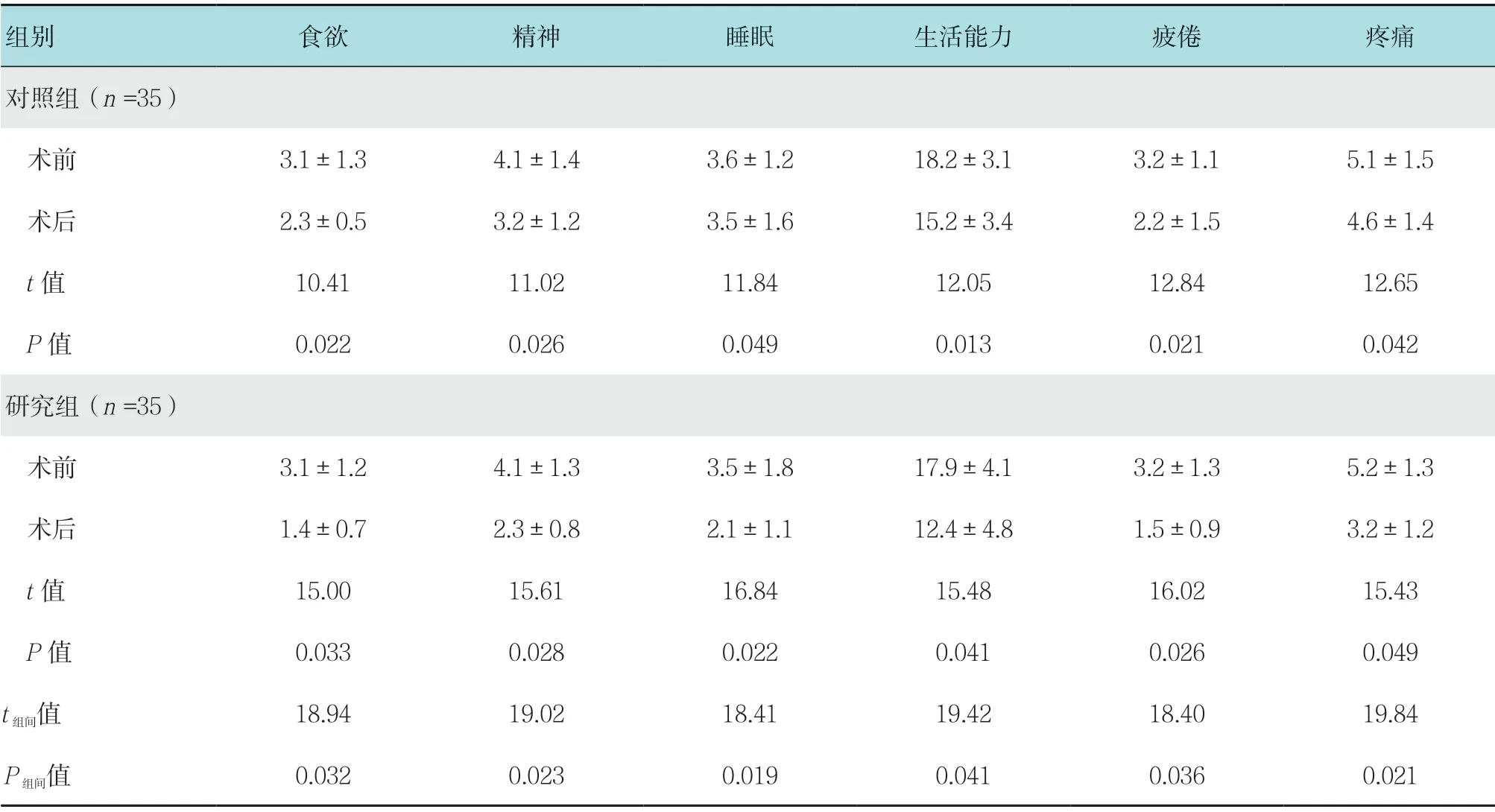
表2 两组患者QOL 评分情况比较 (分,±s)Table2 Comparison of QOL score between the two groups (score,±s)
注:t 组间值和P 组间值为研究组与对照组治疗后比较
组别 食欲 精神 睡眠 生活能力 疲倦 疼痛对照组(n =35) 术前 3.1±1.3 4.1±1.4 3.6±1.2 18.2±3.1 3.2±1.1 5.1±1.5 术后 2.3±0.5 3.2±1.2 3.5±1.6 15.2±3.4 2.2±1.5 4.6±1.4 t 值 10.41 11.02 11.84 12.05 12.84 12.65 P 值 0.022 0.026 0.049 0.013 0.021 0.042研究组(n =35) 术前 3.1±1.2 4.1±1.3 3.5±1.8 17.9±4.1 3.2±1.3 5.2±1.3 术后 1.4±0.7 2.3±0.8 2.1±1.1 12.4±4.8 1.5±0.9 3.2±1.2 t 值 15.00 15.61 16.84 15.48 16.02 15.43 P 值 0.033 0.028 0.022 0.041 0.026 0.049 t 组间值 18.94 19.02 18.41 19.42 18.40 19.84 P 组间值 0.032 0.023 0.019 0.041 0.036 0.021
2.6 两组患者大体分型比较
如表4所示,对照组大体分型为颗粒均一型16处,结节混合型11 处,扁平隆起型8 处,假凹陷型2 处;研究组大体分型为颗粒均一型15 处,结节混合型11处,扁平隆起型7 处,假凹陷型5 处,两组患者大体分型比较,差异无统计学意义(P>0.05)。
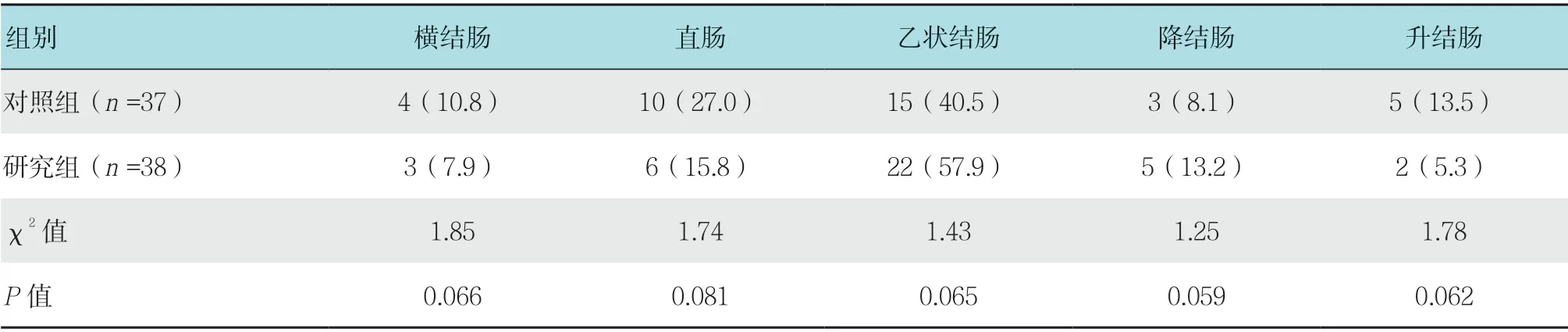
表3 两组患者病变部位比较例(%)Table3 Comparison of lesion position between the two groups n(%)

表4 两组患者大体分型比较例(%)Table4 Comparison of gross classification between the two groups n(%)
2.7 两组患者病变直径比较
两组患者的病变直径比较,差异无统计学意义(P>0.05)。见表5。
2.8 治疗前后两组患者Wnt/β-catenin 通路分子表达量比较
治疗前,两组Wnt/β-catenin 通路分子表达量没有明显区别(P>0.05);治疗后,研究组Wnt1、Wnt5a、Wnt7b 和β-catenin 指标均明显低于对照组,差异有统计学意义(P<0.05)。见表6。
表5 两组患者病变直径比较 (mm,±s)Table5 Comparison of lesion diameter between the two groups (mm,±s)
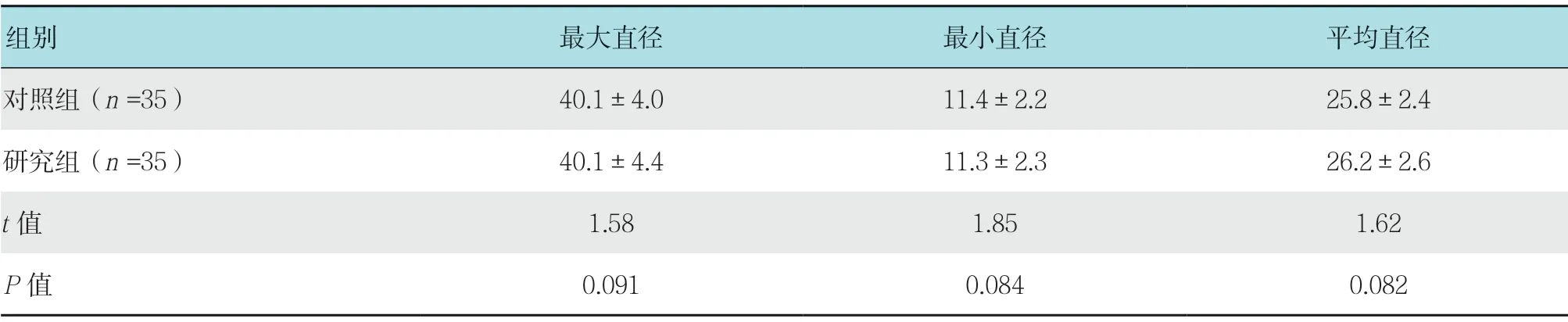
表5 两组患者病变直径比较 (mm,±s)Table5 Comparison of lesion diameter between the two groups (mm,±s)
组别 最大直径 最小直径 平均直径对照组(n =35) 40.1±4.0 11.4±2.2 25.8±2.4研究组(n =35) 40.1±4.4 11.3±2.3 26.2±2.6 t 值 1.58 1.85 1.62 P 值 0.091 0.084 0.082
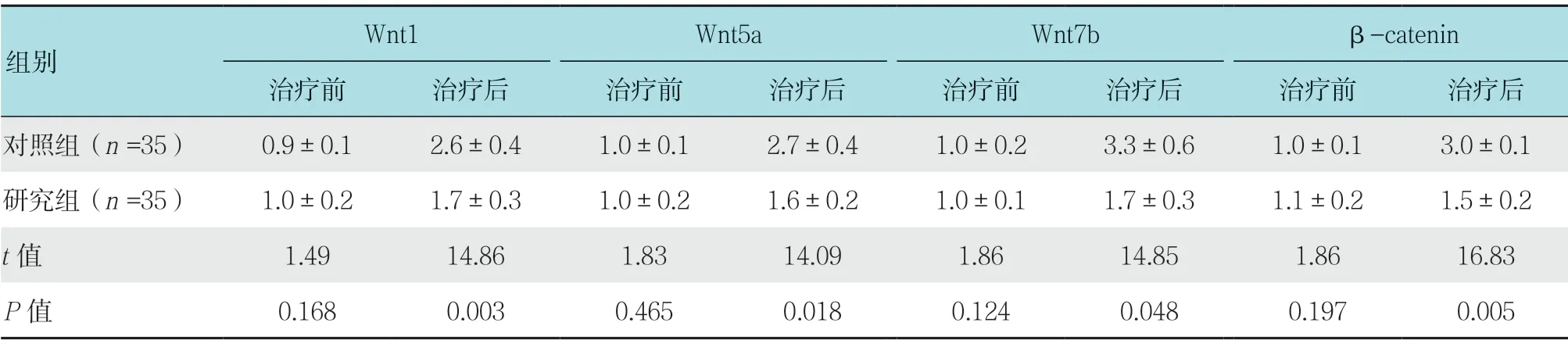
表6 治疗前后两组患者Wnt/β-catenin 通路分子表达量比较Table6 Comparison of molecular expression of Wnt/β-catenin pathway between the two groups before and after treatment
3 讨论
结直肠LST 相比普通肿瘤中结直肠黏膜诱发的隆起性病变,其特异性和特殊性更强,且随着病情的逐渐发展,患者病变的形态会出现显著差别,临床称此特殊病变为大肠腺瘤,属于特殊肿瘤类型疾病之一[10-11]。据临床相关研究[12]报道,结直肠LST的外表相对较平坦,采用传统的内镜下黏膜切除术(endoscopic mucosal resection,EMR)无法完全切除,但是患者病变直径如果超过2.0 cm,采用分片切除术进行治疗时,患者常会伴有复发或者肿瘤残余的情况,不利于患者的生活质量及病情的康复。本次研究运用ESD 对结直肠LST 患者进行治疗,分析其临床疗效及其对Wnt 和整合素信号通路的影响。
采用ESD 对结直肠LST 患者进行治疗,可以有效减少手术创伤,减轻对机体造成的免疫抑制程度。本研究显示,术前两组患者的免疫功能比较,差异无统计学意义(P>0.05),术后研究组患者的免疫功能指标明显高于对照组,差异有统计学意义(P<0.05)。这一结果说明,采用ESD 治疗可以有效降低患者术后免疫抑制程度,这也是促进患者康复的关键。结直肠LST 存在易癌变和不容易向黏膜下浸润等特点,其中假凹陷型病变发生黏膜癌变的可能性最大,且在大肠癌的发生中意义重大,备受临床内镜医师的关注[13]。ESD 是近年发展起来的新型内镜治疗技术,其可以一次性地将整个病变区域切除,可以有效避免采用分片切除术引起的病灶残留,且采用ESD 还能提供完整的病理组织资料,可以准确评估病灶的边缘情况,有助于降低病变的复发率,是目前临床上治疗结直肠LST 最理想的方法[14-15]。两组患者在术后均未出现严重并发症,如穿孔和消化道出血,研究组患者术后复发率为2.9%,对照组患者术后复发率为8.6%,研究组复发率与对照组无明显差异(P>0.05)。虽然,本研究中并未出现穿孔病例,但是以往有研究[16]表明,ESD 具有较高的穿孔发生率,分析其原因可能与肿瘤大小、手术时间及医师操作水平等有关。结直肠LST 的癌变率较高,组织中存在较多与肿瘤发生、发展及转移相关的基因,Wnt 是一种分泌型蛋白,其通过自身分泌和其他细胞分泌来与细胞膜上的受体进行结合,可以将多条细胞的信号通道激活。Wnt 信号通路可以参与到多种细胞的增殖和分化,其通路具有高度的保守性,并且Wnt信号通路在成熟组织中及胚胎生长中发挥着重要的 作用[17-18]。
Wnt/β-catenin 通路在结直肠LST 患者病程中具有非常重要作用,是一种有效信号通路,该家族中包括19 个成员,在病情发展变化中,Wnt1、Wnt5a 和Wnt7b 等均会参与,对病情发展变化产生严重影响。β-catenin 为Wnt 通路中非常重要的枢纽分子,如果Wnt 刺激较少,会与GSK-3β、Axin 和APC 形成复合体,降低了造成细胞质游离的β-catenin,抑制信号通路。另外,当细胞内进入Wnt1、Wnt5a 和Wnt7b 等分子后,β-catenin 与GSK-3β、Axin 和APC 会出现进一步解离,在子细胞质中不断增多,再在细胞核中转位,对下游靶基因表达进行进一步转位。本研究探究ESD 在结直肠LST 患者中对Wnt 信号通路的影响,研究结果显示,治疗前,两组Wnt/β-catenin 通路分子表达量没有明显区别(P>0.05);治疗后,研究组Wnt1、Wnt5a、Wnt7b 和β-catenin 指标低于对照组(P<0.05),两组患者与治疗前比较,Wnt1、Wnt5a、Wnt7b 和β-catenin 指标均得到明显改善。本研究表明,对结直肠LST 患者进行ESD 治疗,效果理想,可对Wnt/β-catenin 通路的激活进行有效抑制,对治疗效果提升具有非常重要的作用。
使用ESD 对结直肠LST 患者进行治疗,在此过程中会抑制Wnt 信号通路的表达,会迅速抑制Wnt 与其他受体复合物结合,使Wnt 的靶基因得不到表达,并且无法进入细胞核内达到“启动状态”,而Wnt 蛋白富含半胱氨酸类的糖蛋白,留存于半胱氨酸的恒定保守区[19]。当Wnt 没有信号时,无法刺激肿瘤细胞进一步发展,采用ESD 有助于整合素信号通路[20]。Wnt 信号通路中的β-catenin 以及下游信号通路在直肠癌患者中的表达上升,其作用机制还不明确。患者GSK-3β 的磷酸化是诱发β-catenin 上升的影响因素。磷酸化GSK-3β 属于GSK-3β 的重要失活形式,磷酸化GSK-3β 表达上升之后,失活GSK-3β增多,降解胞质当中β-catenin 的效果也随之下降,使得β-catenin 表达上升。整合素链接激酶(integrin linked kinase,ILK)是β-catenin 的上游调节分子,能够磷酸化GSK-3β,增加β-catenin 表达,在ILK表达上升之后,ILK 可以趁机使GSK-3β 的磷酸化,使得GSK-3β 丧失活性而使β-catenin 表达上升,激活下游通路[20]。ESD 术后,ILK 能够借助于磷酸化GSK-3β 来刺激β-catenin 表达上调。
本研究不足之处,因结直肠LST 发病率较低,本次研究的样本数量较少,持续时间较短,缺乏客观性。因此,需要进一步进行多中心、大样本的研究来提高研究的可靠性。
综上所述,ESD 在结直肠LST 患者的治疗中具有良好的临床疗效,可提高患者术后的生活质量水平和免疫功能,且可以有效抑制Wnt 基因的表达,阻断Wnt 在肿瘤中的发生、发展及转移,具有广泛的应用前景,值得在临床上进一步推广和应用。
