轻度认知功能障碍与老年2型糖尿病及糖尿病前期的相关性
2019-10-24王琳李博李宝柱吴琨张烜
王琳,李博,李宝柱,吴琨,张烜
(北京市和平里医院神经内科,北京 100013)
轻度认知障碍(mild cognitive impairment,MCI)是介于正常衰老和痴呆之间的一种中间状态,是一种认知障碍症候群[1],表现为与患者年龄和受教育水平不匹配的认知功能损害但无痴呆的状态。2型糖尿病(type 2 diabetes mellitus,T2DM)是一种由遗传因素与环境因素相互作用引起的、以糖代谢紊乱为特征的临床综合征。既往研究证实,与同年龄健康人群相比,T2DM患者的认知功能障碍出现早,发生率高。糖尿病前期,又称糖调节受损(impaired glucose regulations,IGR),是由正常糖耐量向糖尿病转化的过渡阶段,包括空腹血糖受损、糖耐量异常或二者兼有之[2],每年约有5%~8%的IGR人群发展为糖尿病。在T2DM或IGR阶段,空腹血糖值异常增高或糖耐量减低均可能导致老年人认知功能下降。本研究旨在从横断面上分析老年人群发生MCI与T2DM及IGR的关系,探讨T2DM患者发生MCI是否自IGR阶段即已开始,并为IGR人群的早期干预提供科学依据。
1 对象与方法
1.1 研究对象
选取2018年1月至2018年12月在北京市和平里医院神经内科就诊的T2DM患者60例(T2DM组),另外选取同期IGR患者30例(IGR组),及来院进行体检的健康人群30名(对照组)。根据患者是否存在MCI,将T2DM组分为MCI亚组(39例)及非MCI亚组(21例),同时将IGR患者也分为MCI亚组(14例)及非MCI亚组(16例)。纳入标准:(1)年龄60~80岁;(2)至少有6年教育经历,能完成各项神经心理测试;(3)无神经系统与精神疾病史;(4)维生素B12与叶酸水平、甲状腺功能均正常;(5)无中枢神经系统病史;(6)T2DM患者诊断标准依照美国糖尿病协会2008糖尿病诊疗指南(上)[3];IGR患者诊断符合中国2型糖尿病防治指南(2013年版)诊断标准[2]。排除标准:(1)先天智能障碍或文盲;(2)已诊断痴呆、抑郁症及其他精神疾病;(3)有明确中枢神经系统病史(脑卒中、脑外伤、脑部感染);(4)吸烟、吸毒及酒精依赖;(5)近期应用影响认知功能的药物;(6)合并糖尿病急性并发症或感染;(7)影响认知功能检测的严重视力、听力及肢体活动障碍;(8)重要器官功能衰竭;(9)合并甲状腺功能减退症、甲状腺功能亢进症。患者或家属均签署知情同意书并愿意接受相关神经心理学检查。
1.2 方法
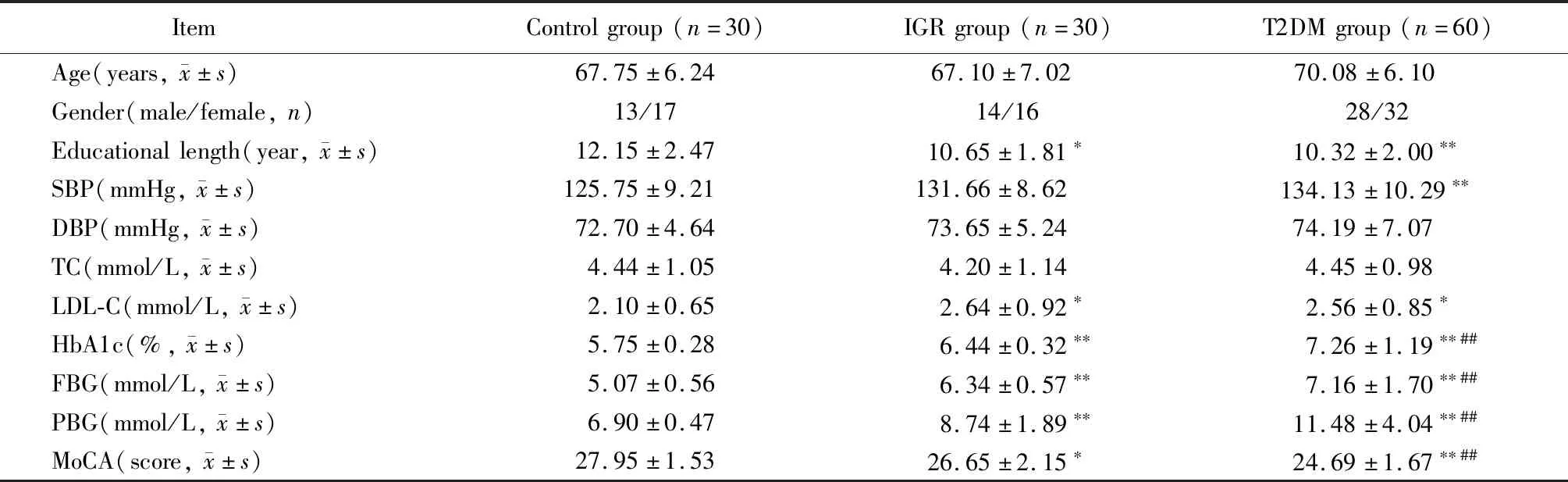
1.2.1 指标检测 除采集所有纳入对象的性别、年龄、受教育年限、慢性病史等一般资料外,测定其收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、空腹血糖(fasting blood glucose,FBG)、餐后2小时血糖(postprandial 2-hour blood glucose,PBG)、糖化血红蛋白(glycosylated hemoglobin Alc, HbAlc)、空腹C肽、餐后2小时C肽等。
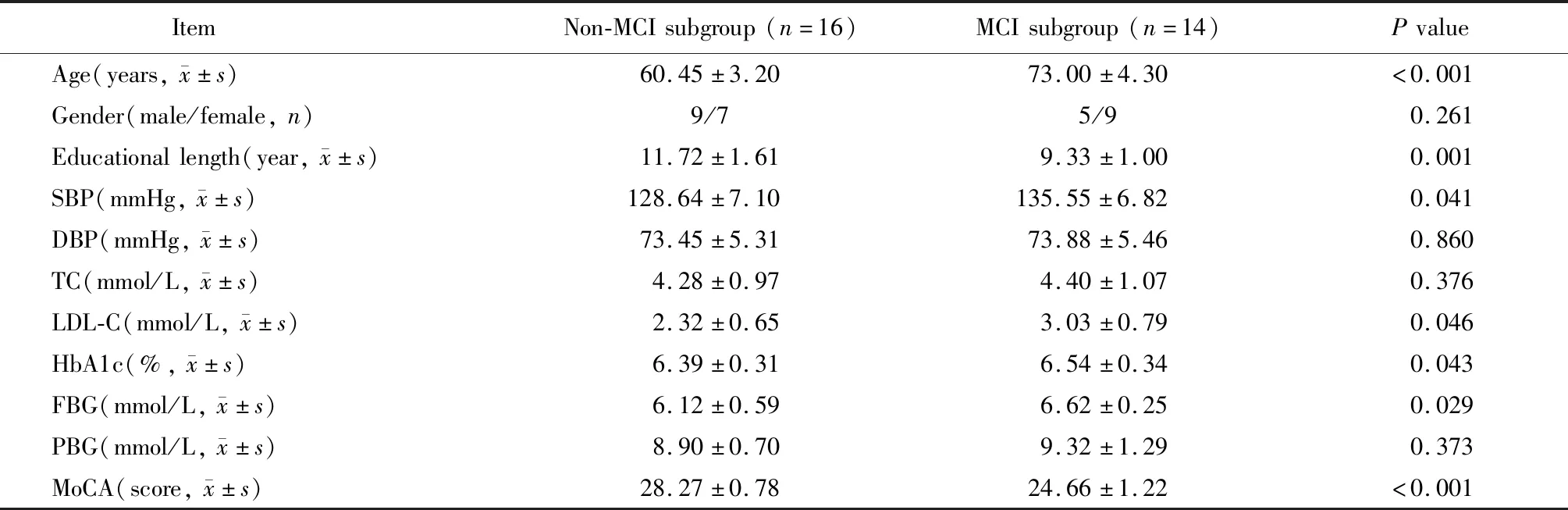
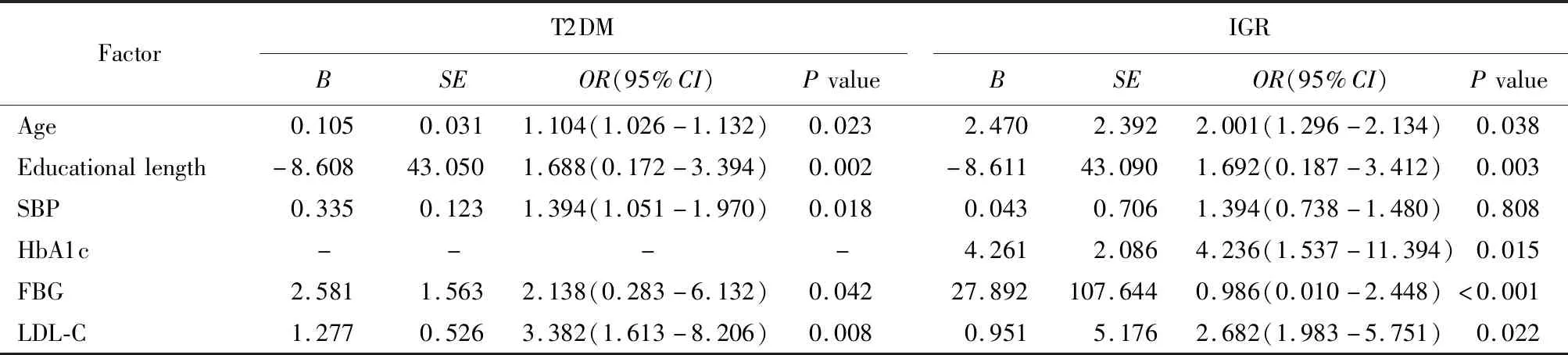
1.2.2 MCI筛查 (1)采用蒙特利尔认知评估量表[4](Montreal cognitive assessment,MoCA)对MCI进行初筛,MCI患者纳入标准是22分 对照组、IGR组及T2DM组MCI患病率依次为30.0%(9/30)、46.7%(14/30)和65.0%(39/60)。与对照组比较,IGR组(P=0.002)及T2DM组(P=0.004)MCI患病率显著升高。与IGR组比较,T2DM组患者MCI患病率显著升高(P=0.006),差异有统计学意义。 与对照组比较,IGR组及T2DM组患者教育年限和MoCA评分显著降低,LDL-C、HbA1c、FBG、PBG显著升高,同时T2DM组患者SBP显著升高,差异有统计学意义(P<0.05)。与IGR组比较,T2DM组患者MoCA评分显著降低,HbA1c、FBG、PBG显著升高,差异均有统计学意义(P<0.01;表1)。 T2DM患者:与非MCI亚组比较,MCI亚组患者年龄、SBP、LDL-C、HbA1c、FBG、PBG、低血糖反应发生率显著升高,受教育年限及MoCA评分显著降低,差异有统计学意义(P<0.05;表2)。IGR患者:与非MCI亚组比较,MCI亚组患者年龄、SBP、LDL-C、HbA1c、FBG显著升高,但受教育年限及MoCA评分显著降低,差异有统计学意义(P<0.05;表3)。 将是否发生MCI作为因变量, 单因素分析存在统计学意义的因素作为自变量纳入logistic回归方程,结果显示年龄、SBP、FBG和LDL-C是T2DM患者发生MCI的独立危险因素,受教育年限是MCI的独立保护性因素(P<0.05)。同样方法得出,年龄、HbA1c、FBG和LDL-C是IGR患者发生MCI的独立危险因素,受教育年限是MCI的独立保护性因素(P<0.05;表4)。 MCI是由一定因素诱发、多种因素联合作用所致的神经功能减退症状。流行病学研究显示,T2DM是MCI和痴呆发病的重要独立危险因素,T2DM患者的认知功能障碍与同龄健康人相比,其发病风险增加了1.5倍[6]。本研究结果表明,T2DM组MCI发生率为65.0%,且与T2DM非MCI患者比较,T2DM合并MCI的患者年龄、SBP、FBG显著增加,受教育年限显著降低。同时IGR组MCI患者与非MCI患者相比,年龄、HbA1c与FBG亦显著升高, 受教育年限亦显著降低,这与T2DM合并MCI的患者特点大致相同,我们有理由相信,IGR也是MCI发病的重要危险因素。 表1 3组受试者临床指标比较 T2DM: type 2 diabetes mellitus; IGR: impaired glucose regulations; SBP: systolic blood pressure; DBP: diastolic blood pressure; TC: total cholesterol; LDL-C: low-density lipoprotein cholesterol; FBG: fasting blood glucose; PBG: postprandial 2-hour blood glucose; HbAlc: glycosylated hemoglobin Alc; MoCA: Montreal cognitive assessment. 1 mmHg=0.133 kPa. Compared with control group,*P<0.05,**P<0.01; compared with IGR group,#P<0.05,##P<0.01. 表2 老年T2DM患者发生MCI的单因素分析 T2DM: type 2 diabetes mellitus; MCI: mild cognitive impairment; SBP: systolic blood pressure; DBP: diastolic blood pressure; TC: total cholesterol; LDL-C: low-density lipoprotein cholesterol; FBG: fasting blood glucose; PBG: postprandial 2-hour blood glucose; HbAlc: glycosylated hemoglobin Alc; MoCA: Montreal Cognitive Assessment. 1 mmHg=0.133 kPa. 表3 老年IGR患者发生MCI的单因素分析 IGR: impaired glucose regulations; MCI: mild cognitive impairment; SBP: systolic blood pressure; DBP: diastolic blood pressure; TC: total cholesterol; LDL-C: low-density lipoprotein cholesterol; FBG: fasting blood glucose; PBG: postprandial 2-hour blood glucose; HbAlc: glycosylated hemoglobin Alc; MoCA: Montreal Cognitive Assessment. 1 mmHg=0.133 kPa. 表4 老年T2DM及IGR患者发生MCI的多因素logistic回归分析 T2DM: type 2 diabetes mellitus; IGR: impaired glucose regulations; SBP: systolic blood pressure; HbAlc: glycosylated hemoglobin Alc; FBG: fasting blood glucose; LDL-C: low-density lipoprotein cholesterol. 研究显示,胰岛素抵抗是很多T2DM并发症(包括认知功能损害)的共同病理学基础[7,8],胰岛素抵抗在IGR阶段即可发生,并且存在于T2DM发生发展的全过程。IGR和T2DM患者FBG异常增加可导致认知功能下降,考虑慢性高血糖可能破坏了大脑的拓扑整合,并导致智力减退和认知功能障碍[9]。FBG升高可加速动脉粥样硬化的进程并造成微血管壁损害,血管病变导致大脑皮质及海马等重要部位血流量减低,加上海马是学习记忆的重要解剖基础和神经中枢,如果这些区域的神经元损伤,必然会导致学习记忆相关的认知能力下降[10]。本研究结果发现高FBG水平会促进MCI的发生,这与上述研究结论是一致的。另外,高血压病能够导致脑动脉硬化,影响脑灌注与代谢,导致神经元变性,从而引起认知功能损伤[11]。同时,年龄也是认知功能障碍发病率增高的主要因素,年龄的增长可降低多巴胺神经传递有效性,影响额叶纹状体系统功能,从而减退认知功能。这些均与本研究得到的结果相似。有研究显示,高文化水平对认知功能损害具有一定的保护作用[12]。受教育程度高的老年人受到认知功能损害的比例较低,其原因可能与教育程度高的人群主要以脑力活动为主有关,大脑不断受到刺激,可保持神经细胞的活跃性,从而减少认知功能损伤。本研究结果还发现,TC与MCI无明显相关性,而LDL-C是MCI的危险因素。目前,关于血脂与认知功能之间的相关性,尚且存在争议。有研究认为,TC和TG水平升高可增加认知障碍的发生风险[13]。但也有研究认为TC水平与老年人认知功能障碍无显著相关性。因此有必要开展大样本、多中心研究作进一步探讨。 随着人口老龄化与糖尿病患病率的升高,糖尿病认知功能障碍患者的数量不断增加,严重者可能发展为痴呆。本研究证实,IGR组MoCA评分低于对照组(P<0.05),T2DM组MoCA评分显著低于IGR组(P<0.01),且IGR组与T2DM组发生MCI的共同危险因素是年龄、FBG和LDL-C,共同保护性因素是受教育年限,因此笔者认为T2DM患者发生MCI的风险尽管较高,但该风险自IGR阶段即已开始出现,至糖尿病期风险激增。我国成年人T2DM患病率为11.6%,IGR患病率可达50.1%[14],因此,及早对IGR作出诊断,并有效地控制高血压、高血糖、LDL-C,丰富晚年文化生活,提高文化程度,预防和控制IGR病情进展,可延缓和减少MCI的发生发展,有助于降低痴呆的发病率,提高患者的生活质量。1.3 统计学处理
2 结 果
2.1 3组受试者MCI发生率比较
2.2 3组受试者临床资料比较
2.3 T2DM患者及IGR患者发生MCI的单因素分析
2.4 T2DM及IGR患者发生MCI的多因素logistic回归分析
3 讨 论