椎体成形术治疗伴椎体裂隙征骨质疏松性椎体压缩骨折和 Kümmell 病的疗效分析
2019-10-23汪文龙吴四军薛涛贾俊秀唐冲刘正
汪文龙 吴四军 薛涛 贾俊秀 唐冲 刘正
随着社会人口老龄化,骨质疏松性椎体压缩骨折 (osteoporotic vertebral compression fractures,OVCF)发病率逐渐增高并成为严重的社会健康问题[1]。据文献报道约 10%~48% 的 OVCF 患者合并椎体内裂隙征 (intravertebral vacuum cleft,IVC)[2-3],IVC 是椎体发生严重塌陷、后凸进展和神经损害等的重要危险因素[4-5]。Kümmell 病 (Kümmell’s disease,KD)是指创伤后迟发的椎体塌陷,是相对报道较少的疾病[6],同时绝大多数 KD 患者椎体内合并 IVC[2],且亦容易发生椎体塌陷和后凸加重等[7-8]。但目前多数观点认为 OVCF 合并 IVC 与 KD 并非同一种疾病[3,6,8],经皮椎体成形术 (percutaneous vertebroplasty,PVP) 是目前治疗两种疾病的主要方式,但由于两种疾病的病理机制不同,临床疗效及随访结果也不尽相同,对两种疾病对比进行讨论研究十分必要。本研究回顾性分析 2013 年 1 月至 2017 年 1 月,在我科接受 PVP 治疗的单个椎体受累的 OVCF 和 KD 患者,报告如下。
资料与方法
一、纳入标准与排除标准
1.纳入标准:(1) 年龄>60 岁;(2) 单椎体受累的新鲜 OVCF 合并 IVC 者或 KD 者;(3) 患者接受单个椎体双侧椎弓根入路 PVP。新鲜 OVCF 诊断标准[9]:伤椎在 MRI T1加权序列呈低信号,而短时间反转恢复序列 (short-tau inversion recovery,STIR)上呈高信号。IVC 判断标准[10-11]:表现 X 线可透性(气体填充),X 线片或 CT 上裂隙位于椎体中央或邻近上下终板;MRI 上裂隙通常表现为 T1相低信号且T2相高信号或低信号 (根据裂隙内填充气体或液体而异)。KD 的诊断目前尚无统一的标准,本研究采用多项报道综合的标准[6,12-13]:(1) 病程>1 个月;(2) 无外伤或轻微外伤病史,伤后无明显疼痛,而后疼痛逐渐加重;(3) X 线片或 C T 表现 IVC,或 MRI诊断椎体内骨梗死征象 (双轨征),即椎体内 T2相高信号区域伴随周围线形的低信号区域[14]。
2.排除标准:(1) 多个椎体新鲜骨折;(2) 既往腰椎手术者;(3) 合并明显症状的腰椎退变性疾患者;(4) 伴有代谢性骨病、炎症性骨病、肿瘤、感染活动期等全身系统性疾病者。
二、一般资料
本组共纳入 67 例,其中 KD 患者 30 例(A 组),OVCF 合并 IVC 患者 37 例 (B 组)。男32 例,女 35 例;年龄 63~96 岁,平均 (78.36±7.01) 岁;术后随访 12~26 个月,平均 (17.90±3.81) 个月。两组患者一般情况见表1,两组患者手术节段分布见图1。

表1 一般资料两组患者比较Tab.1 Demographic data of two groups
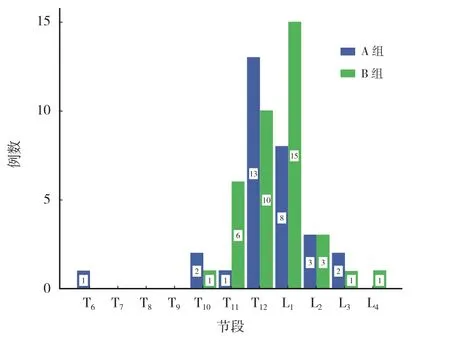
图1 两组患者手术节段分布Fig.1 Distribution of surgical segments between the two groups
三、手术策略
所有 PVP 均由 10 年以上有经验的术者完成,所有手术均在局麻下采用经双侧经椎弓根入路。术中使用标准穿刺套针在 C 型臂 X 线机透视引导下穿过双侧椎弓根,直到穿刺针尖到达 IVC 的最佳位置,拔出针芯,将准备好的 PMMA 骨水泥高压灌注至 IVC 区域以填充椎体裂隙并获得良好弥散度。患者术后常规给予抗骨质疏松药物治疗,术后 1 个月内下床活动佩戴 Boston 支具。
四、临床和影像学评估
采用疼痛视觉模拟评分 (visual analogue s cale,VAS) 评价患者胸腰背部疼痛情况,同时术后 1、6、12 个月进行门诊随访,此后每年随访 1 次,随访时获得患者 VAS 评分。
所有患者术前行双光能骨密度检查、胸椎或腰椎 X 线、CT 和 MRI 平扫 (含 STIR 序列) 检查。术后次日、6 个月和 1 年进行门诊随访并行 X 线检查,部分患者根据病情变化行 CT 或 M RI 平扫检查。术前患者骨密度以 L1~4平均 T 值表示,同时在 X 线片上测量伤椎椎体前缘、中间、后缘高度及局部后凸角,椎体前缘、中间和后缘高度分别为脊柱侧位 X 线片上上下终板前缘、中点和后缘之间的距离;局部后凸角是脊柱侧位 X 线片上伤椎上位椎体上终板和伤椎下位椎体下终板之间的 Cobb’s 角。同时根据术后患者所有影像学资料判断患者是否存在骨水泥渗漏。测量工作由 2 位独立医师在影像学工作站软件上完成并取平均值作为最终结果,高度测量相差>4 mm,角度测量相差>4° 则协商由第三者重新测量。为消除身高个体性差异,椎体高度变化采用改善率指标衡量,术后及随访椎体高度改善率=(术后或随访椎体高度-术前椎体高度) / 术前椎体高度×100%。
五、统计学处理
采用 SPSS 20.0 软件进行统计学分析,计量资料采用±s表示。术前、术后及随访的临床评分和影像学计量资料的对比采用配对样本t检验,两组间相关计量资料对比采用独立样本t检验。计数资料间率的对比采用χ2检验。P<0.05 为差异有统计学意义。
结 果
一、一般情况
两组患者年龄、性别、体质量指数 (body m ass index,BMI) 和随访时间差异均无统计学意义 (P>0.05);A 组患者术前骨密度 T 值和受伤时间明显大于 B 组,差异有统计学意义 (P<0.05) (表1)。
二、临床疗效评估
两组患者术前、术后及随访的背部疼痛 VAS 评分结果见表2。两组患者术后 VAS 评分明显下降,差异有统计学意义 (P<0.05),术后 1 个月随访疼痛仍有缓解,且在随后的随访过程中维持稳定 (P>0.05)。两组间患者手术前、后 VAS 评分差异无统计学意义 (P>0.05),术后 1 个月随访开始 KD 组患者VAS 评分明显高于 IVC 组,差异有统计学意义 (P<0.05)。
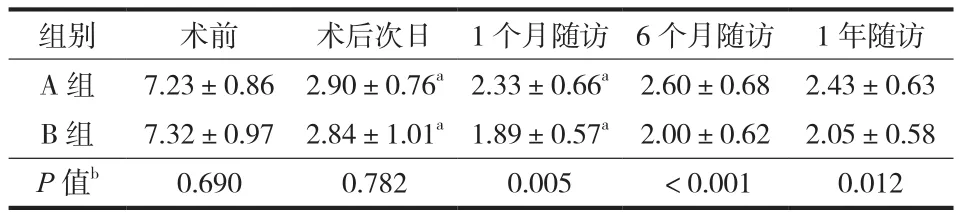
表2 两组患者术前及术后 VAS 评分Tab.2 Preoperative and postoperative VAS scores between the two groups
三、影像学资料评估
两组患者术后及随访的椎体前缘、中间及后缘高度和局部后凸角改善率见表3。两组患者术后椎体前缘、中间和后缘高度改善率两次随访均明显下降(P<0.05),KD 组术后椎体前缘和中间高度改善率明显高于 IVC 组 (P<0.05),至术后 1 年随访两组改善率差异无统计学意义 (P>0.05),而椎体后缘高度变化两组间差异无统计学意义 (P>0.05)。两组患者术后局部后凸角均有明显改善 (P<0.05),但术后6 个月及 1 年复查后凸角度均有明显增加 (P<0.05),两组患者局部后凸角度变化差异无统计学意义 (P>0.05)。
四、术中及术后不良事件
两组患者术中及围手术期均未发生严重并发症,所有 67 例均在术后次日或隔日出院。KD 组患者中 7 例 (23.3%) 诉术后疼痛缓解不满意,仍需服用非甾体类抗炎药 1 周,其中 2 例口服止痛药物至术后 1 个月随访,所有患者在末次随访时均无明显伤椎直接叩击痛。OVCF 伴 IVC 组患者中 5 例(13.5%) 诉术后疼痛缓解不满意,需服用非甾体类抗炎药 1 周,1 个月随访时无患者继续口服止痛药物,所有患者末次随访时均无明显伤椎直接叩击痛。KD 组患者中 10 例 (33.3%) 发生骨水泥渗漏,1 例发生椎管内轻微渗漏;OVCF 伴 IVC 组患者中11 例 (29.7%) 发生骨水泥渗漏,无发生椎管内渗漏病例。所有发生骨水泥渗漏患者均为明显不适,亦未给予特殊处理。典型病例见图2、3。

表3 术后及随访椎体高度改善率及局部后凸角变化两组比较Tab.3 Postoperative and follow-up improvement rates of vertebral height and regional kyphosis angle between the two groups
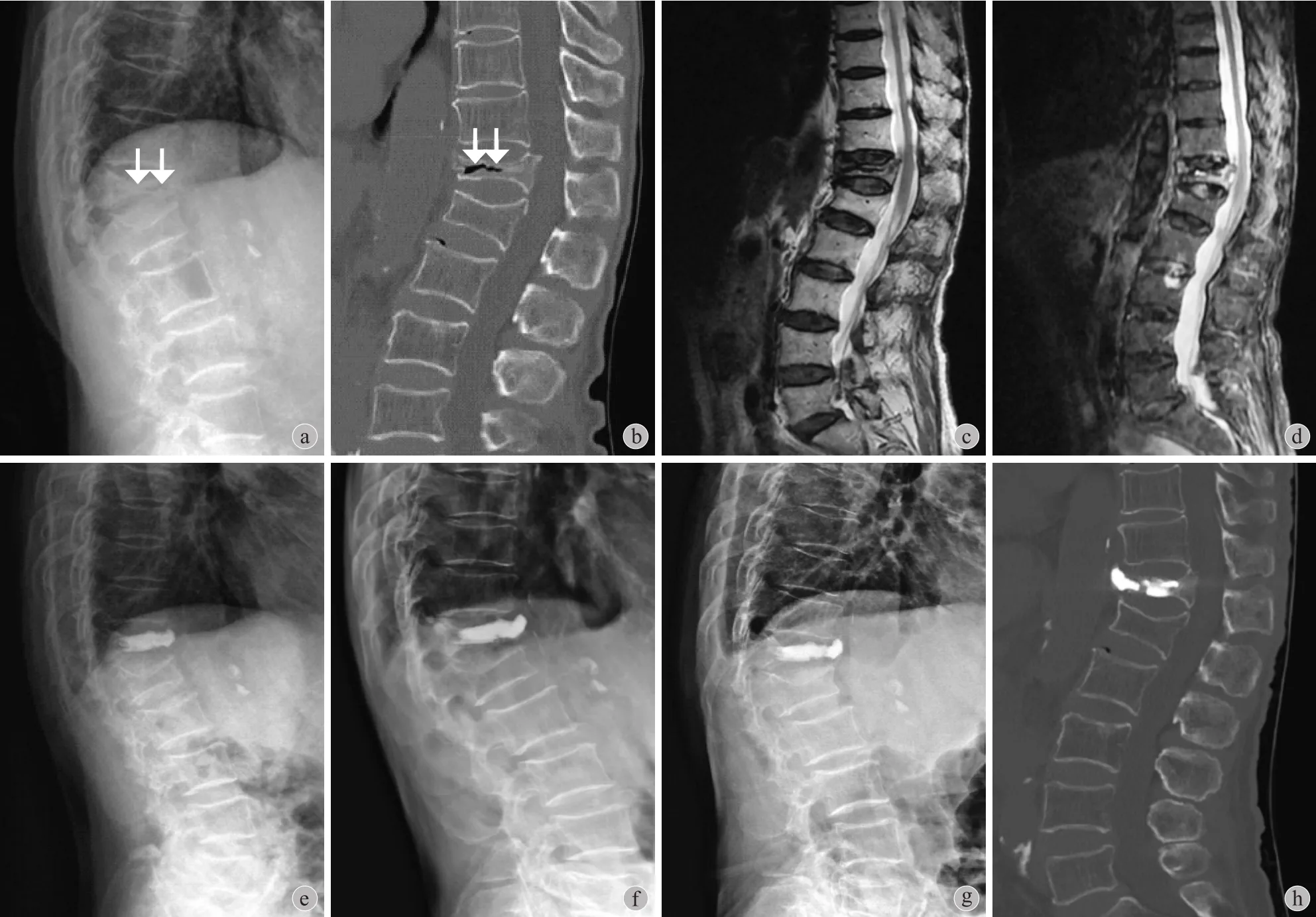
图2 患者,男,88 岁,2 个月前扭伤,腰背部疼痛 3 天 a~b:术前 X 线片及 CT 提示 T12 IVC (箭头所示);c~d:术前 MRI T2WI 及STIR 序列提示 T12 椎体内“双轨征”;e:术后 1 个月随访 X 线片;f:术后 6 个月随访 X 线片,伤椎局部后凸角无明显变化;g~h:术后 1 年随访 X 线片及 CT,伤椎局部后凸角明显增大Fig.2 Male, 88 years old, sprained lumbar 2 months ago, back pain 3 days a - b: Preoperative A-P, lateral X-ray films and CT showed severe collapsed T12 vertebral body with intravertebral vacuum cleft (arrows); c - d: Preoperative MRI T2WI and STIR showed double-track sign in T12 vertebral body; e: Lateral X-ray film at 1-month follow-up; f: Lateral X-ray film at 6-month follow-up didn’t show significant changes in the regional kyphosis angle; g - h: Lateral X-ray film and CT at 1-year follow-up showed significant increase in the regional kyphosis angle
讨 论
一、KD 的发病机制及与 IVC 的关系
1895 年,德国医生 Hermann Kümmell 首先报道一种轻微的非典型脊柱创伤后迟发性的椎体塌陷,这种疾病被命名为“Kümmell 病”,但 KD 过去还有多种名称,如创伤后椎体延迟骨梗死、椎体缺血性骨梗死、骨折骨不连、缺血性椎体塌陷等[15]。这些名称反映出 KD 的病理机制为椎体骨的缺血性梗死,这是目前最被广泛接受的假说[16],这种假说很好地解释了迟发型的椎体塌陷,同时部分学者通过活检样本证明了骨梗死的存在[17-18]。但这种病理变化仍存在争议,骨梗死可能为严重椎体压缩骨折的结果,骨梗死和椎体塌陷的因果关系尚未明确[19]。IVC 形成的病因尚不明确,Maldague 等[20]首先将IVC 与椎体骨缺血坏死联系在一起,这一假设也从解剖学角度得到验证:胸腰椎体滋养血管发自成对的滋养动脉,后中央分支滋养相邻两个椎体,而前中央分支只滋养一个椎体,因此,椎体腹侧区域骨质缺血风险更高[21]。Libicher 等[2]对 180 例椎体压缩患者进行了穿刺活检,75% 的患者组织学上仅表现为骨质疏松,11% 为肿瘤,只有 7% 的患者为骨梗死,同时对这些患者行 CT 检查,组织学上骨梗死的表现与 CT 上 IVC 高度相关,作者认为 IVC 预示着骨梗死的存在,最终导致骨折愈合不佳和椎体塌陷。Wu 等[22]通过动力位 X 线片检查发现具有 IVC的椎体高度及后凸角度均会发生变化,并认为 IVC预示着骨质不愈合与假关节形成,这种骨折后不愈合和假关节形成的理论也得到其他学者的支持[3]。第三种理论认为 IVC 的气体来源于椎间隙气化,因为两者具有很高的相关性[23],但这目前仍缺乏足够的理论支持。

图3 患者,男,78 岁,摔伤后腰背部疼痛 6 h a~b:术前 X 线片及 CT 提示 L1 IVC (箭头所示);c~d:术前 MRI T2WI 及 STIR 序列提示 L1 IVC;e:术后 1 个月随访 X 线片;f:术后 6 个月随访 X 线片,伤椎局部后凸角明显增加;g~h:术后 1 年随访 X 线片,伤椎局部后凸角较术后 6 个月随访无明显变化Fig.3 Male, 78 years old, fell down with back pain 6 hours a - b: Preoperative A-P, lateral X-ray films and CT showed collapsed L1 vertebral body with intravertebral vacuum cleft (arrows); c - d: Preoperative MRI T2WI and STIR showed intravertebral vacuum cleft in L1 vertebral body;e: Lateral X-ray film at 1-month follow-up; f: Lateral X-ray film at 6-month follow-up showed significant increase in the regional kyphosis angle;g - h: Lateral and A-P X-ray film at 1-year follow-up didn’t show significant changes in the regional kyphosis angle
KD 的诊断在过去完全依靠患者的临床表现,在有价值的影像学检查手段出现之前,KD 的诊断一直缺乏客观的证据,因为具有 IVC 的患者临床表现十分类似 KD,所以部分学者将两者等同起来[24-25],但关于这点目前仍有很大争议。Young 等[16]认为应将IVC 与 KD 区分开来,他对 1950 年以来所有的英文文献进行了回顾,并认为其中只有 5 例符合 KD 的诊断标准,Swartz 等[17]也持相同的观点。目前的研究观点认为椎体压缩骨折伴 IVC 并非少见,IVC 在多种良性或恶性疾患中都可以见到,缺乏 IVC 亦不能排除缺血性骨梗死的存在[18,26]。因此,IVC 并非KD 的特异表现,更不能将两者等同起来[17,24,27]。本研究将 OVCF 伴 IVC 患者同 KD 患者分成两组,前者绝大多数具有明确外伤史,受伤后立即表现出疼痛症状,而 KD 患者往往无法追溯到具体外伤史,且病程较长,有近期加重的特点,符合 KD 的病程特点,所以应将两者区别开,但两种疾病影像学表现、治疗等也有相似点,所以进行对比研究也很有必要。
二、KD 的治疗及随访结果
多数学者认为 KD 通常无有效的保守治疗方式,手术常不可避免[28]。目前报道治疗 KD 的手术方法有很多,过去报道采用 PVP 和椎体后凸成形术 (percutaneous kyphoplasty,PKP) 治疗 KD 者较多[29-30],但近年来很多学者推荐采用后路脊柱内固定结合 PVP 的方法,因为 KD 的特殊病理变化不利于骨水泥的弥散,甚至会导致骨水泥的移位[28,31-32]。Kim 等[29]对 12 例 应用 PKP 治疗 KD 的 患者进行一项前瞻性研究,术后经过 6 个月的随访,患者的疼痛症状明显缓解,但是患者术后的局部后凸角却无法维持满意。Park 等[30]回顾性分析了 18 例 PVP 治疗 KD 的患者,术后疼痛明显缓解,但局部后凸角等矢状位角度无明显变化。Zhang 等[33]对 73 例 KD患者进行回顾性分析,PVP 和 PKP 术后 VAS 和椎体前缘高度均显著改善,且维持至末次随访,同时两种手术后疼痛缓解无差异。Li 等[34]对比 PKP 和 PVP联合短节段椎弓根钉内固定治疗 KD,2 年随访研究发现两者在手术效果及局部后凸角改善方面并无明显差异,反而 KD 更具有微创手术手术时间段、出血少、并发症小等优势。多位学者也通过多年的随访也得出相似的结论[35-36]。PKP 是广泛治疗 OVCF的一种手术方式,但笔者认为在椎体内存在 IVC 或骨梗死征象者中,使用球囊扩张可能造成椎体内裂隙区域扩大、填充骨水泥呈“团块状”,可能造成骨水泥移位及椎体塌陷等,本研究对所有患者采用PVP,术后疼痛缓解满意,1 年以上随访疗效能够较好地维持,术中及围手术期均未发生严重并发症,是治疗 KD 的有效方式,且手术创伤小,可避免全麻手术多种并发症,适应 KD 患者高龄、合并症多等特点,临床应用价值及前景广。但对于患者术后进行 1 年的随访,笔者发现 PVP 治疗 KD,虽然术后椎体的高度及局部后凸角均获得明显改善,但术后历次随访椎体高度较前次均有明显丢失,局部后凸角亦增大,且椎体的前缘高度在 KD 中丢失更加明显,这种影像学的变化在短期随访中虽未引起患者的不适,但仍应该引起临床医师的注意和思考,对于临床上能够耐受开放手术,预计骨水泥弥散不佳,预计寿命较长等患者,是否应该结合应用椎弓根钉内固定系统,从而在保证疗效的前提下维持椎体的高度和满意的序列,这可能需要更多的研究去尝试和探索。
三、OVCF 合并 IVC 的治疗及随访结果
目前临床上治疗 OVCF 的常用手术方式为 PVP和 PKP,众多文献报道两种手术方式可以缓解疼痛症状、恢复椎体高度、维持骨折稳定性[37-38],对于 OVCF 合并 IVC,PVP 和 PKP 也同样是推荐的手术方式并获得了满意的疗效[39-40]。Yu 等[41]对两种手术方式治疗合并 IVC 或不合并 IVC 的 OVCF 进行了一项 Meta 分析,认为伤椎合并 IVC 对 OVCF 的治疗效果特别是远期疗效有不利影响,包括伤椎高度、VAS 评分和 Oswestry 功能障碍指数 (oswestry disability index,ODI),同时,合并 IVC 伤椎骨水泥渗漏发生率较高。也有学者报道 PVP 治疗伤椎合并IVC 部分患者术后疼痛症状无改善甚至加重,疼痛缓解不满意的主要解释是骨水泥填充于裂隙内弥散不佳所致[42],且 PKP 和 PVP 对于伤椎合并 IVC 的疼痛缓解无明显差异[43]。Yu 等[44]对 594 例 OVCF接受 PVP 或 PKP 治疗的患者进行回顾性分析,伤椎合并 IVC 的患者术后更容易发生椎体塌陷,在伤椎下终板周围出现 IVC 的患者更明显,但 IVC 出现的位置并不影响骨水泥渗漏率和相邻椎体骨折发生率。本研究中 PVP 治疗 OVCF 合并 IVC 的患者临床疗效满意,同时骨水泥渗漏发生率、术后疼痛缓解情况均优于 KD 患者,但随访影像学上也同样存在椎体高度丢失和局部后凸畸形加重的情况,但较 KD患者为轻,椎体中间高度的丢失上两者更有明显的差异。对于合并 IVC 的患者,PVP 是安全、有效的手术方式。
PVP 是目前治疗 KD 和 OVCF 合并 IVC 的常用手术方式,在早期缓解疼痛方面疗效满意,但术后椎体高度丢失和局部后凸畸形加重的情况仍需引起临床医生的注意,尤其是在 KD 患者中。临床工作中关注患者病史,区别对待两种疾病,结合患者整体选择合适治疗方式,同时,密切的随访也尤为重要。
