影响消化系统恶性肿瘤术后胃瘫预后的相关因素探讨
2019-10-19谭雅彬周琴胡叶
谭雅彬 周琴 胡叶
[摘要] 目的 探討消化系统恶性肿瘤术后胃瘫综合征(PGS)预后的影响因素。 方法 选取北京中医药大学东方医院、中国医学科学院肿瘤医院、解放军总医院和北京大学人民医院4家三级甲等医院A2013年1月~2015年12月收治的91例消化系统恶性肿瘤术后PGS患者进行临床回顾性分析。将消化系统恶性肿瘤术后PGS患者7 d以内(包括7 d)达到预后良好标准的51例患者作为观察组;14 d(包括14 d)仍未达到PGS预后良好标准的40例患者为对照组。采用单因素χ2检验和t检验分析13个可能影响消化系统恶性肿瘤术后PGS预后的相关因素。结果 两组患者年龄、性别、体重指数、肿瘤转移、留置鼻胃管、营养支持方式、入组前3 d血清白蛋白量、高血压、冠心病、糖尿病指标差异无统计学意义(P > 0.05)。观察组患者入组前3 d血红蛋白量高于对照组,入组前3 d平均胃管引流量明显低于对照组,差异有统计学意义(P < 0.05)。 结论 改善消化系统恶性肿瘤术后PGS患者的血红蛋白水平,控制胃管引流量,可能对改善患者的预后产生积极影响,对临床治疗具有参考意义。
[关键词] 消化系统恶性肿瘤;术后胃瘫综合征;相关因素;预后
[中图分类号] R73.31 [文献标识码] A [文章编号] 1673-7210(2019)08(b)-0098-04
[Abstract] Objective To explore the influencing factors of prognosis of postoperative gastroparesis syndrome (PGS) in patients with digestive system malignant tumor. Methods A clinical retrospective analysis was conducted on 91 patients with PGS of digestive system malignant tumor treated in four grade A tertiary hospitals, namely, Dongfang Hospital of Beijing University of Chinese Medicine, Cancer Hospital of Chinese Academy of Medical Sciences, Chinese PLA General Hospital and Peking University People′s Hospital from January 2013 to December 2015. 51 cases of patients with PGS of digestive system malignant tumor who achieved the favorable prognosis criteria within 7 days (7 day included) were selected as observation group; and 40 cases of patients failed in reaching the favorable prognosis of gastroparesis syndrome within 14 days (14 day included) were regarded as control group. 13 relevant factors that may influence the prognosis of PGS of digestive system malignant tumor were analyzed by the adoption of single factor chi-square test and t test. Results There were no statistically significant differences in terms of patients′ age, gender, body mass index, tumor metastasis, the placement of nasogastric tube, patterns of nutrition support, serum albumin amounts three days before admitting, hypertension, coronary heart disease and diabetes(P > 0.05). The hemoglobin content 3 day before admitting in the observation group was higher than that of control group, the mean gastric tube drainage 3 day before admitting in the observation group was significantly lower than that of control group, the differences were statistically significant (P < 0.05). Conclusion The improvement on hemoglobin levels and the control of the gastric tube drainage in patients with PGS of digestive system malignant tumor may exert a positive effect on the improvement of patients′ prognosis and have a referential significance to the clinical treatment.
[Key words] Digestive system malignant tumor; Postsurgical gastroparesis syndrome; Relevant factors; Prognosis
术后胃瘫综合征(postsurgical gastroparesis syndrome,PGS)是指消化系统手术后继发的胃流出道非机械性梗阻因素引起的以功能性胃排空障碍为主要征象的胃动力缺乏性综合征。胃瘫一旦发生,常持续数周甚至更长时间,以上腹饱胀不适、恶心、呕吐及顽固性呃逆等症状为主要临床表现[1]。有文献[2-4]报道,目前对于PGS诱因的研究较多,但其确切原因尚不明确,患者营养状况、手术情况、机体疾病情况等多种因素共同作用是引起PGS的原因。迄今为止,对于影响PGS预后的因素尚无相关定论,而研究影响PGS预后的因素有助于治疗临床消化系统恶性肿瘤PGS患者,缩短术后住院时间,减轻经济和精神负担。本研究回顾性分析了北京4家三级甲等医院2013年1月~2015年12月收治的91例消化系统恶性肿瘤PGS患者的临床资料,对比分析可能影响PGS预后的13个相关因素,并探究其可能原因,以期指导医护人员进行针对性的措施治疗PGS,有效改善患者的预后。
1 资料与方法
1.1 诊断标准
本研究诊断标准依据中国胰腺外科学组建议采用的国际胰腺外科研究组(ISGPS)推荐标准[5]及复旦大学附属中山医院普外科自拟胃痛定义[6],结合该病自身特点,采用行业认同的消化肿瘤术后胃瘫的诊断标准:①消化道肿瘤手术史。②出现恶心、吐逆、腹痛、腹胀等症状。③至少1种检查排除肠梗阻、吻合口狭窄等机械系因素(如胃镜、消化道造影等)。④消化系统肿瘤患者术后7 d仍不能进食;或抽出的胃液>800 mL/d,持续时间>10 d;或留置胃管>3 d;或拔除胃管后因恶心吐逆等原因再次置管。⑤无水电解质和酸碱平衡紊乱。⑥排除能够引起胃瘫的其他疾病(如甲状腺功能低下、糖尿病、皮炎等)。⑦否认服用阿托品、吗啡等影响胃平滑肌功能的药物。⑧年龄>18岁。
1.2 一般资料
本课题纳入4个临床研究中心,包括北京中医药大学东方医院(1号)、中国医学科学院肿瘤医院(2号)、解放军总医院(3号)和北京大学人民医院(4号),分中心编号为分中心1、2、3、4。分中心1采集33例,分中心2采集19例,分中心3采集20例,分中心4采集19例,共纳入患者91例,均签署知情同意书。入组后接受常规治疗(营养支持、胃肠减压、促胃动力药等),治疗周期为14 d。本研究自拟消化系统恶性肿瘤PGS预后良好的标准,具体如下,恢复胃动力:①置鼻胃管,达到拔除鼻胃管标准(可未恢复经口进食);②未留置鼻胃管,达到恢复经口进食标准(停止营养支持,全部热量由经口进食食物提供,仅经口进食部分食物但仍需营养支持视为无效)。
分组:①将消化系统恶性肿瘤PGS患者7 d以内(包括7 d)达到预后良好标准的51例患者作为观察组;②14 d(包括14 d)仍未达到PGS预后良好标准的40例患者为对照组。部分临床资料因某些因素无法全部收集,各项指标的有效病例数不统一。
1.3 观察指标
参考相关文献研究[7-10]和临床经验并结合临床资料,选取13个可能影响PGS的相关因素。收集两组患者年龄、性别、体重指数(BMI)、肿瘤是否有转移、是否留置鼻胃管、营养支持方式、入组前3 d血清白蛋白量、入组前3 d血红蛋白量、入组前3 d平均胃管引流量、是否患有高血压、是否患有冠心病、是否患有糖尿病等资料。
1.4 统计学方法
选用SPSS 20.0统计软件进行分析,计量资料用均数±标准差(x±s)表示,采用两独立样本t检验。计数资料用例数表示,采用χ2检验。以P < 0.05表示差异有统计学意义。
2 结果
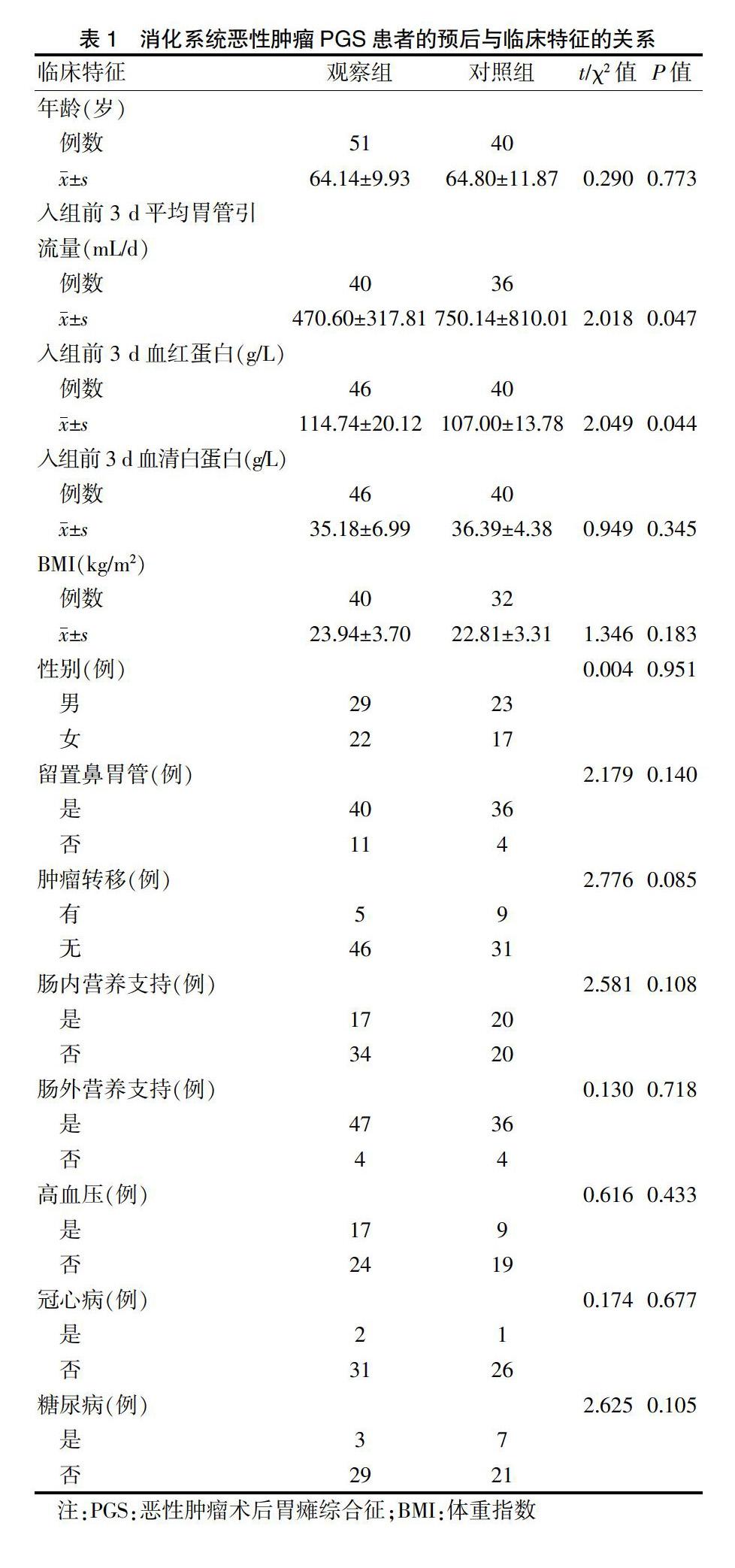
两组患者性别、年龄、BMI、肿瘤转移、留置鼻胃管、营养支持方式、入组前3 d血清白蛋白量、高血压、冠心病、糖尿病指标差异无统计学意义(P > 0.05)。观察组患者入组前3 d血红蛋白量高于对照组,入组前3 d平均胃管引流量明显低于对照组,差异有统计学意义(P < 0.05)。见表1。
3 讨论
胃肠道作为人体重要的消化脏器,是代谢能的主要利用者。胃的排空是指食糜由胃排向小肠的过程,其动力主要由远端胃体及胃窦的平滑肌收缩运动产生[11],经过化学作用将食糜消化分解成有助于肠道吸收的小分子物质并推向肠管。在这个过程中,食物对胃产生机械性刺激,近端胃组织产生紧张性收缩且传导远端胃組织,使胃壁不断蠕动、收缩,促进胃排空。胃肠道的消化吸收,可供给机体丰富的营养支持。在人体所有组织中胃肠道蛋白质合成速率最高,每日可达体蛋白总量的20%以上。除消化吸收功能外,胃肠道也是体内最大的内分泌腺,能够分泌至少20多种激素、调节肽及受体。胃肠道是体内免疫系统最大部位,也是肠道淋巴组织内大多数淋巴细胞、其他免疫细胞作用的主要部位。临床手术治疗消化系统恶性肿瘤时,往往会出现术后并发症,如PGS。然而,PGS发生机制目前尚不明确。相关研究[12-14]曾报道引起PGS发生的原因有多种,如术前营养不良、长期应用抑制胃肠道运动药物、饮食改变等。手术本身能够激活多种途径抑制交感神经反射系统,胃肠道激素分泌紊乱导致胃排空延迟是可能存在的原因[15],此外各个因素之间存在交互作用。根据临床经验,引起消化系统恶性肿瘤PGS发生的相关因素很可能是影响PGS患者预后的因素。本研究选取13个可能影响PGS的相关因素,结果显示,观察组患者入组前3 d血红蛋白量高于对照组,入组前3 d平均胃管引流量明显低于对照组,差异有统计学意义(P < 0.05),可能与消化系统恶性肿瘤PGS预后有关。
消化系统恶性肿瘤术后,改变了胃肠道正常解剖结构,由于手术刺激等原因,导致患者的胃肠功能没有及时恢复。术后常规治疗需进行胃肠减压操作,能够将患者胃肠道内不能被消化分解的液体和气体等引流至体外,减轻胃肠压力和腹胀症状,改善胃肠血液循环,促进胃肠功能恢复[16]。同时大部分消化系统恶性肿瘤手术创面大、渗出多,若腹腔积液量较多则容易引发腹腔脓肿、肠梗阻、切口感染等并发症。胃食管引流通过引流胃肠内的液体至体外,降低患者的胃肠压力,使液体渗出减少,防止腹腔脓肿、肠梗阻、切口感染等并发症的发生[17]。另一方面,肿瘤能够消耗身体大部分能量,患者在整体治疗过程中,食物摄入相对较少,很可能出现营养不良等状况。消化系统恶性肿瘤患者机体为高分解代谢状态,在较大程度上会导致免疫抑制,并加剧患者营养不良状况,对消化系统患者术后肠胃功能恢复产生不利影响[18-19]。部分术后患者需禁食,过量引流可显著降低机体每天吸收的液体,内环境稳态遭到破坏,造成水电解质平衡和酸碱平衡紊乱。有研究表明,少量消化液留存于消化道内会产生刺激作用,胃肠麻痹减轻,促进胃肠功能顺利恢复[20]。本研究结果显示,在留置胃管治疗的基础上控制胃管引流量可能对改善恶性肿瘤PGS预后具有积极作用。分析可能原因:控制胃管引流量能有效避免胃液的过度引出,使部分胃液流入患者的肠道内,形成刺激作用,并缓慢解除患者的胃肠麻痹,促进患者的胃肠功能恢复。而持续的引流常常会过度引出胃液,失去了缓慢解除患者胃肠麻痹的效果[17]。同时,大量体液引流常会产生内环境紊乱的不利影响。本研究提示,胃管引流量可能影响恶性肿瘤PGS的预后,控制胃管引流量能够缩短胃管留置时间、住院时间。此外,控制胃管引流量可能促进消化系统恶性肿瘤PGS患者胃肠功能恢复,改善患者的预后。
消化系统恶性肿瘤PGS患者的血红蛋白水平影响患者的预后,可能与以下因素有关:由于恶性肿瘤对全身代谢及消化道本身功能造成影响,很多患者存在不同程度的营养不良及细胞免疫功能减退[21]。贫血可降低机体免疫力,造成组织供氧、供血不足,不利于切口愈合[22],影响胃肠道蠕动和消化酶的分泌,出现食欲减退、恶心、吐逆、腹胀、腹泻、便秘等消化系统功能障碍症状。患者营养状况差,机体免疫力下降,术后发生吻合口瘘,腹腔感染风险的增加,都可能引起PGS的发生。PGS患者可延长恶性肿瘤术后恢复时间,降低康复质量,引起胃肠吻合口水肿等,进一步降低胃肠运动功能。由此可见,消化系统功能障碍严重影响到营养物质的摄入吸收,进而加重贫血,贫血的发生又影响消化系统功能,二者构成了恶性循环。纠正贫血是打破循环的有效方法,可以改善消化系统症状,促进PGS患者的预后。
有学者[23-25]提出了糖尿病、低蛋白血症等疾病也是胃癌患者术后发生PGS的影响因素。而本研究结果提示,尚不能认为糖尿病、血清白蛋白是影响消化系统恶性肿瘤PGS预后的因素,需扩大样本量进一步研究。
综上所述,对于消化系统恶性肿瘤术后PGS患者,血红蛋白水平和胃管引流量可能影响患者的预后。在进行常规治疗的同时,采取相应措施纠正贫血,控制胃管引流量,可改善消化系统恶性肿瘤PGS患者的预后效果,提高生活质量,缩短住院时间,减轻经济压力,对临床治疗具有参考意义。
[参考文献]
[1] 王文公,王涛,周勇,等.食管癌术后胃瘫综合征16例的诊断和治疗体会[J].江苏医药,2011,37(16):1974.
[2] 唐玉涛.胃癌术后胃瘫综合征的原因分析与诊治[D].济南:山东大学,2016.
[3] 张仕卒.胃大部切除术根治胃癌后胃瘫的危险因素分析[J].中国老年保健医学,2016,14(5):69-70.
[4] 刘德连,张学伟,吕方启,等.胃癌术后胃瘫发生的影响因素分析[J].中华肿瘤杂志,2017,39(2):150-153.
[5] Dong K,Li B,Guan QL,et al. Analysis of multiple factors of postsurgical gastroparesis syndrome after pancreaticoduodenectomy and cryotherapy for pancreatic cancer [J]. World J Gastroenterol,2004,10(16):2434-2438.
[6] 刘凤林,秦新裕.根治性胃大部切除术后胃瘫综合征的回顾性研究[J].中华胃肠外科杂志,2002,5(4):245-248.
[7] 王棣祥.胃癌患者术后胃瘫综合征的多因素Logistic分析[J].赣南医学院学报,2018,38(8):798-801,821.
[8] 李广华,叶锦宁,王昭,等.术后胃瘫的治疗进展[J].消化肿瘤杂志:电子版,2018,10(3):134-139.
[9] Meng HB,Zhou DL,Jiang X,et al. Incidence and risk factors for postsurgical gastroparesis syndrome after laparoscopic and open radical gastrectomy [J]. World J Surg Oncol,2013,11:114.
[10] Zhang MJ,Zhang GL,Yuan WB,et al. Risk factors analysis of postsurgical gastroparesis syndrome and its impact on the survival of gastric cancer after subtotal gastrectomy [J]. Zhonghua Wei Chang Wai Ke Za Zhi,2013,16(2):163-165.
[11] 郭鹏.根治性远端胃大部切除术后胃瘫综合征的回顾性研究及危险因素分析[D].太原:山西医科大学,2017.
[12] 高琪,吴云桦,陈南征,等.胃癌术后影响胃瘫发生的多因素分析[J].中國普外基础与临床杂志,2016,23(8):926-930.
[13] 王飞,王青萍,戚利娟,等.胃癌根治性胃大部切除术后胃瘫的危险因素分析[J].中国普通外科杂志,2014,23(4):556-559.
[14] 廖有祥,汤恢焕,刘庆武,等.胃癌手术后胃瘫综合征的多因素分析[J].中国普通外科杂志,2008,17(4):318-321.
[15] 潘春来.保留幽门的胰十二指肠切除术(PPPD)后功能性胃排空障碍的危险因素分析[D].沈阳:中国医科大学,2010.
[16] 郭锐.不同胃肠减压方式对胃癌根治术后患者胃肠功能恢复的影响[J].山西医药杂志,2016,45(7):831-833.
[17] 黄丽萍,李静.胃癌根治术后不同胃肠减压方式对患者胃肠功能恢复的影响[J].安徽医药,2014,18(8):1535-1537.
[18] 曹兵.鼻十二指肠营养管在腹部手术后胃瘫患者中的应用价值[J].现代中西医结合杂志,2013,22(31):3492-3493.
[19] 马伟华,周斌,柏红.温水推送对提高胃癌术中置入鼻肠营养管效率的作用[J].现代医学,2016,44(4):543-545.
[20] Fisher WE,Hodges SE,Cruz G,et al. Routine nasogastric suction may be unnecessary after a pancreatic resection [J]. HPB,2011,13(11):792-796.
[21] 李颖,吴俊伟,卢壁辉,等.肠内营养对胃肠道恶性肿瘤患者围手术期免疫功能的影响[J].广东医学,2011,32(11):1468-1471.
[22] 薛春丽,万琼,郭欣.结直肠癌患者手术切口感染因素及预防对策[J].中华医院感染学杂志,2013,23(16):3937-3938,3941.
[23] 张怀华,吴本国,杜滨亮.胃癌根治术后胃瘫综合征的危险因素分析及其对预后的影响[J].中国现代普通外科进展,2016,19(3):248-249,252.
[24] 纪世敏,李万胜,赵斌,等.降逆理气汤治疗胃癌术后胃瘫综合征的临床疗效[J].中国现代医生,2017,55(10):128-130.
[25] 于勇.胃癌手术后胃瘫综合征的多因素分析[J].中国医药指南,2018,16(1):42-43.
(收稿日期:2019-01-08 本文编辑:张瑜杰)
