老年脑白质疏松伴非酒精性脂肪肝的临床研究
2019-10-18吴晓清李妍丁菊妃赵灵何永明吴新军张宏坤
吴晓清 李妍 丁菊妃 赵灵 何永明 吴新军 张宏坤


[摘 要] 目的 探讨老年脑白质疏松(LA)伴非酒精性脂肪肝(NAFLD)患者相关危险因素及对认知功能的影响。方法 以就诊于我院60~80岁经过确诊的LA患者180例,对每位患者经过B超筛选,依据是否存在脂肪肝,分为伴NAFLD组(观察组,再根据脂肪肝严重程度分为轻度组及中重度组)及不伴NAFLD组(对照组),各组按统一的研究方案,收集临床资料、实验室数据、影像学资料和神经心理学检查资料,进行对照分析。结果 LA患者中合并NAFLD的发生率61例(33.89)%,LA程度与NAFLD严重程度之间存在相关性(r=0.28,P=0.03)。单因素分析显示甘油三酯、低密度脂蛋白胆固醇、空腹血糖、谷丙转氨酶、尿酸与LA伴NAFLD的发生相关,但进行Logistic回归分析显示仅甘油三酯、空腹血糖、谷丙转氨酶、尿酸与其密切相关。LA伴NAFLD组蒙特利尔认知评估量表(MoCA)评分(20.67±2.53)分显著低于对照组(23.18±1.32)分,差异有统计学意义(P<0.01)。中重度脂肪肝组MoCA评分(20.14±2.38)分低于轻度脂肪肝组(22.42±2.02)分,差异有显著统计学意义(P<0.01)。中重度LA伴中重度NAFLD组MoCA评分(19.98±2.37)分较伴轻度脂肪肝组MoCA评分(21.78±1.92)分低,差异具有统计学意义(P<0.05)。结论 LA与NAFLD之间存在相关性,脂肪肝程度越严重的LA患者,认知功能减退越明显。甘油三酯、空腹血糖、谷丙转氨酶、尿酸与LA伴NAFLD的发生关系密切。
[关键词] 脑白质疏松;非酒精性脂肪肝;危险因素;认知功能障碍
中图分类号:R743 文献标识码:A 文章编号:1009-816X(2019)04-0338-03
脑白质疏松(leukoaraiosis,LA)常见于老年患者,是指脑室周围或皮质下脑白质区的局限性或弥漫性的异常表现。多数研究者认为LA是一种颅内小血管病变[1],是老年认知功能障碍最常见的原因之一,是脑损害的早期标志[2]。随着生活方式的改变,非酒精性脂肪肝(non-alcoholic fatty liver disease,NAFLD)的发病率呈日益增长的趋势,老年人的患病率高于非老年人,在临床工作中,我们常常发现LA与NAFLD共同存在,与以往研究不同,本研究以LA合并NAFLD的老年患者为研究对象,分析了LA合并NAFLD发病的相关危险因素及对认知功能的影响,为临床早期诊断、早期治疗提供科学依据。
1 资料与方法
1.1 一般资料:收集2016年12月至2018年12月在我院确诊为LA的患者180例,其中确诊伴NAFLD共61例为观察组,以不伴NAFLD的119例为对照组,采集病史、实验室数据、神经心理学检查资料等。病史包括年龄、性别、症状、文化程度、吸烟史、饮酒史、既往史(高血压、糖尿病、心脏病)等。吸烟标准:每日吸烟12支以上,且持续吸烟5年以上。入选标准:(1)年龄60~80岁,右利手。(2)头颅磁共振(MRI)表现符合LA的诊断标准[3,4]并依据脑白质病变严重程度评定量表(Fazekas-scale)[5],将脑室旁和深部白质病变分开评分,两部分相加计算总分。脑室旁高信号评分:0分-无病变;1分-帽状或铅笔样薄层病变;2分-病变呈光滑的晕圈;3分-不规则的脑室旁高信号,延伸到深部白质;脑深部白质信号:0分-无病变;1分-点状病变;2分-病灶开始相互融合;3分-融合成大的病灶。总分0~6分,将0分定义为无LA,1~2分定义为轻度LA,3~6分定义为中重度LA。评分≥1分入组。(3)NAFLD诊断标准[6]。(4)查体合作,有足够的视听觉能力接受神经心理学测试。(5)半年内未服用对认知功能有任何影响的药物。(6)患者知情同意。排除标准:(1)其它原因造成脑白质病变,比如:多发性硬化、一氧化碳中毒、临床可疑的伴皮质下梗死和白质脑病的常染色体显性遗传性脑动脉病所致等。(2)既往有癫痫、关键部位的脑梗死、脑出血、蛛网膜下腔出血、皮层下动脉硬化性脑病、脑炎、脑外伤、肿瘤、脑卒中后痴呆、脑积水等。(3)有影响神经心理学检测的其它躯体疾病如甲状腺功能减退、维生素B12和叶酸缺乏、重度贫血、梅毒、艾滋病、严重的内科疾病如呼吸衰竭等。(4)过量酒精摄入者(饮酒折合乙醇量男性每日>30g,女性每日>20g)。(5)排除引起脂肪肝的其他肝病,如酒精性肝炎、病毒性肝炎、药物性肝炎、自身免疫学肝炎、全胃肠外营养等。
1.2 方法:禁食禁水12小时后,清晨空腹抽取肘静脉血6mL用于各项指标的检测,通过全自动生化分析仪(雅培C16000)测定血糖(FPG),总胆固醇(TC),甘油三酯(TG)、低密度酯蛋白胆固醇(LDL-C)、高密度酯蛋白胆固醇(HDL-C)、同型半胱氨酸(Hcy)、谷丙转氨酶(ALT)、肌酐(Cr)、尿酸(UA)等指标。采用蒙特利尔认知评估量表(MoCA)进行认知功能的评定,总分30分,评分越低,认知功能越差。
1.3 统计学处理:采用SPSS22.0版统计软件包进行数据处理,计量资料以(x -±s)表示,組间比较如符合正态分布则采用t检验,不符合正态分布则采用秩和检验,计数资料用χ2检验,用Pearson相关性分析,LA伴NAFLD发生的危险因素采用Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
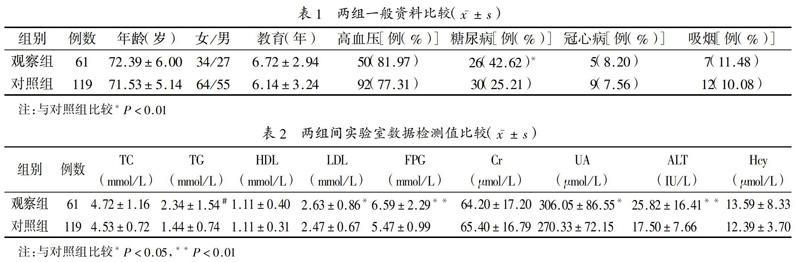
2.1 两组患者一般资料比较:共纳入180例LA患者,其中存在不同程度的NAFLD患者(观察组)61例(轻度脂肪肝12例,中重度脂肪肝49例),故本研究中LA伴NAFLD的发生率33.89%(轻度脂肪肝6.67%;中重度脂肪肝27.22%)。结果表明,观察组中糖尿病的占比高于对照组,差异有统计学意义(P<0.01),两组在年龄、性别、教育年限及高血压、冠心病、吸烟的占比差异无统计学意义(P>0.05),见表1。
2.2 观察组中不同LA程度与NAFLD严重度的关系:根据MRI结果及Fazekas分级,LA轻度患者57例,中重度LA患者123例,其中观察组中轻度LA有10例,中重度LA有51例,与对照组比较,差异具有统计学意义(P<0.05)。LA程度与NAFLD严重程度之间存在相关性(r=0.28,P=0.03)。
2.3 两组实验室数据比较:见表2。
2.4 NAFLD多因素Logistic回归分析:将是否存在NAFLD作为因变量,TC、TG、HDL、LDL、FPG、Cr、UA、ALT、Hcy作为自变量,进行Logistic回归分析,结果显示仅TG、FPG、UA、ALT与LA伴NAFLD的发生关系密切,见表3。
2.5 两组患者的MoCA评分比较:观察组患者的MoCA评分结果(20.67±2.53)分显著低于对照组(23.18±1.32)分,差异有统计学意义(P<0.01)。中重度脂肪肝组MoCA评分(20.14±2.38)分低于轻度脂肪肝组(22.42±2.02)分,差异有统计学意义(P<0.01)。
2.6 观察组中同程度LA不同程度NAFLD的MoCA评分比较:中重度LA伴中重度NAFLD组MoCA评分较伴轻度脂肪肝组MoCA評分低,差异具有统计学意义(P<0.05),见表4。
3 讨论
LA是由Hachinsk于1986年提出的一个影像学诊断术语,老年人好发,年龄每增长10岁,LA的患病率就增高2~3倍[7]。目前对LA没有特效的治疗方法,所以如何预防LA的发生、发展逐渐成为研究热点。NAFLD是全球性重大公共健康问题,脂肪肝本身不产生明显症状,容易被患者忽视,但它是一种潜在的危险因素,常伴有严重的脂代谢紊乱及糖代谢紊乱,容易形成动脉粥样硬化,从而引发心脑血管疾病[8]。NAFLD被推测是老年痴呆症的额外风险因素并与颈动脉粥样硬化相关,严重损害认知功能[9]。LA与NAFLD的组合很可能会表现出一种高风险的相互作用,但目前国内外对此研究甚少。
国内一项病例对照研究可见,老年人NAFLD患病率(26.7%)高于非老年人(22.8%),老年男性与女性之间相近(26.6%比27.0%)[10]。本研究LA患者中合并NAFLD的发生率(33.89%)高于文献报道(26.7%),这说明NAFLD患者更容易出现LA。另外,经分析,LA程度与NAFLD严重程度存在相关性(r=0.28),这说明NAFLD可能加重LA的程度。已证实年龄、高血压、吸烟史、糖尿病、高同型半胱氨酸血症及脑卒中等是LA的危险因素[4],肥胖、2型糖尿病、高血压病、血脂异常等是NAFLD的相关危险因素[11]。本研究中两组在年龄、高血压、冠心病、吸烟的占比差异无统计学意义(P>0.05),原因可能是两者的危险因素相互重叠。观察组中糖尿病的占比高于对照组,差异具有显著统计学意义(P<0.01)。糖尿病是LA伴NAFLD发病的重要危险因素。
本文选择了一些可能与LA、NAFLD发病有关的因素进行分析,单因素分析显示TG、LDL、UA、FPG、ALT与LA伴NAFLD的发生相关,但Logistic回归分析结果显示仅TG、FPG、UA、ALT与其发生关系密切。临床中认为脑小血管病变是LA十分重要的发病机制,NAFLD患者因存在胰岛素抵抗、肝酶活性增高,而使血管内皮功能异常,代谢紊乱,血流黏稠,血液里的一些成分和脂类物质沉积在血管壁,导致管壁增厚,管腔变小,弹性变差,形成动脉粥样硬化,从而造成脑小血管病,引起白质供血障碍,在影像学上表现为LA。在临床工作中,要及早对相关危险因素进行积极的干预和治疗,从而延缓LA的发生。
近年来,越来越多的研究表明LA与认知功能障碍(从轻度认知损害到痴呆)相关[12,13];LA作为皮质下缺血的原因之一,其引起的认知障碍被认为是一种血管性认知障碍(VCI)[14]。MoCA评分作为VCI的筛查手段被临床广泛使用,显示出比简易精神状态评价量表(MMSE)更能识别轻微的认知损害,具有较高的敏感度和特异度[14]。本研究结果表明观察组的MoCA评分显著低于对照组,中重度脂肪肝组又明显低于轻度脂肪肝组,同程度(中重度LA组)LA患者,NAFLD程度越重的MoCA评分越低(尽管轻度LA组未达到统计学差异,可能与样本量小有关,增加样本量可能有助于观察到更明确的相关性),这说明LA患者合并NAFLD程度越重,认知功能的损害越明显。原因可能是NAFLD通过一系列病理生理过程造成的脑小血管病变引起了脑白质中有多条与人类认知相关联的特殊连接纤维损伤而导致了认知功能障碍。但也有专家认为认知功能减退是老化的另一个特征,与肝病相关联,即肠-肝-脑之间众所周知的联系外,可能还存在更微妙的机制连接“温和”的肝脏疾病,导致某些形式的认知能力下降[15]。相对于普通人群,LA合并NAFLD患者更具有认知功能障碍的危险。不过,认知障碍的发病机制极其复杂,并且涉及到多器官、多系统之间的相互关联和影响,目前国内外关于LA、NAFLD及相关认知障碍三者关系的临床研究甚少,因此,有待于更加深入地探究。
本研究存在诸多不足,样本量少,单中心研究,其结果有待于进一步研究证实。但可以肯定的是对LA伴NAFLD患者展开研究有助于提高认识,对相关危险因素的控制及对NAFLD的积极干预及治疗,对于延缓LA的发生和改善相关认知障碍从而提高老年人生活质量有重要意义。
参考文献
[1]中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国脑小血管病诊治共识[J].中华神经科杂志,2015,48(10):838-844.
[2]赵玲玲,张萍,肖红.老年脑白质疏松发病危险因素及对其认知功能的影响[J].中国实用神经疾病杂志,2018,21(11):1238-1242
[3]刘道申,陈婧,刘之荣.脑白质疏松症及其发生机制的研究进展[J].中国临床神经科学,2018,26(4):466-470.
[4]张小雨,李见,胡文里.脑白质疏松的研究進展[J].中华临床医师杂志,2014,8(9):1717-1720.
[5]Fazekas F, Chawluk JB, Alavi A, et al. MR signal abnormalities at 1.5T in Alzheimers dementia and normal aging[J]. AJR Am J Roentgenol,1987,149(2):351-356.
[6]中华医学会肝病学分会脂肪肝和酒精性肝病学组,中国医师协会脂肪性肝病专家委员会非酒精性脂肪性肝病防治指南(2018年更新版)[J].实用肝脏杂志,2018,21(2):177-186.
[7]Turk M, Zupan M, Zaletel M, et al. Carotid arterial hemodynamic in ischemic leukoaraiosis suggests hypoperfusion mechanism[J]. Eur Neurol,2015,73(5-6):310-315.
[8]吴晓清.脑梗死合并非酒精性脂肪肝患者66例临床分析[J].心脑血管病防治,2014,14(1):68-70.
[9]Amedeo Lonardo, Silvia Lombardim, Federica Scaglioni, et al. Fatty liver, carotid disease and gallstones: a study of age-related associations[J]. World J Gastroenterology,2006,12(36):5826-5833.
[10]Wang Z, Xu M, Peng J, et al. Prevalence and associated metabolic factors of fatty liver disease in the elderly[J]. Exp Gerontol,2013,48(8):705-709.
[11]Byme CD, Targher G. NAFLD: a multisystem disease[J]. J Hepatol,2015.62(1 suppl):S47-64.
[12]Kloppenborg RP, Nederkoorn PJ, Geerlings MI, et al. Presence and progression of white matter hyperintensities and cognition: a meta analysis[J]. Neurology,2014,82:2127-2138.
[13]Park BJ, Shim JY, Lee YJ, et al. Association between sex hormone levels and leukoaraiosis(LA) in older Korean men[J]. Arch Gero-ntol Geriair,2012,54(2):e73-76.
[14]中华医学会神经病学分会痴呆与认知障碍学组写作组.血管性认知障碍的诊治指南[J].中华神经科杂志,2011,44(2):142-147.
[15]王炳元,刘露露.老年人非酒精性脂肪肝[J].中华肝脏病杂志,2016,24(2):92-95.
