腕踝针分娩镇痛的临床研究
2019-10-18陈世云周鹏庄婷婷陈小波
陈世云,周鹏,庄婷婷,陈小波
[深圳市宝安中医院(集团),深圳 518133]
分娩痛是一种综合心理和生理的复杂临床表现,其疼痛的剧烈程度在医学疼痛指数中仅次于烧灼痛而位居第二[1],剧烈的分娩痛可能引起体内肾上腺素升高、子宫收缩抑制、产程延长、产后出血、胎儿酸中毒、子宫动脉收缩性胎儿窘迫等一系列对母婴影响较大的不良后果[2]。有研究表明分娩疼痛所带来的严重后果要远超于其他许多疾病[3]。绝大多数的产妇尤其是初产妇,在分娩过程中对分娩痛具有恐惧感,并因此放弃自然分娩而采用剖宫产分娩方式。有相关数据显示2010年中国剖宫产率高达46.2%,为世界第一,是世界卫生组织推荐上限15%的3倍以上[4]。既往椎管内镇痛是最常用的分娩镇痛方法[5],包括连续硬膜外分娩镇痛(continuous epidural anesthesia,CEA)、腰硬联合分娩镇痛(combined spinal-epidural analgesia,CSEA)和经硬膜外间隙自控镇痛技术(patient controlled epidural analgesia,PCEA),然而这些镇痛方法都有一定局限性。笔者采用腕踝针对单胎头位初产妇进行分娩镇痛,现报道如下。
1 临床资料
1.1 一般资料
严格遵循平行对照、随机、可重复和均衡的原则。两组产妇年龄、体重、身高、孕周、腹围、宫高等一般资料比较差异均无统计学意义(P>0.05),具有可比性。详见表1。
表1 两组一般资料比较 (±s)

表1 两组一般资料比较 (±s)
组别 例数 年龄(岁) 体质量(kg) 身高(cm) 孕周(周) 宫高(cm) 腹围(cm)观察组 30 26±5 67.57±6.62 158.67±5.18 39.01±0.79 34.33±1.78 101.69±4.91对照组 30 28±5 68.42±6.73 159.21±5.37 39.06±0.81 33.82±1.93 101.52±4.68
1.2 诊断标准
参照“十二五”普通高等教育本科国家级规划教材第8版《妇产科学》关于产妇正常分娩临产标志制定,有规律且逐渐增强的子宫收缩,持续30 s或以上,间歇5~6 min,同时伴随进行性宫颈管消失、宫口扩张和胎先露部下降,用镇静药物不能抑制临产。
1.3 纳入标准
①胎龄≥37周的足月初产妇;②年龄20~35岁;③体质量60~80 kg;④具有阴道分娩指征者;⑤单胎、头位产妇;⑥定期接受产检,临床资料完整者;⑦临产前体温及各项检查指标正常;⑧签署知情同意书,自愿参加本项研究者。
1.4 排除标准
①经产妇;②具有阴道分娩禁忌证;③合并产科并发症(妊高症、糖尿病、肥胖、前置胎盘、瘢痕子宫、严重低血容量等)、肝肾功能不全、心肺功能障碍、心脑血管疾病、凝血功能障碍或恶性肿瘤者;④合并精神疾病、听力障碍、语言障碍或意识不清者;⑤对胶布过敏。
1.5 脱落及处理
对于观察开始后不能耐受治疗、出现严重不良反应、疗程未满或失访者视为脱落病例。当受试者脱落后,研究者应采取预约随访、电话等方式,尽可能与受试者联系,询问理由,并记录最后一次治疗时间,完成评估项目。因不良反应、治疗无效而退出的试验病例,研究者应根据受试者的实际情况采取相应的治疗措施。研究者应填写终止试验的主要原因。
2 治疗方法
2.1 观察组
受试者取顺产体位,医者采用0.25 mm×25 mm一次性无菌针灸针,对皮肤进行局部消毒后,以30°斜刺入皮下浅层组织,然后将针放平,将针身沿皮下缓慢推入,针刺入皮下约23 mm,用不透明、透气纸胶带固定针柄(胶带遮盖露在皮肤外的大部分针体及针刺点,仅使针尾露在胶带外)。将患者身体两侧各分6个纵区域,分别在四肢的腕部和踝部6个纵区内各取1个针刺点,纵区与针刺点选用同一数字,分别按1~6编号。在患者身体的中段划一条环体横线作为横膈,将身体分为上半部位和下半部分,在上半身的针腕部,下半身的针踝部。
第一产程潜伏期开始时进行针刺,留针至第三产程结束,原则上不超过24 h。
2.2 对照组
不给予腕踝针分娩镇痛,其余操作同观察组。
3 治疗效果
3.1 观察指标
3.1.1 视觉模拟评分(VAS)
用一条长约10 cm游标卡尺,一面标有10个刻度,“0”分为无痛,“10”分为难以忍受的最剧烈疼痛。临床使用时,将刻有刻度的一面背向患者,让患者在标尺上标出能代表自己疼痛程度的相应位置,医师根据患者标出的位置记录数值,该数值为其该时段疼痛评分。采用VAS评价患者在第一产程潜伏期开始、第一产程活跃期(子宫口开至3 cm)、第二产程结束时切口疼痛情况。
3.1.2 产程时间
包括第一产程潜伏期、第一产程活跃期、第二产程、第三产程、总产程。
3.1.3 产后评价
包括剖宫产率、产后尿潴留、产后出血量、新生儿窒息率。
3.2 统计学方法
采用SPSS20.0统计软件进行统计分析。符合正态分布的计量资料以均数±标准差表示,采用t检验,不符合正态分布的采用秩和检验;计数资料采用卡方检验。用重复测量方差分析比较两组各时点差异,全部检测指标均采用意向性治疗分析(ITT集分析)和符合方案集分析(PP集分析)。所有数据均采用双侧检验,以P<0.05为差异有统计学意义。
3.3 治疗结果
3.3.1 两组各时点VAS评分比较
两组在第一产程活跃期(子宫口开至3 cm)、第二产程结束时产妇镇痛自评分比较差异有统计学意义(P<0.05)。详见表2。
表2 两组各时点VAS评分比较 (±s,分)
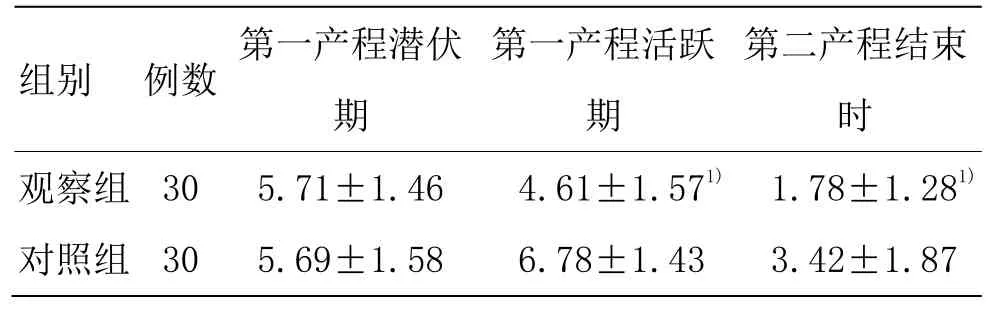
表2 两组各时点VAS评分比较 (±s,分)
注:与对照组比较1)P<0.05
组别 例数 第一产程潜伏期第一产程活跃期第二产程结束时观察组 30 5.71±1.46 4.61±1.571) 1.78±1.281)对照组 30 5.69±1.58 6.78±1.43 3.42±1.87
3.3.2 两组产妇产程时间比较
两组产妇在第一产程活跃期、第二产程及第三产程的时间比较差异无统计学意义(P>0.05),但观察组第一产程潜伏期及总产程时间较对照组明显缩短(P<0.05)。详见表3。
表3 两组产妇产程时间比较 (±s,h)

表3 两组产妇产程时间比较 (±s,h)
注:与对照组比较1)P<0.05
组别 例数 第一产程潜伏期 第一产程活跃期 第二产程 第三产程 总产程观察组 30 7.85±1.961) 3.18±1.92 0.78±0.47 0.16±0.02 8.87±2.571)对照组 30 9.67±2.14 3.27±2.03 0.81±0.51 0.17±0.05 10.59±2.09
3.3.3 两组产后评价比较
观察组剖宫产率和新生儿窒息率低于对照组(P<0.05)。两组产后尿潴留和产后出血量比较差异均无统计学意义(P>0.05)。详见表4。

表4 两组产后评价比较
4 讨论
根据美国妇产科学会(American College of Obstetricians and Gynecologists,ACOG)分娩镇痛委员会提出理想分娩镇痛必备条件:对母婴影响小;易于给药、起效快、作用可靠,满足整个产程镇痛的需求;避免运动阻滞,且对宫缩和产妇活动无不良影响;使产妇保持清醒,并可参与分娩过程,必要时可满足手术的需要[6]。目前,临床上比较常用的分娩镇痛方法包括椎管内镇痛、全身阿片类药物镇痛、吸入镇痛,此外还有导乐、水中分娩、腰部注射无菌水、催眠等其他镇痛方法,其中椎管内镇痛是最常用的分娩镇痛方法[5],在美国约58%产妇使用该方法镇痛[7]。椎管内镇痛常用低浓度的局麻药罗哌卡因、布比卡因或联合阿片类药物如芬太尼、瑞芬太尼等佐剂,对分娩痛的患者采用这种方法在临床上取得了较好的镇痛效果。然而这些镇痛方法也带来了很多的问题,如在CEA过程中,产妇易发生低血压、尿潴留、产后发热等相关并发症,并可能延长第二产程,导致胎儿宫内窘迫,增加器械助产率和催产素使用率,进一步引起产后高热及新生儿发热,增加新生儿类败血症症状[8-9]。此外,行CEA的产妇必须行心电监护,这样则耗费较多的财力和人力。而使用CSEA的产妇则易发生皮肤瘙痒,并可能增加胎儿心动过缓的风险[10-14]。而采用PCEA所需设备成本高,且需要较长时间教会产妇正确运用,在临床上,产妇极有可能会因为疲劳、害怕药物毒性而不能按需求自控用药[15],还有一部分产妇使用后易产生恶心、呕吐、嗜睡、呼吸障碍,甚至产后抑郁、产后尿失禁的症状,新生儿易发生窒息的风险[16-17],对分娩痛产妇使用椎管内麻醉可能会影响其分娩的新生儿早期神经发育[18],国外研究者Olmstead的研究表明出生前使用麻醉药可导致后天学习障碍、发育迟缓等神经发育障碍[19],并且在动物实验中也已证实麻醉药具有神经毒性作用,长时间使用可诱导胎儿或新生儿大脑神经细胞凋亡[20]。而吸入镇痛则有口干、头痛、头晕、嗜睡、恶心等不良反应[14,21-22]。尽管其他的镇痛方法如导乐、水中分娩、腰部注射无菌水、催眠、耳穴贴压等对分娩痛均有一定的效果,但效果不佳,因而非常有必要研究出镇痛效果好且不良反应少或无的新型镇痛方法。
国内外的研究结果表明,针灸是相对安全的镇痛方法,采用皮下浅刺法的腕踝针的止痛效果尤为显著,可将其作为多模式镇痛的方法之一[23-24]。腕踝针针刺取穴部位固定,仅限于四肢腕踝部,简单易学;针刺成功后留针即可,无需特殊刺激,具有简、便、验、廉、安全性强等优势,被广泛应用于临床各科的治疗,其所涉疾病谱也在不断扩大,尤其在治疗痛症方面效果颇佳[25-26]。众多研究显示,腕踝针可有效缓解各种类型疼痛包括急性疼痛、慢性疼痛甚至癌痛[27-28]。胡侠等[29]揭示了以静留针方式达到镇痛效果的腕踝针疗法也能启动内源性痛觉调制,引起体内β-内啡肽的释放和SP的抑制,为腕踝针的镇痛疗效提供了理论和临床上的客观依据。苏江涛等[30]研究发现腕踝针针刺使皮肤感受器所产生的电位差冲动在沿神经纤维传导时,会使病灶部位的组织感觉阈降低,控制病灶部位兴奋,使肌痉挛缓解、血循环恢复,疼痛随之消除。基于上述理论研究背景,许多临床医生应用了腕踝针治疗疼痛疾病取得了非常好的疗效[31-32]。在产科应用方面,有研究表明腕踝针用于分娩镇痛效果显著,腕踝针可调节神经内分泌使产妇外周血β-内啡肽水平显著降低,5-羟色胺水平显著升高从而起到镇痛作用[33]。结合腕踝针优势,笔者认为腕踝针在分娩镇痛领域具有广阔应用前景,但目前仍缺少高质量临床试验研究证据支持腕踝针分娩镇痛的应用。
本研究运用腕踝针对临产单胎头位初产妇分娩镇痛,结果表明,产妇镇痛自评分显示观察组的镇痛效果优于对照组,说明腕踝针对于缓解分娩疼痛疗效是肯定的。两组产妇在第2产程及第3产程的时间比较差异无统计学意义,表明此方法不延长第2产程和第3产程的时间。但观察组第1产程时间及总产程时间明显少于对照组,其中以第1产程为主。原因可能与腕踝针激发了产妇体内的痛觉调制系统,抑制了痛觉感受和情绪反应,使宫缩协调,不仅达到了分娩镇痛的效果,而且改善了产妇的精神因素。观察组剖宫产率和新生儿窒息率也低于对照组,由此可以看出腕踝针对于控制剖宫产率有一定的意义。
综上所述,腕踝针具有较好的分娩镇痛的作用,而且整个研究过程中未发现不良反应的案例,说明此疗法安全,对母亲及新生儿无不良影响,且价格低廉,值得在产科临床运用,对于医疗条件偏差的地区,更适合广泛应用。
